以室性早搏出现异常Q波和ST段抬高为主要表现的急性心肌梗死一例
2019-07-06谈剑诚胡伟
谈剑诚 胡伟
患者男,58岁,因“突发胸痛5 d,加重3.5 h”于2019年2月27日来我院就诊。患者5 d前步行时突发胸闷胸痛不适,位于胸骨中下段后方,呈压迫样,为阵发性,无放射痛,无心悸、气促,无恶心、呕吐,无大汗,患者停止活动并休息约5~10 min后胸闷胸痛缓解,未予重视。此后,患者胸闷胸痛反复发作,休息后可自行缓解。27日10:30患者行走时再次出现胸闷胸痛,呈持续性,性质同前,伴乏力,向后背部放射,无大汗,无头晕、黑矇,无恶心、呕吐,无咳嗽、咳痰,无发热,无心悸、气促等不适,14:00于我院门诊就诊。查体:体温36.6℃,脉搏68 次/min,呼吸20 次/min,血压126/90 mmHg。神清,精神稍萎。双肺呼吸音清、未闻及明显干湿啰音。心率68 次/min,律齐,未闻及明显心脏杂音。全腹软,无压痛及反跳痛,肝脾肋下未触及。双下肢无水肿。患者既往有2型糖尿病病史8年,平时规律使用重组人胰岛素注射液(早晚各一次,剂量不详),血糖控制欠佳。有高血压病史2年,既往最高血压150/100 mmHg,服用药物治疗(具体不详)。辅助检查:于14:27查心电图(图1),心电图医师诊断为窦性心律、频发室性早搏、ST段改变;胸片示双肺纹理增深。血常规:中性粒细胞79.40%,葡萄糖12.3 mmol/L,D-二聚体0.19 μg/mL,高敏肌钙蛋白T(TnT)0.034 ng/mL(正常范围≤0.1 ng/mL),肝肾功能、电解质正常。考虑到患者症状明显,为进一步诊治,门诊拟以“冠状动脉粥样硬化性心脏病、急性冠脉综合征”于17:30收入病房。入院后嘱患者绝对卧床休息,吸氧,加强护理;进一步完善各项检查(急查心肌酶、TnT、凝血功能、三大常规、生化、血脂等,查甲状腺功能排除内分泌紊乱;密切复查随访心电图、心肌酶、肌钙蛋白)。予抗凝(低分子肝素钠)、抗血小板聚集(阿司匹林、硫酸氢氯吡格雷片)、调脂(阿托伐他汀钙片)、降压(缬沙坦胶囊)、活血化瘀(丹参多酚酸盐)、降糖(重组人胰岛素注射液)等治疗。上述治疗期间同时请示上级医师,经上级医师复核心电图后诊断为窦性心律、急性前壁及高侧壁心梗、室早二联律和ST段改变。19:39行冠脉造影术。左主干:未见明显狭窄。左前降支:近段血栓性全闭塞,心肌梗死溶栓治疗血流分级(thrombolysis in myocardial infarction,TIMI)0级。左回旋支:近段轻度斑块,第一钝缘支(first obtuse marginal branch,OM1)发出下方斑块狭窄40%~50%,OM1粗大,轻度斑块,未见明显狭窄,TIMI 3级。右冠:中段斑块狭窄60%~70%,远段三分叉前斑块狭窄50%~60%,左室后支(posterior left ventricular artery,PLA)、后降支(posterior descending artery,PDA)轻度斑块,未见明显狭窄,TIMI 3级。考虑左前降支(left anterior descending artery,LAD)为罪犯血管,行LAD经皮冠状动脉介入治疗(percutaneous coronary intervention,PCI),吸栓后血流畅,TIMI 3级,置入支架一枚,残余狭窄<10%,血流TIMI 3级,未见冠脉夹层。诊断结论:① 冠状动脉均衡型;② 冠心病,LAD、右冠(right coronary artery,RCA)病变,左回旋支(left circumflex branch,LCX)轻度病变;③ LAD的经皮冠状动脉球囊血管成形术(percutaneous coronary angioplasty,PTCA)+支架术。
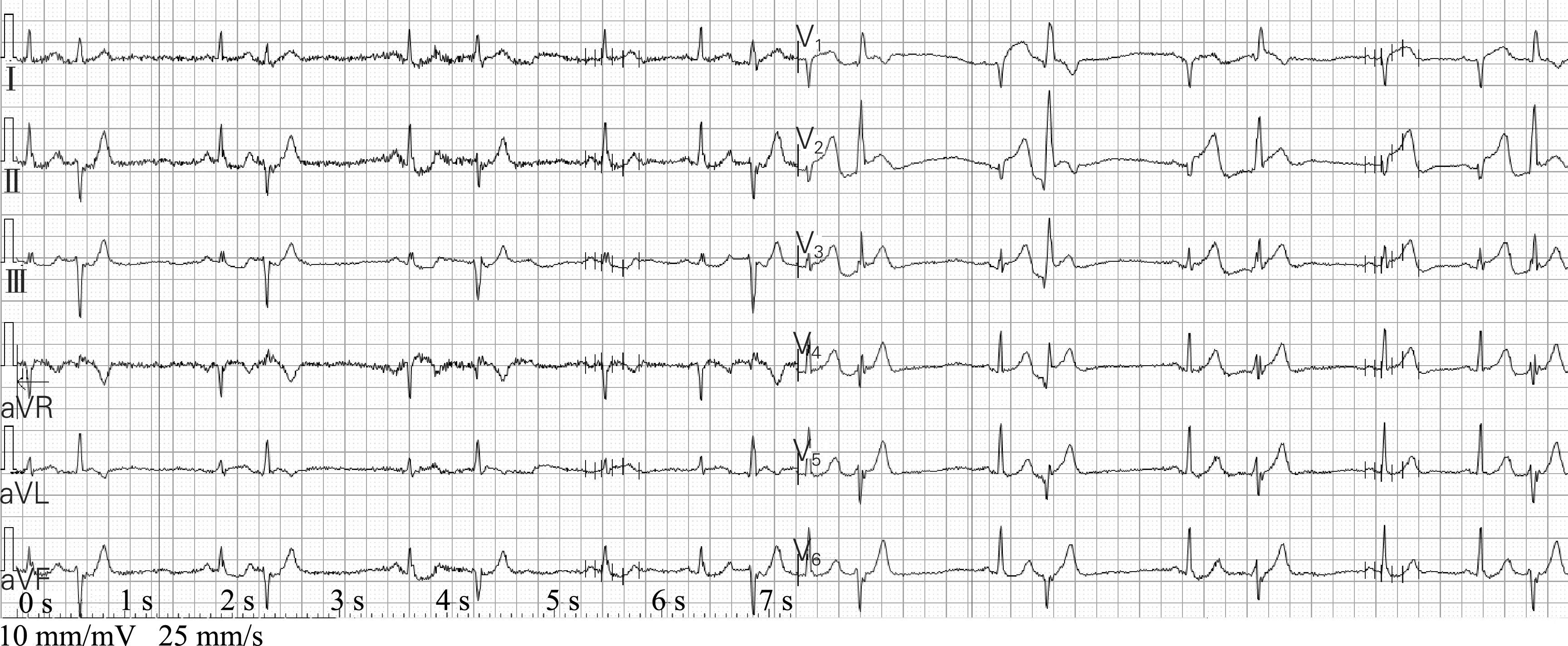
图1 患者2月27日14:27同步12导联心电图
危急值内容:2月27日21:27 TnT测定值10.00 ng/mL,肌酸激酶同工酶300.00 ng/mL,血清肌酸激酶4368 U/L;3月1日10:51 TnT测定值6.140 ng/mL,3月2日09:48 TnT测定值5.63 ng/mL,TnT呈逐渐下降趋势。3月4日心电图(图2)为窦性心律、急性前壁心梗演变期、左胸导联低电压和T波改变。3月11日Holter示室早2次,房早11次。患者病情好转后于3月13日出院。

图2 患者3月4日14:27同步12导联心电图
讨论90%以上的急性心肌梗死(acute myocardial infarction,AMI)患者可以根据病史、症状、体征、心电图和心肌酶谱得到确诊,但有一部分AMI患者心电图往往在窦性激动时不出现Q波或始终不出现异常Q波[1],其中极少见的窦性QRS-T波群不出现Q波而无法确定AMI时,可关注伴发的室早,如有QR、Qr、QRs、qR、qr、qrs伴ST段弓背向上型抬高及T波高尖或倒置,室早显现AMI的图形特征,均可认为有早期诊断AMI的显著价值[2]。AMI发生室性心律失常最为常见,Zhong等[3]研究认为室性心律失常是AMI最常见的并发症之一,发生率高达70%~100%,室早的心电图形态诊断AMI的特异性高达97%[4]。许多AMI患者发生室早是由于心室肌的缺血、损伤和坏死,缺血部分可改变传导,导致室早的形态发生变化出现Q波,当室早发生于AMI的急性期和亚急性期时,除室早出现Q波外,还存在原发性ST段和T波的变化[4]。室早发生的机制可能与以下因素有关,① 心肌细胞电重构:心梗发生后心肌能量代谢障碍、炎症因子释放等导致Na+-K+泵活动降低,Na+-Ca2+交换增强,膜内外的K+浓度差减小,细胞内Ca2+浓度增高,从而触发室性心律失常[5];② 心脏解剖组织重构:梗死区炎症细胞浸润、心肌细胞纤维化、胶原沉积以及缝隙连接的重构使心肌组织间电传导存在异质性,导致折返现象发生[6]。对于窦性心律时不出现明显Q波的机制是室间隔下1/3发生左心室面除极与左心室游离壁除极和复极时,由梗死造成的向后上的向量可被左室左下偏后除极向量所掩盖,故不易出现梗死性Q波[1,4],使AMI的基本QRS-T波形特征被掩盖。室早出现时引起心室非同步性除极,室早除极和复极时QRS-T波才被充分显现。室早可能解释更多AMI的特征[3],但室早诊断AMI须遵循以下原则:① 必须从QRS主波向上的室早呈qR、Qr、Qrs型作诊断,而不能从QRS主波向下的室早的Q波作诊断;② 必须从面向心脏外膜面的导联作诊断,而不能从面向心室腔的aVR、V1导联作诊断;③ 室早起始的Q波时间必须≥0.04 s,QS型室早除外,有QS波的室早对AMI无诊断意义[4]。
本例患者急性前壁心梗,窦性心律时V1导联呈QS型、V2导联呈rs或QS型、V3导联呈Rs型,V1导联ST段无改变,V2和V3导联ST段呈水平型抬高0.10~0.15 mV,T波均直立,振幅为0.3~0.6 mV。除V1和V2导联的QRS形态可疑外,ST段抬高的幅度及形态和T波的高度及形态均在正常范围内。正常成人V1~V4导联R波递增,V2和V3导联递增幅度最明显[7],胸导联R/S值对正常成人胸导联R波和S波振幅的递增或递减幅度反映得更准确[8],也是更重要的指标[9],V1~V6导联R/S值依次递增,且增幅均在2倍左右[7]。RV3≤0.3 mV是胸导联R波递增不良的诊断标准[10]。心电图和临床医师首次均漏误诊的主要原因是对于正常成人V1~V3导联QRS-T波群中Q、R、S波,ST段,T波形态和R/S值的变化不够熟悉,且当V1和/或V2导联呈QS时心电图医师未在操作上作V1和V2导联低一肋或低二肋的鉴别诊断。另外,结合或不结合图2均应诊断V1~V3导联QRS低电压。因此,此患者从严格意义上说,窦性心律时并不是没有任何体现AMI的心电图表现,只是室早反映得更为明显。不典型心电图改变包括:显著而持续性ST段压低及T波倒置、R波递增不良或逆递增、T波高耸、U波倒置及束支阻滞掩盖心梗图形等[11]、小灶性心梗、心内膜下心肌梗死、心肌梗死有两个部位互相对应、正后壁心梗常规12导联变化不显著、局限性高侧壁心梗、前中隔心梗、心梗图形被左束支阻滞掩盖、QRS波低电压,Q波宽度及深度极小、再发梗死、部分AMI超急性期过渡到急性期出现异常心电图“正常化”(伪性改善)、右室梗死和心梗图形被预激综合征掩盖[12]。总之,对不典型AMI必须提高警惕,有条件的医院可加做超声心动图、核素显像或心脏磁共振成像,这些检查对AMI诊断的敏感性和特异性都较高。
患者回旋支近段轻度斑块,OM1发出下方斑块狭窄40%~50%,OM1粗大,轻度斑块,未见明显狭窄,TIMI 3级,患者窦性心律时高侧壁QRS-T波无明显改变,室早时Ⅰ、aVL导联有ST段呈斜直型或弓背向上型抬高,推测患者AMI发作时回旋支存在痉挛。室早二联律时Ⅰ、aVL导联呈qRs或Rs型且RaVL>RⅠ,Ⅱ、Ⅲ和aVF导联呈rS型且SⅢ>SⅡ,电轴左偏71°,V1导联呈qR型,V2和V3导联呈qR或Rs型,V4~V6导联呈qR、Qr和QS型或呈rs和rS型,Q波时限0.04~0.05 s,各导联S波粗顿,故室早考虑为左后分支发出。另外,室早配对期为420~440 ms和600 ms两种,根据室早形态略有改变和配对期不等,不能诊断为室性并行心律或多源性室早,可能的原因是患者是AMI患者,一方面可能与患者呼吸的改变导致形态多变有关,另一方面可能是由室早来自于一源但传出途径略有差异所致。
临床病史的重要性要远大于TnT、肌红蛋白和心肌酶学等的检测。AMI的诊断只要符合以下三方面中的两项就可确诊:临床症状、典型心电图变化及心肌损伤标志物,当TnT阴性时,临床医师务必首先结合患者的临床病史和心电图变化展开诊断与治疗[12],以免延误治疗。
室早的ST段呈弓背向上抬高与T波融合,可诊断为AMI,且对心梗的定位和罪犯血管累及范围判断方面比窦性心搏更有价值[1];心电图和临床医师对不典型AMI不够熟悉,心电图医师鉴别操作掌握不够熟练或责任心不强是造成漏误诊的主要原因。心电图医师和临床医师务必熟悉不典型AMI的心电图表现,以免造成漏误诊。
