护理干预在直肠癌术后患者中的应用
2019-07-04
近年来,我国直肠癌发病率呈逐年上升趋势,尽管流行病研究表明,结直肠癌发病部分正逐渐上移,但直肠癌仍为结直肠癌的主体,而低位直肠癌仍占直肠癌的65%~75%[1-2]。随着手术理念及吻和技术的进步,越来越多的低位及超低位直肠癌患者采取保肛手术[3-4]。虽然保肛率明显上升,但与低位或超低位吻合相关的一系列问题却在一定程度上影响了治疗的质量[5]。直肠癌患者对术后肛门功能的预期可能会影响基本疾病的治疗效果,对直肠癌患者来说,并不是避免了造口就能获得好的生活质量,保留一个没有功能的肛门即“会阴结肠造口”是一种灾难。护理干预能否对低位及超低位直肠癌保肛术后患者肛门功能改善及修复起到积极作用?本次研究选取2016年1月—2018年12月我院行腹腔镜手术的低位和超低位直肠癌患者100例作为研究对象,详细报道如下。
1 资料与方法
1.1 一般资料
选取2016年1月—2018年12月我院行腹腔镜手术的低位和超低位直肠癌患者100例作为研究对象。将2016年1月—2017年12月采用常规护理患者50例作为常规护理组,将2018年1—12月给予专科护理管理模式护理的患者50例作为专科护理组。
常规护理组中,男性29例,女性21例;年龄45~80岁,平均为(62.63±5.63)岁;病程1~10年,平均为(5.29±1.96)年。专科护理组中,男性30例,女性20例;年龄45~80岁,平均为(62.83±6.32)岁;病程1~9年,平均为(5.36±1.83)年。两组患者在基线资料(性别:χ2=0.041,P>0.05;年龄:t=0.167,P=0.868>0.05;病程:t=0.185,P=0.854>0.05)上对比,差异无统计学意义(P>0.05),具有可比性。
纳入标准:性别不限;年龄均超过45岁;均经临床、高分辨磁共振、超声造影和病理检查确诊;均知晓自身的病情;获得医院伦理委员会同意,均签署知情同意书;具备一定的文化认知水平,能够看懂观察记录表并按照要求填写相关的内容。
排除标准:神经系统、造血系统、免疫系统疾病者;心、肝、肾等重大脏器功能衰竭者;有精神病史、神经系统疾病者;糖尿病、甲亢等代谢性疾病;腹部B 超或CT 未发现其他脏器转移;凝血功能障碍、贫血及恶病质;意识不清楚及器官衰竭的患者。
1.2 方法
1.2.1 常规护理组接受常规护理,无专门护理管理小组管理以及术后随访护理指导,患者整个住院过程按照常规护理.包括常规术前准备、术后一般护理、引流管护理、术后活动、饮食护理等。
1.2.2 专科护理组给予专科护理管理模式,具体内容:(1)建立专科护理管理小组,由护士长任小组组长,高年资护理人员担任组员,其他护理人员为辅助护士,所有人员进行相关专科护理知识培训,共同完成专科护理管理。(2)术前心理护理:术前做好患者心理护理,告知保肛术后可能会出现的一系列反应,科普该疾病的相关知识,讲解手术的必要性,并介绍成功的病例提高其信心,同时根据患者的具体情况针对性的进行健康教育,消除患者负面情绪,配合医生治疗,遵医嘱做好肠道准备。(3)术后护理:①排便护理:协助患者每次排便后用温水洗净,擦干肛周皮肤,均匀涂上护肤粉再外涂皮肤保护膜2~3遍,术后1周教会患者肛运动,其方法是:患者取坐位,站立位或平卧位,放松大腿、臀部和腹部肌肉,同一时间收缩肛门、阴道、尿道周围,令盆底肌肉向上、向内收缩。维持5~10 s,然后放松10 s,每天至少训练50次,并向患者强调锻炼的重要性,以促进肛门功能尽快恢复。②扩肛护理:扩肛可促进肠蠕动和粪便排空,防止吻合口狭窄,术后1个月开始扩肛,充分润滑指套顺着解剖方向将食指轻轻插入肛门,停留3~5 min,每天1~2次。(4)康复训练。①盆底肌收缩训练。指导患者调整体位,取平卧、站立或者坐位,臀部、大腿及腹部保持放松,同时指导患者收缩尿道、阴道及肛门周围的肌肉,维持收缩5~10 s,然后放松10 s,反复进行10次,50次/d。②缩肛运动。指导患者早、晚各进行轻、中度收缩、舒张肛门,每次收缩25 s,舒张15 s,15次/组,3组/d。(5)足底反射区按摩。患者取仰卧位,手法采用屈食指点、按法为主,并配合推、摩、掐、括等法,首先从内而外刺激左足基本反射区,从肾上腺区→肾区→输尿管区→膀胱区,力度以患者出现酸、麻、胀、痛等较强的刺激感为度,右足按照同样的方法,约3 min。每次约30 min,1次/d,连续7 d。
1.2.3 护理随访指导模式 两组患者出院后都给予护理随访指导,出院前评估患者术后肛门排便功能的情况,并规定由高年资的专业护士康复训练指导。告知患者及家人将于术后的3、6、12个月的时间进行门诊或电话随访的安排。设计追踪随访登记表,以追溯护理指导,护理随访的有效性。
1.3 观察指标
1.3.1 对比两组患者第1次肛门排气时间及第1次肛门排便时间[6]。
1.3.2 对比两组患者肛门功能情况(功能良好率及功能不良率)。本次研究采用肛门括约肌功能分级评价标准:肛门括约肌功能评价按Williams标准评级[7]:A级为固体、液体和气体控制良好;B级为固体和液体控制良好,气体失禁;C级为固体控制良好,偶尔液体失禁;D级为经常液体失禁污染衣裤;E级为经常固体、液体失禁。A、B、C级为功能良好。D、E级为功能不良。
1.3.3 对比两组患者护理满意度及护理质量,分别借鉴赵天舒[8]、刘淑霞等[9]学者的研究进行问卷调查,两个量表都具有良好的信度及效度,前一个量表Cronbach's α系数为0.607~0.899,后一个量表Cronbach's α系数为0.804~0.964。
1.4 统计学方法
采用SPSS 22.0软件对数据进行分析处理,计量资料以(均数±标准差)表示,采用t检验;计数资料以(n,%)表示,采用χ2检验,以P<0.05表示差异具有统计学意义。
2 结果
2.1 对比两组患者自主控便及自主控气情况
专科护理组第1次自主控气时间[(39.85±7.98)hvs. (43.69±5.82)h,t=11.569、P=0.000)、第1次自主控便时间[(1.67±0.85)dvs. (3.25±1.12)d,t=7.946、P=0.000]均短于常规护理组,差异均具有统计学意义(P<0.05),详见表1。
表1 对比两组患者自主控便及自主控气情况(±s)
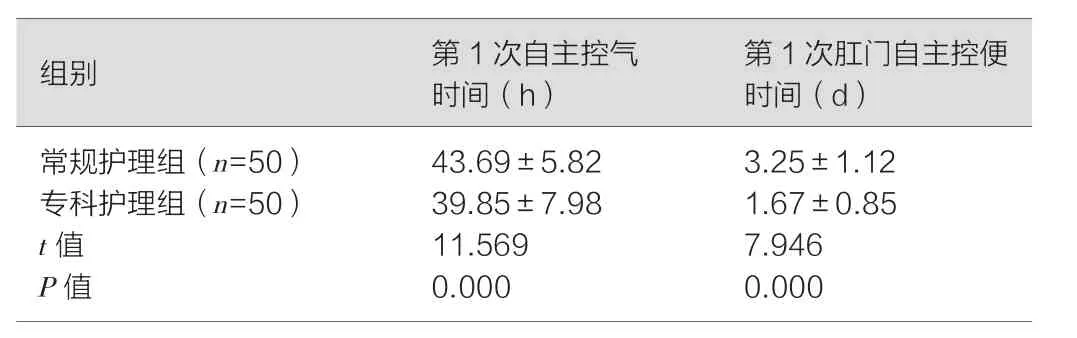
表1 对比两组患者自主控便及自主控气情况(±s)
images/BZ_161_1287_2991_2303_3099.png常规护理组(n=50) 43.69±5.82 3.25±1.12专科护理组(n=50) 39.85±7.98 1.67±0.85 t值 11.569 7.946 P值 0.000 0.000
2.2 对比两组患者肛门功能情况
专科护理组患者肛门功能良好率高于常规干预组(96.00%vs.82.00%),组间比较,差异具有统计学意义(χ2=5.005,P=0.025<0.05),详见表2。

表2 对比两组患者肛门功能情况
2.3 对比两组患者护理质量护理满意度的影响
专科护理组患者的护理质量评分与护理满意度评分均高于常规干预组,组间各数据对比,差异具有统计学意义(P<0.05),详见表3。
表3 对比两组护理质量及满意度(分,±s)
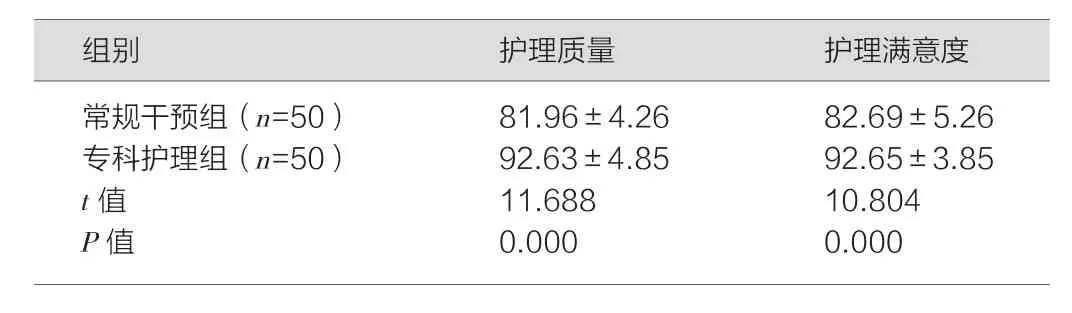
表3 对比两组护理质量及满意度(分,±s)
images/BZ_162_177_1439_1193_1500.png常规干预组(n=50) 81.96±4.26 82.69±5.26专科护理组(n=50) 92.63±4.85 92.65±3.85 t值 11.688 10.804 P值 0.000 0.000
3 讨论
外科治疗低位和超低位直肠癌,兼顾根治和术后生活质量是其实施的必要前提,术后肛门功能的恢复和改善一直是国内外学者关注的焦点问题[10]。低位及超低位直肠癌由于解剖位置特殊,肿瘤靠近肛缘,与括约肌关系密切,由于肛门内括约肌部甚至全部切除,内括约肌神经发射通路损伤及新建立直肠顺应性改变等原因,超过90%患者术后会出现不同程度的肛门功能障碍,表现为术后早期以便急、便频和气便失禁等一系列症状,即所谓的“低位前切除综合征”[11]。
本次研究中,专科护理组给予专科护理管理模式,术后对肛门功能进行训练,对于减少排便异常的发生具有积极意义。长期刺激盆底肌和肛提肌能够增加其收缩力,有效控制排便[12]。本研究中对患者术后采用的康复训练有盆底肌收缩训练、缩肛运动,目的在于恢复患者肛门的功能和控便能力。足底反射区按摩根据中医“上病下取”的理论,可有效刺激足部胃、肠反射区,起到疏通经络、调和气血、调整虚实等作用,对机体的脏腑功能进行调节,逐渐恢复大肠、肛门的生理功能,促进肠管内环境的协调,从而整体改善患者的排便功能,促进排便功能的康复。专科护理组第1次自主控气时间(t=11.569,P=0.000)、第1次自主控便时间(t=7.946,P=0.000)均短于常规护理组,差异均具有统计学意义(P<0.05)。专科护理组患者肛门功能良好率高于常规干预组,组间比较,差异具有统计学意义(P<0.05)。这提示护理干预应用于腹腔镜下低位和超低位直肠癌术后患者中,能够提高护理质量,改善患者肛门功能.值得注意的是,尽管康复训练有利于改善患者肛门功能,但是由于受到是文化程度、Dukes分期、手术方式、并发症、疼痛程度等因素影响,患者依从性比较低[13],因此护理人员应当采取一定干预措施。
综上所述,专科护理管理应用于腹腔镜下低位和超低位直肠癌术后患者中,能够提高护理质量,改善患者肛门功能。
