宫腔镜下子宫内膜息肉电切术的疗效分析
2019-07-01陈丽娟潘秀婷胡彩珍
陈丽娟 潘秀婷 胡彩珍

【摘要】 目的 分析讨论宫腔镜下子宫内膜息肉电切术治疗子宫内膜息肉的临床疗效。方法 80例子宫内膜息肉患者, 采用随机数字表法分为研究组与对照组, 每组40例。对照组接受刮宫术治疗, 研究组接受宫腔镜下子宫内膜息肉电切术治疗。观察并比较两组患者术中出血量、住院时间、手术时间;术后随访3个月, 记录并比较两组患者月经量、妊娠率、疾病复发率、并发症发生情况。结果 两组手术时间、术中出血量、住院时间比较, 差异无统计学意义(P>0.05);研究组术后1、3个月月经量(161.25±76.25)、(156.58±82.41)ml少于对照组的(221.25±82.14)、(219.52±88.56)ml, 差异具有统计学意义(P<0.05);术后3个月, 研究组复发率2.50%低于对照组的22.50%, 妊娠率87.50%高于对照组的50.00%, 并发症总发生率5.00%低于对照组的37.50%, 差异均有统计学意义(P<0.05)。结论 临床治疗子宫内膜息肉可将宫腔镜下子宫内膜息肉电切术作为首选方式之一, 疗效确切, 妊娠率高、复发率低, 值得推广。
【关键词】 子宫内膜息肉;宫腔镜;电切术;刮宫术
【Abstract】 Objective To analyze and discuss the clinical efficacy of electrotomy of endometrial polyps under hysteroscope in treating endometrial polyps. Methods A total of 80 endometrial polyps patients were divided by random number table method into research group and control group, with 40 cases in each group. The control group was treated with uterine curettage, and the research group was treated with electrotomy of endometrial polyps under hysteroscope. Observation and comparison were made on intraoperative bleeding volume, hospitalization time, operation time, menstrual volume, pregnancy rate, recurrence rate and occurrence of complications between the two groups. Results Both groups had no statistically significant difference in operation time, intraoperative bleeding volume, hospitalization time (P>0.05). The research group had less menstrual volume at 1 and 3 months after operation as (161.25±76.25) and (156.58±82.41) ml than (221.25±82.14) and (219.52±88.56) ml in the control group, and their difference was statistically significant (P<0.05). At 3 months after operation, the research group had lower recurrence rate as 2.50% than 22.50% in the control group, higher pregnancy rate as 87.50% than 50.00% in the control group, and lower incidence of complications as 5.00% than 37.50% in the control group. Their difference was statistically significant (P<0.05). Conclusion Eelectrotomy of endometrial polyps under hysteroscope is the first choice in clinical treatment of endometrial polyps, and it shows affirmative efficacy with high pregnancy rate and lower recurrence rate. It is worthy of promotion.
【Key words】 Endometrial polyps; Hysteroscope; Electrotomy; Uterine curettage
子宫内膜息肉是临床妇科中较为常见的子宫内膜良性病变, 多发在育齡女性中, 且疾病发病率逐年攀升、发病人群日益年轻化[1]。子宫内膜息肉可引发阴道分泌物增多、子宫内膜恶变、不孕、子宫出血等症状表现[2], 严重影响患者的身心健康和生活质量。现暂未完全明确此疾病发病原因, 考虑其可能与炎症刺激、雌激素水平过高, 无孕激素对抗等有关, 首选手术切除进行治疗[3]。随着妇科微创时代的到来, 宫腔镜下电切术已在子宫内膜息肉治疗中取得了一定地位和认可, 但目前仍有部分学者质疑此方式治疗的安全性和疗效。为此, 选取本院收治的80例子宫内膜息肉患者分组对比宫腔镜下子宫内膜息肉电切术与宫腔镜下刮宫术的治疗效果。现报告如下。
1 资料与方法
1. 1 一般资料 选取本院2016年5月~2018年3月收治的子宫内膜息肉患者80例, 采用随机数字表法分为研究组与对照组, 每组40例。纳入标准:①患者均接受术前宫腔镜、超声、术后病理检查得到确诊, 表现为经量增多或经期延长;②子宫增大程度<6孕周时子宫大小;③子宫内膜活检、细胞学检查、宫腔镜检查无恶性病变;④患者与其家属均同意参与此次诊治方案。排除标准:①纳入研究前6个月服用过相关药物或接受过相关治疗干预;②近期有生育要求者;③精神、智力障碍者;④中途脱落研究者。对照组:年龄23~47岁, 平均年龄(34.2±4.3)岁;病程2~12年, 平均病程(6.8±1.8)年;孕次0~4次, 平均孕次(2.0±1.0)次。研究组:年龄22~48岁, 平均年龄(34.6±4.5)岁;病程1~12年, 平均病程(6.9±1.7)年;孕次0~4次, 平均孕次(2.0±1.0)次。两组患者年龄、病程、孕次等一般资料比较差异无统计学意义(P>0.05), 具有可比性。
1. 2 方法 两组患者均在月经干净后3~7 d接受手术治疗, 术前2 h将米索前列醇400 μg置入阴道后穹窿。采用硬膜外麻醉法, 取患者膀胱截石位, 注入膨宫液, 保持膨宫压力为90~100 mm Hg(1 mm Hg=0.133 kPa), 控制流量为150 ml/min。对照组接受宫腔镜下刮宫术治疗, 宫腔镜协助下, 用型号合适的刮匙搔刮, 并将息肉取出, 负压吸宫腔, 宫腔镜检查是否刮净。研究组接受宫腔镜下子宫内膜息肉电切术治疗, 宫腔镜协助下, 用环状电极切除息肉基底, 电凝功率50 W, 切割功率80 W, 负压吸宫腔, 宫腔镜检查有无刮净。术后3个月患者均服用安宫黄体酮。
1. 3 观察指标 观察并比较两组患者术中出血量、住院时间、手术时间;术后随访3个月, 记录并比较两组患者月经量(卫生巾称重法)、妊娠率、疾病复发率、并发症(尿潴留、一过性发热、子宫穿孔、宫腔感染等)发生情况。
1. 4 统计学方法 采用SPSS13.0统计学软件处理数据。计量资料以均数±标准差( x-±s)表示, 采用t检验;计数资料以率(%)表示, 采用χ2检验。P<0.05表示差异有统计学意义。
2 结果
2. 1 两组患者手术时间、术中出血量及住院时间比较 两组手术时间、术中出血量、住院时间比较, 差异无统计学意义(P>0.05)。见表1。
2. 2 两组患者术前、术后1个月及术后3个月月经量比较两组术前月经量比较, 差异无统计学意义(P>0.05);研究组术后1、3个月月经量(161.25±76.25)、(156.58±82.41)ml少于对照组的(221.25±82.14)、(219.52±88.56)ml, 差异具有统计学意义(P<0.05)。见表2。
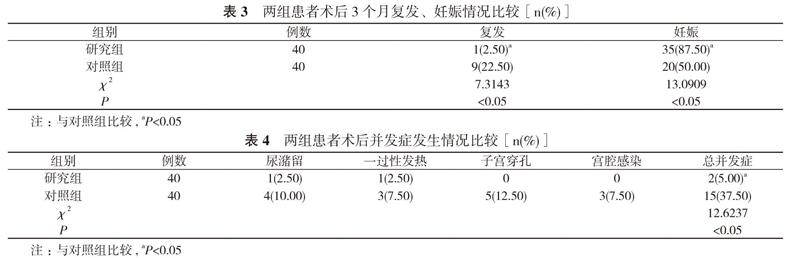
2. 3 两组患者术后3个月复发、妊娠情况比较 研究组术后3个月复发率2.50%低于对照组的22.50%, 妊娠率87.50%高于对照组的50.00%, 差异具有统计学意义(P<0.05)。見表3。
2. 4 两组患者术后并发症发生情况比较 术后3个月, 研究组并发症总发生率5.00%低于对照组的37.50%, 差异具有统计学意义(P<0.05)。见表4。
3 讨论
子宫内膜息肉是育龄期女性较为常见的一种疾病, 主要表现为不孕、月经前后出现阴道少量流血、月经周期不规律或月经量过多[4]。研究表明, 在我国不孕女性人群中, 约有7.2%~15.6%为子宫内膜息肉患者[5], 严重影响其家庭和谐。治疗此疾病可采用药物方式或手术方式, 传统药物保守治疗疗效不突出, 复发率高、预后差[6]。因此, 临床对于此类患者多采用手术的方式治疗。
以往所采用的刮宫术, 创伤性较大, 恢复时间长, 且易引发多种并发症, 如宫腔狭窄、粘连等;且为保留患者生育能力, 刮宫力度通常较小, 无法确保将病灶彻底刮除, 极易引发疾病复发[1, 7]。由于此疾病初期存在隐蔽性, 尤其是病灶较小时临床诊断难度较大, 定位可能不准确, 同样易导致漏诊或清除不彻底。现临床普遍使用的宫腔镜下治疗, 具备定位准确、可直视宫腔等优势。宫腔镜直视下可在将子宫内膜息肉彻底清除[8]的同时不损伤子宫内膜, 手术时间短、创伤性小、出血量少, 卵巢功能不受影响, 满足了患者生育需求。目前宫腔镜下刮宫术及电切术已经成为了治疗子宫内膜息肉的主要方式。
目前暂不清楚子宫内膜息肉导致不孕的具体机制, 但研究已证实[9-11]:①因大部分子宫内膜息肉病灶位置在输卵管与子宫的部位, 会阻塞到输卵管开口, 精子移行受到干扰, 进而引发不孕;②子宫内膜息肉疾病病灶较大且多发, 子宫局部内膜供血受到影响, 导致宫腔形态发生变化, 阻止胚胎着床和精子运输[12, 13]。③部分子宫内膜息肉患者多合并感染症状, 长时间下去, 可能会发生子宫内膜炎症, 宫腔环境紊乱, 影响受精卵着床和精子存活质量[14]。所以, 因子宫内膜息肉疾病导致的不孕患者, 彻底清除息肉后, 消除症状并防治疾病复发, 为治疗此疾病的关键。
本次研究结果显示, 研究组与对照组比较, 手术时间、术中出血量、住院时间差异无统计学意义(P>0.05);术后1、3个月研究组月经量少于对照组, 术后3个月研究组复发率低于对照组、妊娠率高于对照组, 并发症总发生率低于对照组, 差异具有统计学意义(P<0.05)。
综上所述, 临床治疗子宫内膜息肉可将宫腔镜下子宫内膜息肉电切术作为首选方式之一, 疗效确切, 妊娠率高、复发率低, 值得推广。
参考文献
[1] 黄丽华, 向梅. 子宫内膜息肉研究新进展. 国际妇产科学杂志, 2014(1):43-46.
[2] 陈梅, 马莉. 宫腔镜子宫内膜息肉电切术联合左炔诺孕酮宫内缓释系统治疗子宫内膜息肉. 长春中医药大学学报, 2016, 32(2):396-398.
[3] 陈玉清, 唐教清, 黄孙兴, 等. 子宫内膜息肉对不孕患者临床妊娠的影响. 中山大学学报(医学科学版), 2013, 34(6):906-910.
[4] 苏秋梅, 栾艳秋. 宮腔镜子宫内膜息肉电切术后立即放置曼月乐环的治疗作用探讨. 中国临床医生杂志, 2016, 44(12):83-86.
[5] Jesus S, Jiménez-Lopez, Ana Granado-San, et al. Effectiveness of transcervical hysteroscopic endometrial resection based on the prevention of the recurrence of endometrial polyps in post-menopausal women. Bmc Womens Health, 2015, 15(1):20.
[6] 吴佩蔚. 子宫内膜息肉不孕患者宫腔镜下不同手术方式比较. 中国妇幼保健, 2015, 30(6):905-907.
[7] 王晓瑞. 宫腔镜下子宫内膜电切联合刮宫术治疗多发性子宫内膜息肉的效果观察. 医药前沿, 2016, 6(10):111-112.
[8] 杨洋, 张少华, 韩彬, 等. 增殖期雌激素水平对经宫腔镜子宫内膜息肉电切患者术后子宫内膜厚度的影响. 医学与哲学(B), 2017, 38(11):45-48.
[9] 李翠梅, 江震钦. 左炔诺孕酮宫内缓释系统辅助宫腔镜子宫内膜息肉切除术治疗子宫内膜息肉临床分析. 中国妇幼保健, 2015, 30(8):1289-1291.
[10] 李建霞, 孙彩芹. 宫腔镜电切术联合左炔诺孕酮宫内缓释系统治疗子宫内膜息肉的临床疗效分析. 现代妇产科进展, 2016, 25(7):529-531.
[11] 桂定清, 戚瑞红, 何玉华, 等. 宫腔镜下子宫内膜电切术联合刮宫术治疗多发性子宫内膜息肉的效果探讨. 现代生物医学进展, 2016, 16(6):1121-1123.
[12] 邵卫, 刘晓, 石晓, 等. 宫腔镜下刮匙刮除术对子宫内膜息肉不孕患者疗效及子宫内膜厚度的影响. 中国性科学, 2016, 25(7):124-127.
[13] 谢吉蓉, 潘一红, 陶俊贞. 宫腔镜下刮宫术与电切术对子宫内膜息肉不孕患者性生活质量及妊娠结局的影响. 中国性科学, 2016, 25(11):125-128.
[14] 胡英. 宫腔镜下电切术与刮宫术对子宫内膜息肉不孕的疗效分析. 河北医药, 2017, 39(8):1196-1198.
[收稿日期:2019-01-02]
