不同分娩方式对盆底功能的影响及产后盆底康复治疗的效果分析
2019-07-01潘群英
潘群英
【摘要】 目的 分析不同分娩方式对产妇盆底功能与康复治疗效果的影响。方法 110例产妇, 根据分娩方式不同分为1组和2组, 每组55例。1组产妇行经阴道自然分娩, 2组产妇行剖宫产。比较两组产妇治疗前后盆底功能障碍性疾病(PFD)发生情况、盆底肌力情况。结果 治疗前, 1组产妇盆底功能障碍性疾病发生率高于2组, 但差异无统计学意义(P>0.05);治疗后, 1组和2组产妇盆底功能障碍性疾病发生率分别为12.73%、10.91%, 均低于本组治疗前的65.45%、56.36%, 差异具有统计学意义(P<0.05)。治疗前, 2组产妇盆底肌力优于1组, 但差异无统计学意义(P>0.05);治疗后, 两组产妇盆底肌力均优于本组治疗前, 且1组产妇盆底肌力优于2组, 差异具有统计学意义(P<0.05)。结论 经阴道自然分娩、剖宫产均会对产妇盆底功能造成一定影响, 自然分娩影响相对较大, 但产后早期行康复治疗后, 经自然分娩恢复更快。
【关键词】 不同分娩方式;盆底功能;产后盆底康复治疗
盆底功能障碍性疾病为妇科常见病, 有统计资料显示, 目前国内有37.79%~45.18%已育女性均存在不同程度盆底功能障碍[1]。妊娠与分娩为造成本病的独立危险因素, 对女性生活造成严重影响, 使其生活质量直线下降。不管是自然分娩还是剖宫产, 均会造成产妇不同程度的盆底肌损伤, 因此产后早期给予相关手段干预, 对防治盆底肌损伤有重要意义。本研究分析不同分娩方式对产妇盆底功能与康复治疗效果的影响。现报告如下。
1 资料与方法
1. 1 一般资料 选择2016年4月~2018年2月于本院分娩的110例产妇作为研究对象, 根据分娩方式不同分为1组和2组, 每组55例。1组产妇年龄24~38岁, 平均年龄(29.53± 4.28)岁;平均体质量指数(25.13±2.61)kg/m2。2组产妇年龄23.5~37.0岁, 平均年龄(29.51±4.27)岁, 平均体质量指数(25.11±2.62)kg/m2。两组产妇一般资料比较差异无统计学意义(P>0.05), 具有可比性。
1. 2 纳入及排除标准 纳入标准:均为初产妇, 足月单胎;均对本研究知情, 且自愿签署同意书。排除标准:过往存在慢性便秘史、盆腔手术史者;精神疾病者;临床资料不完整者;配合依从性极差者;对本研究不同意者。
1. 3 方法 两组产妇产后均进行盆底肌锻炼+电刺激仪反馈治疗, 具体措施如下。
1. 3. 1 盆底肌锻炼 首先对产妇进行健康宣教, 与其沟通交流, 讲解盆底保健知识, 提供舒适、安静的环境, 使其以良好的心态配合盆底肌锻炼。嘱产妇建立良好卫生习惯, 教会正确排尿方法。指导产妇收缩盆底肌、肛提肌, 指导进行肛提肌运动5~10 s, 松弛5~10 s, 持续时间10~15 min/次, 锻炼3~8次/d, 持续治疗1个月或更久。
1. 3. 2 电刺激仪反馈治疗 嘱产妇将大小便排空, 取半卧位, 将治疗头置入产妇阴道内, 电刺激初始强度为0 mA, 之后逐渐增加, 以产妇自觉盆底肌肉有明显收缩但未出现不适为度, 期间配合生物反馈治疗。治疗过程中嘱产妇将大腿稍微分开, 呈放松状态, 嘱产妇进行阴道肌肉收缩锻炼时切勿用腹压。2次/周, 持续治疗20~30 min, 持续治疗10~15次为1个疗程。
1. 4 观察指标及判定标准 比较两组产妇治疗前后盆底功能障碍性疾病发生情况、盆底肌力情况。使用神经肌肉刺激治疗仪与盆底肌肉治疗头对产妇治疗前后盆底肌力进行测定, 以国际通用会阴肌力测试法(GRRUG)[2]将盆底肌力分为为0~Ⅴ6个级别, ≥Ⅲ级表示肌力正常。
1. 5 统计学方法 采用SPSS19.0统计学软件对研究数据进行统计分析。计量资料以均数 ± 标准差( x-±s)表示, 采用t检验;计数资料以率(%)表示, 采用χ2检验;等级计数资料采用秩和检验。P<0.05表示差异具有统计学意义。
2 结果
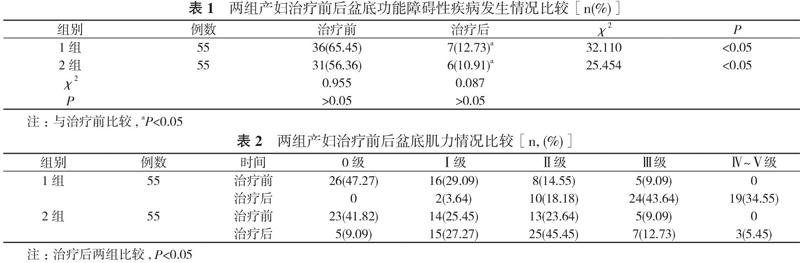
2. 1 两组产妇治疗前后盆底功能障碍性疾病发生情况比较 治疗前, 1组产妇盆底功能障碍性疾病发生率高于2组, 但差异无统计学意义(P>0.05);治疗后, 两组盆底功能障碍性疾病发生率均低于本组治疗前, 差异具有统计学意义(P<0.05);治疗后, 两组盆底功能障碍性疾病发生率比较差异无统计学意义(P>0.05)。见表1。
2. 2 两组产妇治疗前后盆底肌力情况比较 治疗前, 2組产妇盆底肌力优于1组, 但差异无统计学意义(P>0.05);治疗后, 两组产妇盆底肌力均优于本组治疗前, 且1组产妇盆底肌力优于2组, 差异具有统计学意义(P<0.05)。见表2。
3 讨论
盆底主要由多层肌肉、筋膜组成, 其作用主要为承托、保持机体盆腔脏器处于正常的位置[3]。盆底肌是由Ⅰ、Ⅱ类纤维组成, Ⅰ类肌力下降会造成机体出现阴道松弛、子宫脱垂等盆底功能障碍性疾病, 而Ⅱ类肌力降低会造成产妇出现压力性失禁、肌肉萎缩等盆底功能障碍性疾病[4]。盆底功能障碍性疾病是受多种因素造成盆底支持组织薄弱, 盆腔出现脏器移位现象, 进而造成功能异常。张朝霞等[5]研究表示, 分娩与妊娠为造成产妇出现盆底功能障碍性疾病的主要原因。妊娠期间, 产妇子宫体积、重量逐步增加, 重力牵拉导致盆底组织出现不同程度损伤, 同时机体性激素、松弛素发生改变, 增加盆底支持组织压力, 力量减弱, 进而引发盆底功能障碍性疾病。
不管何种分娩方式, 均会造成产妇盆底肌力不同程度损伤。本次研究中, 1组产妇选择经阴道自然分娩, 2组产妇为剖宫产, 对两组产妇进行盆底肌力测试发现, 两组均存在不同程度的盆底肌力损伤。盆底肌力测试结果显示, 自然分娩方式对产妇产后盆底肌力损伤与剖宫产相比稍大, 盆底功能障碍性疾病发生率也相对较高。分析原因为行剖宫产的产妇分娩过程中, 会阴体、膀胱位置改变与自然分娩方式的产妇相比会更轻, 未受到胎儿直接机械压迫, 因此对盆底神经损伤相对较轻, 出现盆底功能障碍性疾病较少[6-8]。对两组产妇早期行盆底肌锻炼及电刺激仪反馈治疗后, 发现两组产妇治疗后盆底肌力情况均明显改善, 但自然分娩的产妇盆底肌力恢复相对更好。
综上所述, 自然分娩、剖宫产均会对产妇造成短期盆底损伤, 剖宫产相对损伤较轻, 但早期对产妇实施盆底肌锻炼与电刺激仪反馈治疗后, 选择自然分娩的产妇产后盆底肌力恢复更快, 因此产妇产后应尽早进行盆底康复治疗, 可促进盆底肌力快速恢复, 提升生活质量。
参考文献
[1] 刘鹏, 孙红霞. 不同分娩方式对盆底功能的影响及产后电刺激对盆底肌康复治疗效果对比研究. 临床和实验医学杂志, 2017, 16(5):507-510.
[2] 杜玉玲. 产后早期盆底肌康复治疗对不同分娩方式产妇盆底康复效果与性功能的影响. 中国妇幼保健, 2016, 31(12):2452-2455.
[3] 史红霞. 不同分娩方式对产后盆底功能影响及康复治疗的效果分析. 实用医技杂志, 2017, 24(1):94-95.
[4] 赵松岩, 黄东国, 李凡, 等. 不同分娩方式对盆底功能障碍性疾病康复治疗效果的影响. 中国妇幼保健, 2016, 31(24):5287-5289.
[5] 张朝霞, 袁淑珍, 聂淑娟. 不同分娩方式对产后盆底功能影响及康复治疗的效果研究. 中国医学工程, 2016, 20(3):89-90.
[6] 阿斯叶·阿布拉, 米娜瓦尔·阿布力孜. 不同分娩方式结合产后电刺激对盆底功能及盆底肌康复效果的影响. 河北医学, 2017, 23(8):1268-1272.
[7] 周慧. 不同分娩方式对产后早期盆底功能的影响及康复治疗效果评估. 双足与保健, 2017, 26(21):318-319.
[8] 勾玲会. 不同分娩方式对产后盆底功能影响及康复治疗的效果分析. 中外医疗, 2017, 36(11):14-16.
[收稿日期:2018-09-13]
