质量指标监测在ICU患者约束集束化护理管理中的应用
2019-06-18黄春美张园园冯志仙
——陈 翔 黄春美 张园园 冯志仙
身体约束是指使用物理、机械设备、材料或工具附加在或邻近患者的身体,达到限制患者自由活动或使患者不能正常接近自己身体某部位的目的[1]。约束需要医护合作,其实施的各环节都需要严格质量控制,如约束必要性评估、并发症危险因素评估、知情告知、约束规范执行、约束巡视和解除等,均需要制定标准的流程并落实执行[2]。自2014年开始,身体约束率作为护理敏感质量指标之一被纳入国家护理质量数据平台,在全国范围统一监测,定期与跌倒发生率、非计划拔管率、护士人力资源配置等指标进行大数据相关性分析,以指导临床患者身体约束规范化管理[3-6]。有调查发现,ICU身体约束率高达43.2%,其中94.5%约束原因是防止管道滑脱,且多项研究发现,通过提高医护人员对身体约束的认知及实践行为,改善医疗资源环境,正确开具约束医嘱等,在一定程度上可以降低患者身体约束率而不增加非计划拔管等不良事件发生[7-9]。因此,本研究人员在参加国家护理中心关于身体约束规范化管理培训后,对杭州市某医院ICU患者身体约束进行实践,为临床提供参考。
1 研究对象与方法
1.1 研究对象
采取目的抽样法,对杭州市某医院ICU患者进行研究。该ICU开放床位20张,选择2017年4月-6月、2017年10月-12月使用约束工具的患者为研究对象。其中,2017 年4月-6月使用约束工具患者202例为对照组(改进前),约束天数437天;性别:男120例,女82例;年龄:16岁~88岁,平均(54.7±14.1)岁;主要诊断:肝移植术后、重症肺炎、重度颅脑外伤、肝叶切除术、慢性阻塞性肺疾病、脓毒症、重症胰腺炎、多发伤、肺叶/全肺切除术后、胰十二指肠切除术后等。2017年10月-12月使用约束工具患者155例为实验组(改进后),约束天数271天;性别:男82例,女73例;年龄:15岁~86岁,平均(56.7±13.8)岁;主要诊断:肝移植术后,慢性阻塞性肺疾病、脓毒症、重症胰腺炎、重度颅脑外伤、肝叶切除术后、多发伤、肺叶/全肺切除术后、胰十二指肠切除术后等。比较两组基线资料无统计学差异,具有可比性。
1.2 方法
1.2.1 成立改进小组 由护理部主导,包括ICU护士长、总带教、科主任、责任组长等人员。
1.2.2 身体约束集束化护理对策 通过文献检索、约束病例回顾性分析和国家护理中心规范化身体约束培训等形成集束化护理对策。(1)医护合作。①明确医护职责。医生职责目标:患者新入院、每日查房及病情变化时全面评估患者病情,判断是否能通过优化镇静等措施减少身体约束使用[10],评估后必须使用身体约束时立即开具临时医嘱。护士职责目标:护士长做好弹性排班,保证护理人力资源配置合理;护士执行身体约束前需充分评估患者行为及心理状态;加强与患者的语言或非语言沟通,安慰、抚触患者;尽量维持患者定向力等措施,减少不必要的约束[8]。②对医护人员进行身体约束制度流程、规范镇静管理等培训,包括理论授课和情景化模拟培训并考核,提高其认知态度及知识技能。
(2)正确落实集束化护理措施[11]。①科室有《ICU减少保护性身体约束制度》和《ICU减少保护性身体约束流程》,所有医护人员须知晓。②身体约束使用指征, 根据患者的行为等级、设施等级、独立等级划分。当患者出现烦躁或攻击性行为及实施干预威胁生命的治疗才能使用身体约束,对镇痛、镇静患者须效果评价。③约束告知,签署知情同意书。④正确选择约束工具和约束部位。⑤约束方式正确,要求使用衬垫保护约束部位,做到体位舒适,约束肢体活动度适宜。⑥约束期间要求责任护士每2h评估记录患者病情及肢体血液循环情况,及时与医生沟通,争取尽早解除身体约束。⑦保持环境安静,减少刺激,约束过程注重人文关怀,记录完整。⑧信息支持。在护理病历系统中嵌入结构化身体约束流程;临时医嘱时间超过24小时自动提醒;护理评估记录超过2小时自动提醒。⑨开展院科两级身体约束指标监测,每月进行结果分析,反馈并改进。
1.2.3 研究工具 ICU护士身体约束知信行调查问卷,由陈巧玲等[11]编制,包括约束知识(37个条目),约束态度(10 个条目),约束行为(26个条目),共73个条目,均为单项选择题。知识部分有“约束(1分)”“选择替代措施(2分)”和“不约束(3分)”3个选项,得分最高111分;态度部分有“完全同意(1分)”“部分同意(2分)”和“不同意(3分)”得分最高30分;在行为部分有“总是(1分)”“偶尔(2分)”和“不会(3分)”,得分最高78分。分数越高,说明对身体约束有更正确的知识、态度和行为,总问卷的Cronbach's α系数为 0.865,重测信度为0.851,内容效度 CVI 指数0.912,显示具有良好的信效度。集束化护理措施表参考国家护理中心编写的《护理敏感质量指标实用手册(2016版)》中身体约束护理措施[12]。
1.2.4 观察指标 身体约束使用率、非计划拔管率、约束医嘱正确开具率、约束告知率、约束评估符合率、护士身体约束知信行等得分情况。
2 结果
2.1 改进前后身体约束率比较
集束化护理措施落实后,该ICU患者身体约束使用率降低,差异有统计学意义(P<0.01),非计划拔管率改进前后差异无统计学意义(P>0.05),见表1 。
2.2 改进前后正确医嘱开具比例、约束告知比例、约束评估符合人数比较
通过身体约束集束化护理措施的落实,该ICU每约束日平均约束时长下降,差异有统计学意义(P<0.01),正确医嘱开具率、约束告知率、约束评估符合率均有不同程度提高,差异有统计学意义(P<0.01),见表2。
表1改进前后身体约束率比较

组别约束人数(人)住院床日数(天)身体约束日数及比例[天(%)]非计划拔管率(%)对照组2021275437(34.27)2.24实验组1551336271(20.28)1.98χ263.331.05P<0.01>0.05
表2改进前后正确医嘱开具比例、约束告知比例、约束评估符合人数比较
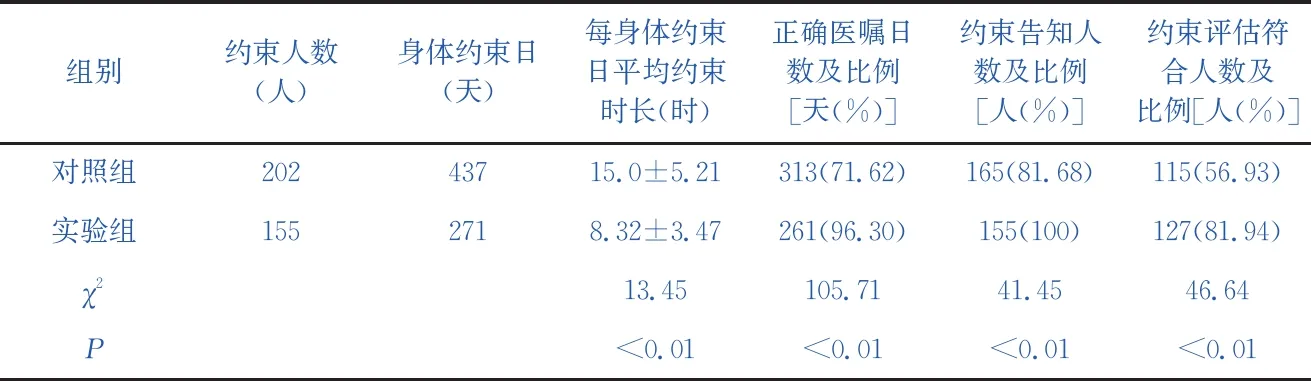
组别约束人数(人)身体约束日(天)每身体约束日平均约束时长(时)正确医嘱日数及比例[天(%)]约束告知人数及比例[人(%)]约束评估符合人数及比例[人(%)]对照组20243715.0±5.21313(71.62)165(81.68)115(56.93)实验组1552718.32±3.47261(96.30)155(100)127(81.94)χ213.45105.7141.4546.64P<0.01<0.01<0.01<0.01
表3改进前后护士的约束态度及认知得分比较

组别人数(人)护士知识得分(分)护士态度得分(分)护士行为得分(分)对照组5277.21±21.9521.17±9.9559.36±14.33实验组5494.13±27.9527.38±11.0774.56±10.71T16.329.6514.68P<0.01<0.01<0.01
2.3 改进前后护士的约束态度及认知得分比较
改进前后护士的认知得分及身体约束态度和行为得分均有所提高,差异有统计学意义(P<0.01),见表3。
3 讨论
3.1 提高护士身体约束认知和态度
本调查结果显示,护士约束认知和态度得分比梁迎洁[7]调查得分高。研究发现,ICU患者是否使用身体约束,除了与患者有创机械通气、镇静状态、躁动状态等疾病因素有关外,医护人员对约束的认知与态度及医疗环境也是临床约束决策的重要影响因素[13]。国外有调查显示,95.2%ICU护士未参加过任何身体约束专科教育或相关实践培训[9]。而改善护士对身体约束认知和态度,首要是培训[14]。本研究通过制定《ICU减少保护性身体约束制度》和《ICU减少保护性身体约束流程》,实践中采用理论授课和情景化模拟方式,对护士进行身体约束及镇静管理相关知识培训,提高了护士的认知态度及知识技能,在降低患者身体约束率的同时并未提高非计划拔管发生率。
3.2 基于循证的身体约束集束化护理
本研究结果显示,改进前后身体约束率有统计学差异,而非计划拔管率无明显差异。在临床实践中,身体约束可以减少医疗干扰,降低了医疗潜在风险,减少了伤害和自我伤害的发生[15]。但同时也会导致皮肤损伤、情绪障碍等并发症。目前关于约束使用指征和观点不一,国外较多医疗机构已制定限制或禁止医务人员对患者使用身体约束的规定和鉴定标准,努力将约束应用降低到最低。澳大利亚循证卫生保健中心(Joanna Briggs Institute,JBI)提出,尽量不使用约束,应尽早解除约束。尽可能地寻求替代性治疗方法[16]。美国IOWA颁布的《身体约束指南》提出,约束时应考虑患者心理、生理等方面,遵循个体化照护方式,达到最小约束化的目的[17]。而国内尚未形成基于循证的适合我国临床实践的患者身体约束临床指南[18]。
身体约束护理涉及病情评估、约束告知、并发症观察、人文关怀等众多环节,直接反映护理约束管理质量,而强制约束患者会带来一系列不良后果,只能作为一种不得已的方法[16]。为避免和改进调查中发生的约束告知流程不完善、约束评估不到位、约束医嘱不规范等问题[7],提高患者身体约束集束化的措施有:(1)信息方面。护理信息系统嵌入结构化身体约束流程,临时医嘱时间超过24小时,护理评估记录超过2小时智能提醒。(2)医护合作。医护联合查房,明确各自职责目标,做到尽早脱离机械通气,优化镇静策略等[10]。(3)护理方面。①严格执行身体约束流程,做好约束工具选择、知情告知、审核约束医嘱和约束过程评估等每一环节,同时要加强与患者沟通,及时安慰、鼓励患者,酌情让患者参与约束管理。②做好设备和管路管理。做好高危管路固定,可将管道等设备移出患者视野,提供可抓物品。③环境疗法。保持环境安静,避免刺激,提供音乐、针灸等[8]。本研究在保证ICU护理人力资源配置的基础上,通过落实集束化护理措施和持续质量改进等策略,约束医嘱正确性、约束告知率和约束评估符合率等都有明显提高,从而降低了患者身体约束率,同时非计划拔管率并无明显变化,保障了患者安全。
3.3 加强身体约束相关指标监测
身体约束以避免自我伤害、非计划拔管、坠床等保障患者安全为目的,是对部分有需要的住院患者采取的护理行为,约束管理直接反映护理质量,是国内外护理质量敏感性指标之一[9-20]。国家护理中心为建立全国统一的标准化护理质量测量指标体系,已于2014年成立护理质量指标研发小组,先后出版了《护理敏感质量指标实用手册(2016版)》和《护理敏感质量指标监测基本数据集实施指南(2018版)》,并建立护理质量指标数据采集网络上报平台-国家护理质量数据平台。至2018年6月,上报医院已达900余家,医院等级也从初始的三甲医院扩展到二级医院。质量指标监测正从通用指标向专科化发展,2017年国家护理质量数据平台开始新增ICU护理专科质量指标,其中就包括了身体约束率、APACHEII评分情况、非计划拔管率等,这对于在仅占医院床位数五分之一左右的ICU中身体约束使用率却占医院一半以上的现状有着重要意义[21]。
4 结语
本研究在参与国家护理中心护理质量指标体系建设的同时,也积极对所在医院患者身体约束规范化管理进行持续质量改进。通过收集ICU患者身体约束率、约束时长、非计划拔管发生率,结合约束过程管理中病情评估、约束医嘱开具、约束告知、约束工具部位选择等质量要素,查找使用身体约束的影响因素。改进中通过明确制度流程、提高护士身体约束认知态度、加强医护合作、督促集束化护理措施落实等,ICU患者身体约束率从34.27%下降至20.28%,明显低于国家护理质量数据平台收集的同期身体约束率53%,也低于梁迎洁[7]调查29个ICU得出的43.2%,保证了护理质量和护理安全,又体现了人文护理,值得临床推广。
