伴多器官受累的结节性硬化症影像学诊断
2019-06-15胡剑锋王宇泽李新春包盈莹
胡剑锋,王宇泽,李新春,包盈莹,雷 强,万 齐,邹 乔
(广州医科大学附属第一医院放射科,广东 广州 510000)
结节性硬化症 (Tuberous sclerosis complex,TSC) 是一种以全身多器官血管平滑肌脂肪瘤病变为特征的常染色体显性遗传性疾病[1]。TSC 几乎可以累及人体所有的器官,常见累及器官包括皮肤、脑、肾脏、肺、肝脏和心脏等,其中颅脑病变最为常见,以往相关文献主要报道颅脑及肾脏的影像学表现,而多器官受累如肺部及骨骼同时受累的报道较少[2-3],且以脑外器官受累为首诊的患者误诊率高,因此全面认识TSC 多器官受累的影像学特点,对早期准确诊断具有重要意义。本研究回顾性分析我院10 例TSC 患者的临床资料与影像学表现,旨在提高对伴多器官受累的TSC 影像学特点的认识。
1 资料与方法
1.1 一般资料
回顾性搜集分析2011 年9 月—2018 年9 月本院经临床诊断的10 例TSC 患者资料,均为女性,年龄20~45 岁,平均30 岁。10 例TSC 确诊符合2012年[4]修订的TSC 诊断标准,确诊条件包括2 个主要特征或1 个主要特征+2 个次要特征。其中主要特征包括:色素脱失斑(≥3 处,最小直径5 mm)、血管纤维瘤(≥3 个)或头部纤维斑块、指(趾)甲纤维瘤(≥2 个)、鲨革斑、多发性视网膜结节状错构瘤、皮质发育不良、室管膜下结节、室管膜下巨细胞星形细胞瘤、心脏横纹肌瘤及肺淋巴管平滑肌瘤病;次要特征包括:“斑斓”皮损、牙釉质点状凹陷(>3 处)、口腔纤维瘤(≥2 个)、视网膜色素斑、非肾血管平滑肌脂肪瘤及多发性肾囊肿。本组病例主要以呼吸系统表现为主,5 例胸闷、气促,4 例反复咳嗽、咳痰,余1 例以双肺多发结节为表现。2 例有癫痫病史,1 例伴有智力低下,1 例伴有全身多处皮脂腺瘤。本组病例均无家族病史。
1.2 检查方法
所有患者均行不同部位影像学检查,其中胸部CT 检查10 例,增强扫描7 例。头颅MRI 增强扫描9例,头颅CT 检查3 例。腹部CT 检查9 例,增强扫描8 例,腹部MRI 检查2 例。
CT 设备采用Toshiba Aquilion l6 层或Siemens Definition 128 层螺旋CT 机,头颅、胸部及腹部平扫,扫描参数:管电压120 kV,管电流180~380 mAs,层厚2~7 mm,薄层重组层厚1 mm,增强扫描自肘静脉经双筒高压注射器注入对比剂碘海醇300 mgI/mL,流率为3.0~3.5 mL/s。MR 设备采用Philip Achieva 1.5T 或Philip Achieva 3.0T 磁共振扫描仪,常规头颅扫描采用轴位T1WI、T2WI、T2WI-FLAIR,矢状位T2WI,层厚6 mm,层间距7 mm,FOV 220 mm。常规腹部扫描采用轴位T1WI、T2WI、T2WI-SPAIR 及正反相位T1WI,层厚5~7mm,层间距5~7mm,FOV 375mm。增强扫描采用高压注射器经肘静脉注入欧乃影,剂量0.1 mmol/kg。
2 结果
2.1 临床情况及CT 首次诊断
本组10 例TSC 中受累部位:肺部9 例,骨骼9例,脑部9 例,肾脏6 例,肝脏3 例以及皮肤1 例。本组3 例首诊考虑散发型肺淋巴管平滑肌瘤病(Sporadic lymphangioleiomyomatosis,S-LAM),1 例 误 诊为特发性肺纤维化,余5 例首诊考虑TSC 相关型肺淋巴管平滑肌瘤病(Tuberous sclerosis associated -lymphangioleiomyomatosis,TSC-LAM)。患者器官受累情况详见表1。
2.2 多脏器受累影像表现
肺部受累CT 表现为两肺散在、均匀弥漫分布薄壁囊腔(图1a),直径约0.2~4 cm,其中1 例呈蜂窝肺表现,伴有气胸5 例,伴有胸腔积液2 例,伴有小叶间隔增厚2 例,组织学证实均为肺淋巴管平滑肌瘤病 (Pulmonary lymphangioleiomyomatosis,PLAM)。
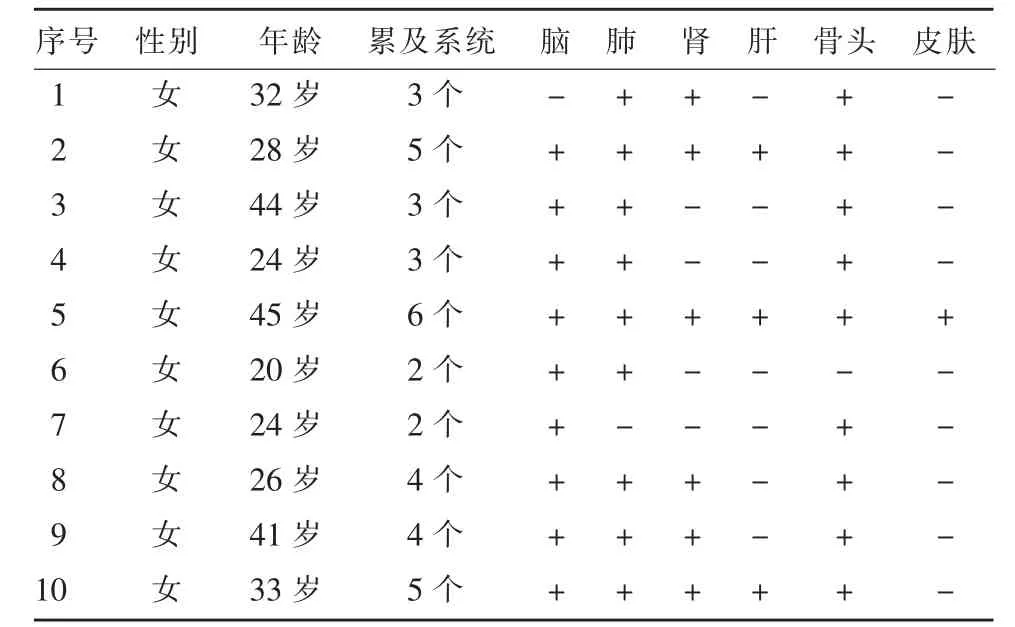
表1 10 例TSC 的临床资料及器官受累情况
头颅受累表现:①室管膜下结节5 例(55.6%),MR 表现为两侧侧脑室室管膜下多发结节状影,直径约3~10 mm,T1WI 呈等或稍高信号(图1c),T2WI呈低信号,增强扫描无强化,2 例CT 表现为多发结节状钙化影(图2a);②皮质及皮质下结节、脑白质异常信号4 例(44.4%),前者多分布于额顶叶,直径约3~12 mm,后者为脑白质区散在多发线状或不规则状异常信号影,两者T1WI 呈等、低信号,T2WI 呈稍高信号,FLAIR 呈高信号(图1d,1e),增强扫描无明显强化。
肾脏受累表现为肾血管平滑肌脂肪瘤(Angiomyolipoma,AML),双侧累及5 例,表现实质内多发含脂肪成分的混杂密度/信号肿块影,肿块最大者直径约24 cm,最小者约0.5 cm,内可有分隔,伴有钙化3 例(50%),伴有出血1 例(16.7%),增强肿块实性成分明显强化,脂肪成分无强化(图1f,1g);合并肾囊肿1 例、肝AML 3 例。肝AML 表现为多发含脂肪成分的不均匀结节影 (图1h),呈圆形或类圆形,边界清晰,直径约0.3~2.5 cm,伴有钙化1 例,增强肿块实性成分轻度强化。肾囊肿表现为双肾多发大小不等类圆形囊性病灶(图2b,2c)。
骨骼受累CT 表现为椎体(9 例)、髂骨(7 例)、肋骨(3 例)及股骨上段(1 例)多发结节状、斑片状密度增高影,边界较清楚,椎体病变多位于后柱(图1b),髂骨病变多沿骨皮质下似串珠样排列(图3)。
3 讨论
TSC 主要由分别位于9q34 和16p13.3 的TSC1和TSC2 基因突变所致,属常染色体显性遗传性疾病,但临床上有家族史者不足1/3,有2/3 为散发病例[5]。不同种族和性别均可发病,人群患病率为1/9 000~1/6 000[6]。临床上典型症状表现为:癫痫、智力低下和面部皮脂腺瘤(Vogt 三联征),但同时具有典型表现者不足1/3,并且具有多器官受累的特点,因而TSC 患者的临床表现及影像学表现复杂多样。
本组10 例TSC 中有9 例(90%)是以呼吸系统症状首诊,均为女性,8 例为育龄期。CT 上表现为两肺散在或弥漫分布含气囊腔,大小不等,壁薄且均匀,组织学证实均为PLAM,其病理基础是肺细支气管、淋巴管及小血管周围平滑肌细胞异常增生,阻塞小气管致远端肺泡扩大融合成囊状腔。文献报道约26%~48%女性TSC 患者发生PLAM[7],称为TSC 相关型LAM(TSC-LAM),而未合并TSC 的LAM 称为散发型LAM(S-LAM),而本组中TSC 合并PLAM 高达90%,远高于文献报道,可能与本院呼吸科为全国重点医学专科有关。TSC-LAM 与S-LAM 在胸部影像上表现相似,本组3 例胸部CT 因肝、肾无异常改变而首诊考虑S-LAM,5 例因伴有肝、肾等多脏器累及而首诊考虑TSC-LAM,因此仅凭胸部影像无法鉴别TSC-LAM 及S-LAM,所以对于疑诊PLAM的患者,需要进一步完善腹部及脑部影像检查并结合临床病史以资鉴别。此外,本组1 例PLAM 呈蜂窝肺改变,并有小叶间隔增厚,易误诊为特发性肺纤维化,鉴别要点在于后者发病年龄常大于50 岁,多见于男性,随着病程进展肺结构破坏扭曲并多发纤维化,支气管常牵拉不规则扩张,而PLAM 不会导致肺结构破坏扭曲,支气管常无扩张。
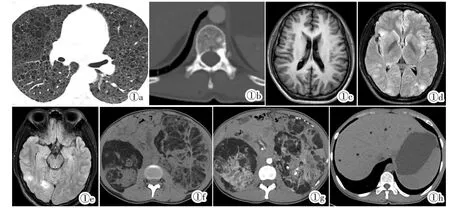
图1 女,28 岁,反复咳嗽、咳痰、喘息3 月余,既往有癫痫病史。图1a:CT 平扫示双肺弥漫类圆形薄壁囊腔,大小不等,边界清楚。图1b:骨窗示椎体结节状及双侧椎弓根结片状骨质密度增高影,以左侧椎弓根为著。图1c:头颅T1WI 示双侧侧脑室室管膜下多发结节状稍高信号影。图1d:FLAIR 示双侧额枕叶皮层或皮层下多发结节状高信号影。图1e:FLAIR 示右侧颞叶脑白质区不规则异常高信号影。图1f:CT 平扫示双肾多发巨大混杂密度肿块,内见脂肪密度影。图1g:增强CT 动脉期示肿块内实性成分明显强化,脂肪成分不强化。图1h:CT 平扫示肝脏多发含脂肪密度的类圆形不均匀密度影。Figure 1.A 28-year-old woman with repeated coughing and wheezing for more than 3 months and a history of epilepsy.Figure 1a:CT scan of the chest showed diffuse thin walled cysts in both lungs with different sizes and clear margin.Figure 1b:Axial section through the spine showed nodular high-density lesions in the vertebral body and bilateral pedicles,especially in the left.Figure 1c:Axial T1WI of the brain showed multiple nodular hyperintense lesions in bilateral lateral ventricular ependyma.Figure 1d:FLAIR showed multiple nodular hyperintense lesions in bilateral frontal and occipital cortex.Figure 1e:FLAIR showed irregular abnormal hyperintensities in the right temporal white matter region.Figure 1f:Plain CT showed in both kidneys multiple huge inhomogeneous masses with fat.Figure 1g:Enhanced CT in the arterial phase showed obvious enhancement in the solid part and no enhancement in the fat components.Figure 1h:Plain CT showed multiple round inhomogeneous fat-containing densities in the liver.
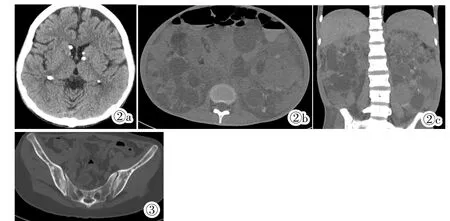
图2 女,26 岁,发热、咳嗽、咳痰4 天。图2a:头颅CT 显示双侧侧脑室室管膜下多发钙化结节。图2b:CT 轴位平扫示双肾体积明显增大,内见多发大小不等类圆形低密度病灶。图2c:CT 冠状位显示双肾上述病灶更为直观。图3 女,24岁,体检发现双肺多发结节4 天。CT 平扫示双侧髂骨、骶骨多发结节状、斑片状骨质密度增高影,大小不等,边界尚清。Figure 2.A 26-year-old woman with fever,cough and expectoration for 4 days.Figure 2a:CT scan of the brain showed multiple calcified nodules in the bilateral lateral ventricular ependyma.Figure 2b:CT scan of the abdomen showed enlargement of both kidneys with multiple round low-density le-③③sions of different sizes.Figure 2c:Coronary CT scan intuitively showed the above lesions in both kidneys.Figure 3.A 24-year-old woman with multiple nodules in both lungs for 4 days after routine physical examination.CT scan of the pelvis showed multiple nodular and patchy high-density lesions of different sizes and clear margin in bilateral ilium and sacrum.
多发骨质硬化是TSC 骨骼受累的最常见表现,其发生机制目前尚未明确,有文献[8]报道认为可能来源于神经嵴细胞,其特征性影像表现为椎体内多发硬化小结节伴象牙质样椎弓硬化[9]。本组9 例均累及脊柱,以椎弓根及椎板为著,多融合成斑片状高密度影,与文献报道一致;同时本组脊柱病变表现为连续性全脊柱受累多见(8/9),与文献[10]报道最先累及腰椎存在差异,推测可能与病程有关。文献[11]报道出现4 个或以上骨骼硬化性结节可作为鉴别TSCLAM 和S-LAM 的重要依据之一。本组9 例PLAM均同时合并有椎体和/或肋骨多发骨质硬化改变,因此对于胸部CT 表现为PLAM 的患者,应注意常规骨窗观察骨骼情况,若同时发现有多发骨骼硬化性结节时应考虑TSC 可能。此外,TSC 累及骨骼也常与成骨性转移瘤混淆,后者亦表现为多见于中轴骨的多发结节状、斑片状骨质硬化灶,但病灶边缘常欠清,形态上常不规则,临床上常见于40 岁以上有原发肿瘤病史患者,常伴有明显骨疼痛表现,近期随访病灶范围扩大或数目迅速增多。而本组病例未出现明显骨骼系统症状,但其影像表现重,两者不相称,是其重要的临床特征之一。
本组9 例(90%) 合并中枢神经系统异常,TSC如以脑部症状为首诊,结合临床病史及影像学检查基本可以确诊,本组3 例伴有神经系统症状。头颅影像表现主要有:①室管膜下结节是TSC 最常见的特征性表现,文献报道发生率90%[12],本组为50%(5/10),可能与本组病例较少有关,表现为室间孔及侧脑室外侧壁的多发结节状影,约90%发生钙化。T1WI 序列显示病灶最佳,避免了T2WI 脑脊液信号及增强扫描脉络丛信号的干扰,与文献报道一致。②皮质及皮质下结节、脑白质异常是TSC 次常见的表现,文献报道发生率分别为90%、80%[12],本组均为40%(4/10)。TSC 最新临床诊断标准把两者合并称为皮质发育不良。MRI 显示这两种病变较CT 具有明显优势,两者均在T1WI 呈等、低信号,T2WI 呈稍高信号,FLAIR 呈高信号,增强扫描无明显强化。本组4 例(40%)仅有皮质发育不良表现,缺乏典型室管膜下结节表现,但均伴有脑外器官受累症状,因此避免漏诊关键在于除了熟悉皮质发育不良表现外,还需结合临床病史及全身症状分析。
肾脏是TSC 患者最常见累及的器官之一,病变主要表现为:肾AML、肾囊肿、肾细胞癌及嗜酸粒细胞瘤等,以前两者多见,两者可同时伴发,其中TSC 伴发肾AML 最为常见,常为双侧多发性,见于70%~80%的TSC 成人患者[1]。本组6 例TSC 合并肾AML,其中双侧累及5 例,均为多发病灶,伴有肾脏结构改变,与文献报道一致。肾囊肿一般表现为双肾多发囊肿,见于18%~53%的TSC 患者[13],本组1 例双肾AML 的基础上同时出现双侧多发大小不等的囊性病灶,符合双肾AML 并多发肾囊肿改变。TSC 合并肝AML 较少见,多见于女性,且绝大多数为多发病灶。文献[14]报道肝AML 与双肾AML 具有显著相关性,两者若同时出现,应考虑存在TSC 的可能。本组3 例肝AML 均为多发病灶,同时合并双肾AML,与文献报道一致。此外,本组3 例肝AML 增强扫描实性成分轻度强化,与文献[14]报道肝AML 实性成分强化方式与血管瘤相似存在差异,考虑与肝AML 中脂肪和实性成分之间的比例不同有关。
总之,伴多器官受累TSC 的CT 及MRI 影像学表现具有一定的特征性,其中多发骨骼硬化性结节、头颅等多器官受累对于鉴别TSC-LAM 及S-LAM具有重要价值,因此临床医生应提高对TSC 脑外多器官受累的影像特征的认识。需要强调的是,对于以呼吸系统症状为首诊的TSC 患者,需结合临床明确是否有脑部等多系统受累的情况,综合临床分析才能提高TSC 的诊断。
