不同手术方式对糖尿病合并年龄相关性白内障患者角膜内皮细胞的影响
2019-06-10楚艳玲左雪灿
楚艳玲,左雪灿
0引言
白内障是世界范围内致盲率较高的眼科疾病,糖尿病患者是白内障高发人群,随着生活方式的改变及糖尿病发病人数的增多,糖尿病合并年龄相关性白内障患者人数逐年增加,严重威胁患者身心健康,加重社会经济负担[1]。目前手术仍是治疗白内障最为有效的方法,临床治疗主要以小切口白内障摘除术及白内障超声乳化吸除术为主[2]。手法小切口白内障手术在发展中国家及我国欠发达地区应用较多,无需设备,手术操作简单,适应证较为广泛;而超声乳化吸除术则可将手术时机提前,大大缩短白内障患者等待手术时间[3-4]。本研究拟对两种不同术式治疗的糖尿病合并年龄相关性白内障患者角膜内皮细胞形态及功能进行研究,同时探究两种术式的疗效及安全性,为临床治疗提供参考。
1对象和方法
1.1对象选取2015-07/2017-12于我院就诊的糖尿病合并年龄相关性白内障患者作为研究对象。纳入标准:(1)符合2型糖尿病诊断标准[5];(2)白内障需手术治疗;(3)临床资料完整;(4)治疗依从性较好。排除标准:(1)既往眼部外伤、手术史者;(2)合并色素膜炎、高度近视及视网膜脱落等相关疾病患者;(3)合并其他全身性疾病患者。符合上述标准患者共128例128眼,根据手术方式不同分别纳入手法小切口组及超声组。手法小切口组58例58眼,男32例32眼,女26例26眼,年龄49~65(平均58.45±6.58)岁;超声组70例70眼,男41例41眼,女29例29眼,年龄48~66(平均57.88±6.84)岁;根据晶状体混浊分类系统(LOCS)分级[6],两组患者晶状体混浊程度均为Ⅲ级。经比较,两组患者在性别组成及年龄等一般资料上差异无统计学意义(P>0.05),具有可比性。本研究经医院伦理委员会批准,患者及家属同意并签署同意书。
1.2方法手法小切口白内障手术:常规表面麻醉及结膜下麻醉,于患眼10∶00位至12∶00位作一长约4.5mm人工晶状体的角巩膜隧道切口,内切口延伸至角膜内约1.5mm,作连续环形撕囊或开罐式截囊,晶状体核注入黏弹剂,用针头拖出晶状体核,游离至前房。采用注水囊圈娩出晶状体核,同时抽吸皮质,置入人工晶状体。术毕自切口处注入少量灌洗液形成前房,调整眼压,确保上方切口无渗漏。对于晶状体核较大的患者,可将核分为两瓣取出或扩大切口。超声乳化吸除术:常规表面麻醉及结膜下麻醉,作透明角膜切口,角膜刀刺入前房,注入黏弹剂。于2∶00位作辅助切口,作连续环形撕囊,采用超声乳化仪乳化晶状体核,超声能量为10%~30%,乳化完毕后冲洗皮质,流速为32mL/min,负压500mmHg,置入人工晶状体,冲洗黏弹剂后水密切口。两组患者手术均由同一名资深手术医师进行,术后均采用妥布霉素地塞米松滴眼液点眼,4次/d,持续用药1~2mo。
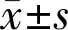

组别眼数术前术后1wk术后6wk手法小切口组580.75±0.300.15±0.04a0.14±0.05a超声组700.80±0.290.17±0.04a0.15±0.04a
注:aP<0.05vs同组术前。
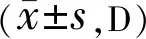

组别眼数术前术后1wk术后6wk手法小切口组580.87±0.281.64±0.52a1.33±0.44a超声组700.84±0.271.52±0.42a1.23±0.38a
注:aP<0.05vs同组术前。
观察指标:于术前及术后1、6wk常规检查患者裸眼视力,换算成最小分辨角对数(LogMAR)视力;采用角膜内皮显微镜对两组患者角膜内皮细胞进行检查并成像,具体方法:患者患眼注视内皮镜光源,取中央内皮区域照相;另于仪器下方作一红色标记,嘱患者直视标记,对患者手术切口区进行照相。每位患者选择3张清晰图像用于统计分析,统计患者中央角膜厚度、角膜内皮细胞密度、六角形细胞比例及变异系数等指标;采用电脑验光仪及角膜曲率计检查患者散光度。
2结果
2.1两组患者手术前后视力变化情况比较两组患者手术前后LogMAR视力组间比较差异无统计学意义(F组间=1.221,P组间=0.523),时间及时间与组间交互比较差异有统计学意义(F时间=90.127,P时间<0.01;F组间×时间=30.417,P组间×时间<0.01)。与术前比较,两组视力术后1、6wk视力明显改善,差异均有统计学意义(P<0.05),见表1。
2.2两组患者手术前后角膜散光情况分析两组患者手术前后角膜散光组间比较差异无统计学意义(F组间=2.638,P组间=0.419),时间及时间与组间交互比较差异有统计学意义(F时间=38.641,P时间<0.01;F组间×时间=20.147,P组间×时间<0.01)。与术前比较,手法小切口组术后1、6wk角膜散光明显升高(t=14.661、9.731,均P<0.05),术后6wk与术后1wk比较差异有统计学意义(t=4.919,P<0.05);超声组术后1、6wk明显升高(t=16.491、t=10.039, 均P<0.05),术后6wk与术后1wk比较差异有统计学意义(t=6.065,P<0.05),见表2。
2.3两组患者手术前后中央角膜厚度比较两组患者手术前后角膜厚度组间比较差异无统计学意义(F组间=0.815,P组间=0.714),时间及时间与组间交互比较差异有统计学意义(F时间=4.516,P时间=0.018;F组间×时间=2.856,P组间×时间<0.01)。与术前角膜厚度比较,手法小切口组及超声组术后1wk显著升高,差异有统计学意义(t=3.659、3.473,均P<0.05),术后6wk与术前比较差异无统计学意义(t=0.333、0.200,均P>0.05);与术后1wk比较,手法小切口组及超声组术后6wk明显降低,差异有统计学意义(t=3.317、3.091,均P<0.05),见表3。


组别眼数术前术后1wk术后6wk手法小切口组58529.15±42.51548.14±36.54a531.01±42.15a超声组70528.17±39.64544.56±40.14a529.64±44.12a
注:aP<0.05vs同组术前。
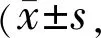

2)
注:aP<0.05vs同组术前。
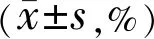

组别眼数术前术后1wk术后6wk手法小切口组5852.16±10.1138.45±10.71a37.48±11.24a超声组7049.51±11.0740.10±12.04a39.31±10.47a
注:aP<0.05vs同组术前。
两组患者手术前后六角形细胞比例组间比较差异无统计学意义(F组间=1.856,P组间=0.298),时间及时间与组间交互比较差异有统计学意义(F时间=7.145,P时间<0.01;F组间×时间=2.845,P组间×时间<0.05)。与术前内皮细胞密度比较,手法小切口组及超声组术后1wk均显著下降,差异有统计学意义(t=10.029、6.813,均P<0.05),术后6wk与术前相比明显下降,差异有统计学意义(t=10.476、7.929,均P<0.05);与术后1wk比较,手法小切口组及超声组术后6wk比较差异无统计学意义(t=0.673、0.587,均P>0.05),见表5。
两组患者手术前后角膜变异系数组间比较差异无统计学意义(F组间=1.274,P组间=0.385),时间及时间与组间交互比较差异有统计学意义(F时间=4.859,P时间<0.01;F组间×时间=2.041,P组间×时间<0.05)。与术前角膜变异系数比较,手法小切口组及超声组术后1wk均显著升高,差异有统计学意义(t=4.598、4.173,均P<0.05),术后6wk与术前相比明显升高,差异有统计学意义(t=6.998、6.062,均P<0.05);与术后1wk比较,手法小切口组及超声组术后6wk比较差异无统计学意义(t=1.505、1.155,均P>0.05),见表6。
术后随访6个月~4年,其中1例双侧声带乳头状瘤患者分别于术后3个月、10个月复发,再次给于CO2切除,其中一例未复发,1例复发并癌变,行额侧喉部分切除。其余17例治愈。其中2例发生声带前部粘连。所有患者术后均未出现呼吸困难、出血等并发症发生。
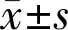

组别眼数术前术后1wk术后6wk手法小切口组5838.45±5.6442.14±6.59a43.27±4.85a超声组7040.17±5.6943.22±6.54a44.01±4.91a
注:aP<0.05vs同组术前。
2.5两组患者术后并发症发生情况比较两组患者术后均未出现视网膜脱离、眼内感染、恶性青光眼等严重并发症;手法小切口组3眼出现角膜水肿,超声组1眼出现角膜水肿,术后并发症发生情况比较差异无统计学意义(P>0.05)。
3讨论
白内障病理变化主要为晶状体透明度的下降导致晶状体混浊,从而引起视力严重减退。糖尿病患者血糖的升高及异常波动可使晶状体本身发生一系列病理变化出现混浊,而对于年龄相关性白内障患者来说,糖尿病也可加速白内障的发生和进展[7]。目前白内障治疗尚无特效药物,主要依赖手术进行晶状体的摘除及人工晶状体植入,常用的手术方法有超声乳化白内障吸除术及小切口白内障摘除术。目前临床关于两种术式疗效及术后并发症的研究较多,但大多集中于宏观如术后疗效及术后并发症等方面,对于眼部微观结构及功能恢复等的研究较少[8-9]。角膜内皮细胞是维持角膜透明度的重要细胞,白内障手术后内皮细胞丢失及内皮代偿失调为白内障手术并发症,内皮细胞丢失可引发周围细胞体积增大,内皮细胞形态及密度发生改变,因此,内皮细胞变化可作为眼科手术创伤恢复的重要参数,同时也可反应手术安全性[10]。
超声乳化吸除术具有治疗时间短、切口小、术后视力恢复快等优点,但术中超声波造成的创伤可导致角膜内皮功能障碍,导致角膜内皮损伤及厚度增加,严重可能导致角膜病变的发生[11-12]。超声乳化术对角膜内皮损伤程度与晶状体核硬度相关,硬度较大的内核需要更多的超声能量,延长手术时间、增加内皮细胞的丢失[13]。相比于超声乳化吸除术来说,手法小切口摘除术具有快速、经济、手术技巧易掌握等优点,在诸多发展中国家及欠发达地区广泛使用。研究表明,小切口手术在视力恢复、手术效果及安全性等方面均与超声乳化术相当。在对内皮细胞损伤方面,主要有以下几个方面:(1)手术过程中的器械反复进出前房引起的机械性损伤可增加角膜内皮细胞丢失风险;(2)相对来说较大的切口可导致黏弹剂易流出使前房变浅,增加机械损伤发生几率;(3)前房变浅导致人工晶状体极易划伤角膜内皮,加重内皮细胞损伤;(4)糖尿病患者自身代谢异常可增加内皮细胞丢失[14-15]。
本研究对两组患者治疗前后散光情况进行对比,结果显示,两组患者术后散光值均显著增加,提示两种术式均不可避免发生术源性散光,但两种术式比较无明显差异。进一步从视力、中心角膜厚度及内皮细胞密度、角膜变异系数等宏观及微观指标对两种术式的治疗效果及安全性进行评价,结果显示,接受超声乳化吸除术及小切口切除术的患者术后视力均显著提高,两组患者视力比较无明显差异,提示两种术式均可有效改善患者视力,是治疗白内障的有效手段;两组患者术后角膜厚度均有不同程度增加,考虑为手术创伤引起[16];而术后1wk时小切口手术治疗患者角膜厚度高于超声乳化组,但差异无统计学意义,可能与小切口术过多的前房操作相关,两组患者于术后6wk时均达到与术前水平相当,提示两种术式对角膜厚度影响无显著差异。对两组患者内皮细胞密度、角膜变异系数等微观角膜功能指标进行分析,两组患者内皮细胞密度、六角形细胞比例及变异系数组间比较并无明显差异。Jain等[17]研究指出小切口白内障摘除术与超声乳化白内障手术视力变化无明显差别,角膜内皮细胞丢失率亦无显著性差异;李宁等[18]研究证实手法小切口白内障手术及超声乳化术对内皮细胞形态及功能无明显影响,本研究与前期研究结果一致。
综上,手法小切口白内障手术与白内障超声乳化吸除联合人工晶状体植入对糖尿病并白内障患者术后视力恢复、角膜内皮细胞损伤方面无明显差异,疗效及安全性相当,临床上可根据患者适应证及经济条件进行手术术式的选择。
3李春丽. 同轴1.8mm微切口白内障超声乳化吸除术治疗硬核白内障的临床疗效观察. 临床眼科杂志 2017;25(4):312-315
5邱晴, 都健, 杨晶,等. 血清性激素结合球蛋白水平对2型糖尿病患者合并代谢综合征的影响研究. 中国全科医学 2016;19(10):1151-1155
