临床分离鲍曼不动杆菌耐药分布及其碳青霉烯类耐药基因研究
2019-06-10张薇娜杨正海张鹏
张薇娜,杨正海,张鹏*
(1.芜湖市中医医院检验科,安徽 芜湖 241001;2.皖南医学院弋矶山医院检验科)
鲍曼不动杆菌为非发酵革兰阴性杆菌,属于条件致病菌。该菌是医院感染的重要病原菌,主要引起呼吸道感染,亦可引发菌血症、泌尿系统感染、继发性神经系统感染、呼吸机相关肺炎等[1]。近年来随着抗生素的广泛使用,各类细菌总体耐药率在逐年上升[2],尤其多重耐药菌株的出现,增加了临床抗菌治疗的难度。鲍曼不动杆菌在医院环境中分布广泛且长期存活,极易造成危重患者感染,且住院患者之间的高流动性,加速了病原菌的传播和蔓延,及时监测病原菌的耐药总体情况对于医源性感染的爆发和菌株耐药发展显得十分重要[3]。本研究对我院2018年住院患者感染的鲍曼不动杆菌进行耐药分布和耐药基因检测,以期为临床合理用药和医院感染控制提供依据。
1 资料与方法
1.1 研究对象 严格按照微生物标本的采集规范,收集2018年1至12月芜湖市中医医院住院患者痰液标本。
1.2 细菌鉴定和药敏试验 所有菌株经培养分纯后均采用法国bioMerieux VITEK-2全自动微生物鉴定仪进行菌株鉴定,细菌鉴定卡批号(2410667203),质控菌株采用卫生部临检中心提供的大肠埃希菌ATCC25922、铜绿假单胞菌ATCC27853、金黄色葡萄球菌ATCC25923。受试菌株经确认为鲍曼不动杆菌后采用最小抑菌浓度(MIC)测定方法进行药敏试验,细菌药敏卡批号(1100868203)。细菌鉴定和药敏试验步骤严格按照仪器使用说明书操作,结果按临床和实验室标准协会(CLSI)2017、2018抗微生物药物敏感性试验的执行标准判读。
1.3 耐药基因扩增 使用美国Bio-Rad Mycycler梯度PCR仪扩增鲍曼不动杆菌耐药基因,4对引物序列见表1,由上海生工生物工程有限公司合成。20 μl反应体系:dNTP 1 μl,10×buffer 2 μl,Taq 酶 0.5 μl,上下游引物各 1 μl,DNA 模板 2 μl,去离子水 13.5 μl。扩增程序:94 ℃ 5 min,94 ℃30 s,58 ℃ 40 s,72 ℃ 60 s,共循环35次,72 ℃ 10 min,4℃保存。PCR产物经2%琼脂糖凝胶电泳分离,经DNA marker对照确认。

表1 PCR引物序列
1.4 统计学方法 采用SPSS 21.0软件进行统计学分析,计数资料比较采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 鲍曼不动杆菌的来源及耐药分布 临床分离鲍曼不动杆菌共68株,重症医学科检出率最高,其次为肿瘤科和呼吸内科,鲍曼不动杆菌在不同科室的感染检出率构成见表2。68株鲍曼不动杆菌对常见药物氨曲南、头孢曲松、头孢他啶、头孢吡肟、左氧氟沙星、头孢替坦、氨苄西林、氨苄西林/舒巴坦、亚胺培南耐药率分别为95.59%、48.53%、48.53%、48.53%、25.00%、95.59%、100%、48.53%、48.53%,见表3。

表2 2018年芜湖市中医医院鲍曼不动杆菌来源科室

表3 2018年芜湖市中医医院鲍曼不动杆菌对常见抗菌药物的耐药率(%)
2.2 碳青霉烯类耐药基因检测 33株耐碳青霉烯类鲍曼不动杆菌中OXA-23阳性25株(75.8%)、OXA-24阳性0株(0%)、OXA-51阳性33株(100%)、OXA-58阳性0株(0%),电泳结果见图1。将鲍曼不动杆菌分为耐碳青霉烯类组(CRAB)和敏感组(CSAB),耐药基因检测结果对比见表4,发现耐药基因OXA-23在2组比较中差异有统计学意义(P<0.01)。

图1 部分菌株4种OXA酶基因PCR产物
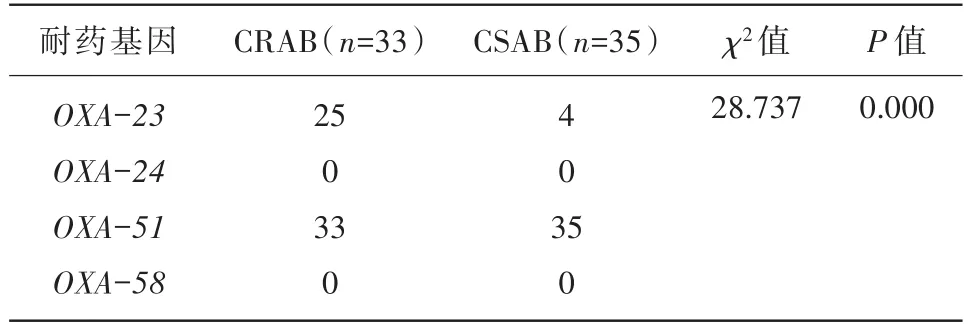
表4 CRAB与CSAB对OXA耐药基因的相关性分析
3 讨论
鲍曼不动杆菌分布广泛,主要存在于水体和土壤等潮湿环境中,该菌粘附力极强,可定植于正常人体皮肤、咽部、胃肠道等分泌物中,致病易感人群为老年患者、新生儿、手术创伤、气管切开、广谱抗菌药物或免疫抑制剂应用者,目前已是引发院内感染的重要致病菌[4]。碳青霉烯类药物可通过抑制细菌细胞壁合成促使细胞死亡,因此是治疗鲍曼不动杆菌的常用抗生素之一,然而由于临床抗生素的不合理使用,致使耐碳青霉烯类鲍曼不动杆菌数量逐年增高[5],临床针对鲍曼不动杆菌的抗菌治疗一直是难题。根据2017年全国细菌耐药监测报告显示,鲍曼不动杆菌对碳青霉烯类药物的耐药率全国平均水平为56.1%,安徽高达68.1%[6],耐药情况十分严峻。
鲍曼不动杆菌耐碳青霉烯类药物原因主要是产耐碳青霉烯酶,该酶根据Ambler分类法可分为3类:A类(丝氨酸蛋白酶)、B类(金属酶)、D类(苯唑西林酶),鲍曼不动杆菌耐碳青霉烯酶主要为B、D两类酶,尤以D类酶能够水解头孢菌素类和碳青霉烯类抗生素而致菌株多重耐药。本研究结果显示,鲍曼不动杆菌对抗菌药物的耐药分布与之前相关报道一致,即该菌对大多数抗生素呈现耐药[7-8]。耐药机制方面,研究表明OXA-51是鲍曼不动杆菌天然存在的苯唑西林酶基因,种属特异性较高[9],此外OXA-23、OXA-24、OXA-58等常见耐药基因也有检出[10-12]。本研究结果显示,耐碳青霉烯类鲍曼不动杆菌OXA基因主要是OXA-23和OXA-51型,检出率分别为75.8%和100%,而碳青霉烯类敏感鲍曼不动杆菌OXA基因主要是OXA-51型,检出率也为100%,经统计学分析提示OXA-23型是我院引起鲍曼不动杆菌耐药的主要因素,OXA-24有报道主要发现于欧洲德国、西班牙等地区[13],本研究尚未发现有OXA-24型,且该型菌株同源性有待进一步研究。除碳青霉烯类药物以外,鲍曼不动杆菌对氨基糖苷类、喹诺酮类等其他药物耐药率也较高,与氨基糖苷类修饰酶、16S rRNA甲基化酶[14]及gyrA、parC基因突变[15]有关。鉴于鲍曼不动杆菌的高耐药率,近年来头孢哌酮/舒巴坦、替加环素、多黏菌素应用于临床药敏试验,且耐药率不高[16],可以考虑为耐碳青霉烯类革兰阴性杆菌治疗的良好选择[17],合理使用并加以推广。鲍曼不动杆菌耐药机制复杂,本研究虽然发现碳青霉烯类耐药基因型主要是OXA-23和OXA-51型,但其他耐药机制如产金属酶[18]、ISAbla片段插入[19]、主动外排泵等有待进一步研究,且菌株来源时间仅为一年,没有该菌在时间上的纵向比较结果和耐药发展趋势,今后可继续开展此项研究指导临床合理用药和院内感染监控。
综上所述,我院鲍曼不动杆菌主要分布于重症医学科和肿瘤科,且耐药情况十分严重,医院应强化抗菌药物分级使用的管理,减缓多重耐药菌株的产生,必要时可联合替加环素、多黏菌素等新型抗菌药物进行治疗[20-21],院内感染方面应严格执行手卫生规范,做好多重耐药菌的隔离防护措施,清洁工作环境并加强耐药菌筛查,阻止多重耐药鲍曼不动杆菌在医院的定植和传播。
