不同麻醉方式在宫腔镜子宫内膜息肉电切术中应用分析
2019-06-04尹志伟
尹志伟
广东省珠海市妇幼保健院麻醉科,广东珠海 519000
随着微创技术的不断发展及女性盆腹腔疾病发生率的提高,宫腔镜技术越来越多地运用到临床实际中,如宫腔镜下子宫内膜息肉电切术[1]。尽管是微创手术,但仍然会对患者的子宫内膜造成一定损伤,宫颈扩张牵拉、手术操作等均给患者造成的剧烈疼痛会导致反射性迷走神经功能兴奋,降低患者心率及血压,给手术带来一定的风险[2]。麻醉是外科手术中不可或缺的一环,麻醉过浅不仅导致患者疼痛,还会在术中发生体动影响手术进行,麻醉过深则可能损害患者脑组织,影响患者术后预后,严重时危及生命[3]。因此有效的麻醉对宫腔镜下子宫内膜息肉电切术至关重要,为此我院展开相关研究,现报道如下。
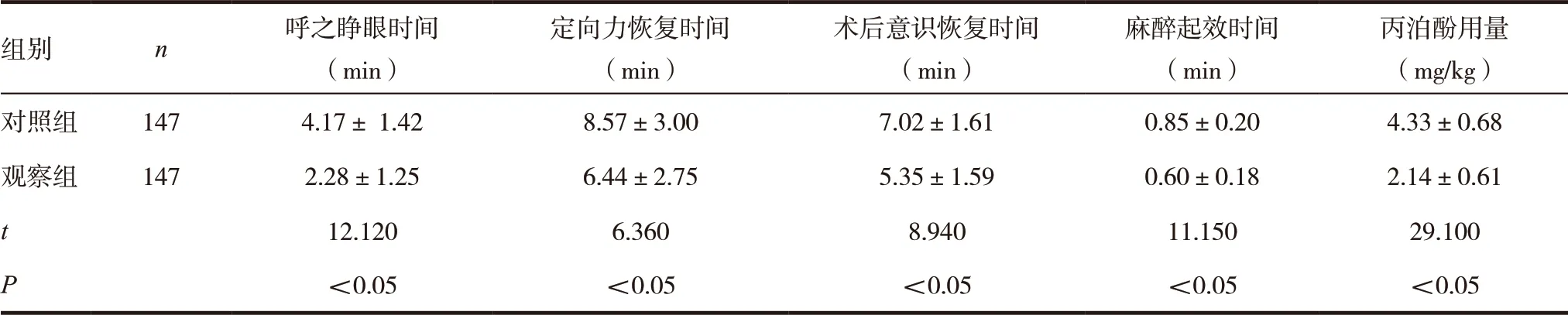
表1 两组患者麻醉苏醒评估情况比较

表2 两组患者不同时间点生命体征情况比较
1 资料与方法
1.1 一般资料
选 取2017年8月~2018年8月 于 我 院 行宫腔镜子宫内膜息肉电切术的294 例患者作为研究对象,经伦理委员会通过,采取随机数字表法等分为对照组与观察组:对照组147 例,年龄30~57 岁,平 均(46.4±4.9)岁,病 程4~17d,平 均(11.76±2.40)d,ASA Ⅰ级76 例,ASA Ⅱ级71 例;观察组147 例患者,年龄34~60 岁,平均(47.1±5.1)岁,病程5~10d,平均(11.42±2.55)d,ASA Ⅰ级79 例,ASA Ⅱ级68 例。两组患者在年龄、病程及ASA 分级等一般资料比较,差异无统计学意义(P>0.05)。具有可比性。
1.2 麻醉方法
两组患者均给予术前常规手术准备,包括术前8h 禁饮禁食,建立静脉通道,面罩给氧,监测患者生命体征,包括呼吸、脉搏、心率、血压、血氧饱和度及平均动脉压等。
对照组给予丙泊酚(江苏恩华药业股份有限公司,H20123138)进行麻醉,首先以丙泊酚2mg/kg静脉注射,待麻醉起效,患者睫毛反应消失后进行宫腔镜子宫内膜息肉电切术,术中以4mg/(kg·h)的速度连续静脉注射丙泊酚以维持麻醉[4];观察组给予丙泊酚复合地佐辛(扬子江药业集团有限公司,H20080328)进行麻醉,首先以地佐辛0.2mg/kg静脉稀释注射进行麻醉诱导,随后以丙泊酚2mg/kg静脉注射,待麻醉起效,患者睫毛反应消失后进行宫腔镜子宫内膜息肉电切术,术中以4mg/(kg·h)的速度连续静脉注射丙泊酚以维持麻醉[5]。术中患者若出现皱眉、呻吟、肢动等现象,应视情追加丙泊酚0.5~1mg/kg[6]。
1.3 观察指标
包括两组患者的麻醉苏醒评估情况、不同时间点生命体征情况、术前术后疼痛评分(VAS)及并发症发生率[7],麻醉苏醒评估情况包括呼之睁眼时间(min)、定向力恢复时间(min)、术后意识恢复时间(min)、麻醉起效时间(min)及丙泊酚用量(mg/kg),不同时间点生命体征情况包括麻醉诱导前(T1)、注药后5min(T2)、注药后15min(T3)及术后5min(T4)4 个时间点的心率(次/min)及平均动脉压(mm Hg)。
1.4 评价标准
(1)VAS 评分[8]:在白纸上作一条长度10cm的横线,横线一端为0(无痛),另一端为10(剧痛),0~10 之间代表不同程度的疼痛,让患者根据自身疼痛在横线上做一标记点,即代表患者的疼痛评分。(2)观察并记录两组患者麻醉后并发症发生情况,包括恶心、呕吐、头痛、呼吸抑制及体动。并发症发生率[9]=发生并发症总例数/总例数×100%。
1.5 统计学处理
本研究采用SPSS18.0 统计学软件进行处理并进行统计学分析,计数资料采用χ2检验,计量资料采用t检验,P<0.05 为差异有统计学意义。
2 结果
2.1 两组患者麻醉苏醒评估情况比较
观察组呼之睁眼时间、定向力恢复时间、术后意识恢复时间、麻醉起效时间及丙泊酚用量均少于对照组,差异有统计学意义(P<0.05)。见表1。
2.2 两组患者不同时间点生命体征情况比较
两组患者在各时间点心率及平均动脉压均无统计学意义(P>0.05)。见表2。
2.3 两组患者术前术后VAS评分比较
观察组在麻醉清醒后10min 及30min VAS 评分均低于对照组,差异有统计学意义(P<0.05)。见表3。
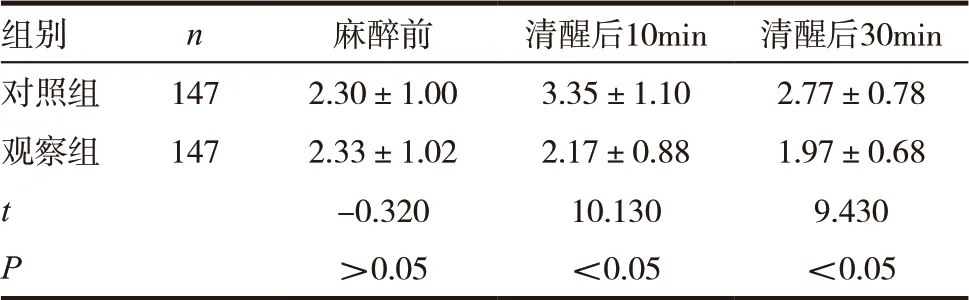
表3 两组患者术前术后VAS评分比较
2.4 两组患者并发症发生率比较
观察组并发症发生率7.48%,对照组为23.13%,差异有统计学意义(χ2=13.397,P<0.05)。见表4。
3 讨论
女性患者行宫腔镜子宫内膜息肉电切术,由于宫颈处神经丰富,在扩张及牵拉时会刺激患者迷走神经,引起患者恶心呕吐等胃肠道症状,同时手术本身会给患者带来剧烈疼痛,导致患者血压降低、心率加快,严重时发生晕厥,因此给予麻醉并在术中静脉维持是十分必要的[10]。丙泊酚是宫腔镜电切术最常使用的静脉麻醉药物之一,其麻醉起效速度快、术后恢复迅速,具有无药物残留、可控性好及抑制迷走神经反射等优点[11]。但有学者指出,单一使用丙泊酚进行麻醉,手术治疗效果达不到最佳,术中患者容易发生肢体扭动及术后宫缩明显,术后镇痛效果不佳,可能与丙泊酚术中镇痛效果减弱有关。同时,丙泊酚术中易引发患者心率及血压下降,当剂量达到一定程度时,发生呼吸抑制,表现为呼吸变慢、变浅甚至停顿[12]。
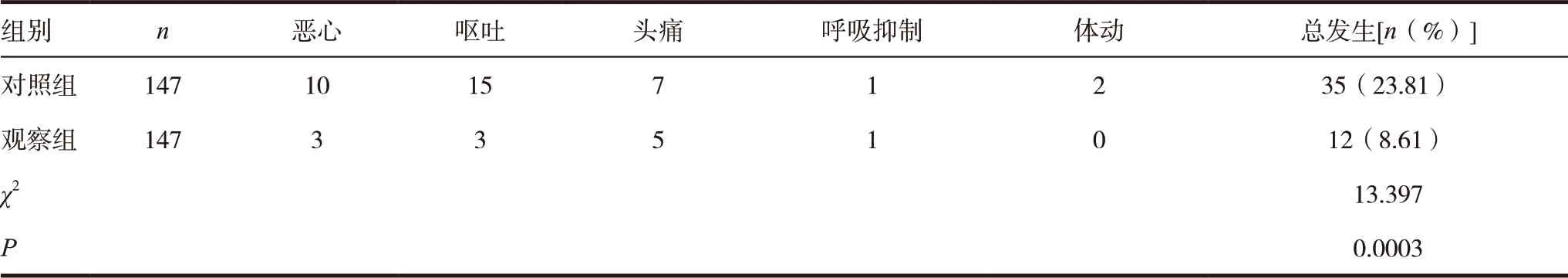
表4 两组患者并发症发生率比较
近年来,地佐辛在宫腔镜电切术中得到广泛应用,镇痛效果良好。地佐辛是一种新型阿片类镇痛药物,属于κ 受体激动剂,也是μ 受体拮抗剂,在发挥较强镇痛作用的同时,不会产生依赖性,静脉注射起效迅速,药效时间保持较长,其镇痛强度、起效时间及药效持续时间与吗啡相近,能有效缓解患者术中及术后疼痛[13]。临床上采用丙泊酚复合地佐辛麻醉起效效果好,镇痛时间长,患者能够在睡眠状态下完成手术,术后患者睁眼、意识恢复及定向力恢复均较快[14-15]。本次研究显示,观察组患者呼之睁眼时间、定向力恢复时间、术后意识恢复时间、麻醉起效时间等均优于对照组,且复合地佐辛后患者丙泊酚用量大大减少,进而减少患者发生呼吸抑制的可能;比较两组患者在各个时间点的心率及平均动脉压发现,观察组复合地佐辛并不会对生命体征造成明显影响,是安全可行的;观察组术后10min 及30min 疼痛评分均低于对照组,说明复合地佐辛进行麻醉可有效提高术后镇痛效果,药效持续时间长;比较两组患者术后并发症发生率发现,观察组尚不足10%,而对照组高达23.81%,提示丙泊酚复合地佐辛麻醉更加安全,可能与丙泊酚用量减少相关。
综上所述,对宫腔镜子宫内膜息肉电切术患者采取丙泊酚复合地佐辛进行麻醉有助于患者术后恢复,减少术后疼痛,降低并发症发生率,临床上值得推广。
