人工关节置换治疗老年骨质疏松性股骨近端骨折的效果观察*
2019-05-28尹德龙曾敬郭风劲胡汉生曾勉东余升华李远辉邱勤业
尹德龙 曾敬*郭风劲 胡汉生 曾勉东 余升华 李远辉 邱勤业
中国逐步进入老龄化社会,老年性相关疾病日益增多,绝大多数老年人均有不同程度的骨质疏松,而正规的骨质疏松治疗还没有较好的执行,根据美国国家骨质疏松基金会(NOF)颁布的最新骨质疏松预防和治疗指南中除了绝经后女性外,还第一次囊括了50 岁以上男性。有骨质疏松的老年人发生髋部骨折尤其是股骨近端骨折的概率非常高,研究表明髋部骨质疏松性骨折十分常见且危害大[1],1 年内死于各种合并症患者达20%,存活的患者中约50%致残[2]。原发性骨质疏松病人常引起脆性骨折,部位以脊柱最好发,但髋部骨折是后果最严重的,髋部骨折包括股骨近端的股骨颈骨折及股骨转子间骨折。本研究旨在对人工关节置换治疗骨质疏松性股骨近端骨折效果进行分析。
1 资料与方法
1.1 一般资料
2015 年6 月至2017 年10 月本院及武汉同济医院骨科骨质疏松性股骨近端骨折病人95 例,平均年龄(81.53±3.76)岁,其中男31 例,年龄65 ~100 岁,女64 例,年龄56 ~96 岁,股骨颈骨折78 例,股骨转子间骨折17 例,受伤机制均为轻微外伤,病因以不慎跌倒为主,所有病例均拍摄骨盆正位及患侧髋关节正、侧位X 线片明确诊断。病人术前均常规进行双能X 线检查(DXA)明确骨质疏松情况,见表1。
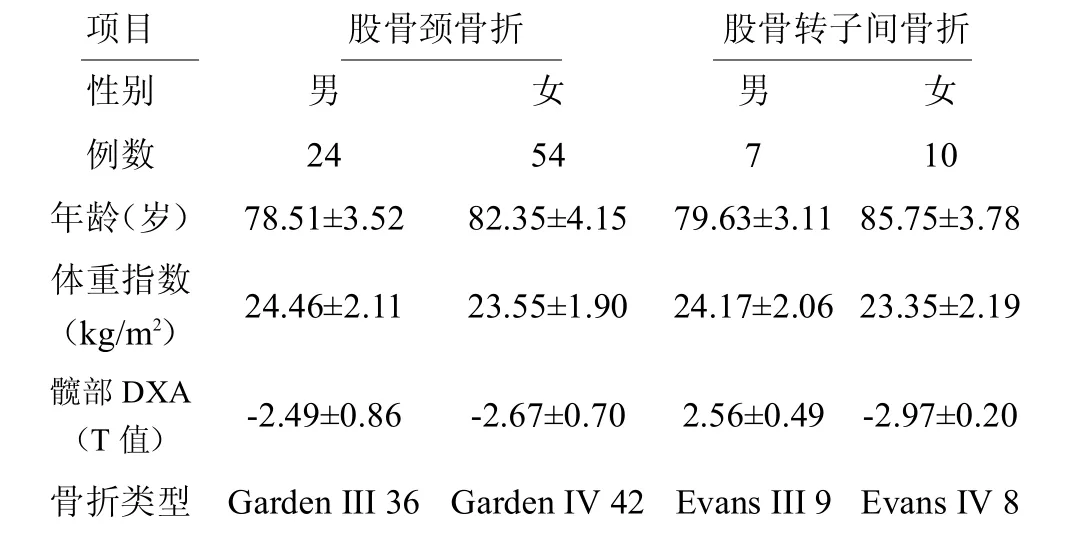
表1 95 例病人的基本资料
1.2 病例纳入、排除标准
1.3 治疗方法及术后处理
患者均进行人工关节置换手术治疗,包括全髋关节置换术及人工股骨头置换术,术式选择以伤前活动情况及患者年龄及经济情况等方面综合考虑。常规采用后外侧切口行人工关节置换术,术后根据术中渗血情况决定是否留置切口引流管,留置切口引流管病人均在48 h 内拔除。
术后常规抗凝治疗预防DVT,术后常规前3 d 静脉非甾体抗炎镇痛,后改为口服非甾体抗炎药治疗直到术后14 d。根据患者身体状况在术后3 d内嘱患者家属及陪人搀扶下地站立,原地抬腿、外展腿进行股四头肌、髂腰肌及臀中肌的功能锻炼。术后2 d后拔除引流管后行骨盆正位及髋关节正、侧位X 线复查。术后14 d 伤口拆线。术后1 d 开始行抗骨质疏松治疗,钙剂+维生素D;双膦酸盐;根据情况使用鲑鱼降钙素治疗。
1.4 评价指标
分析手术时间、术中出血量、术后下床康复锻炼时间及术后并发症,术前及术后1 周进行髋关节Harris 评分及VAS评分。出院后门诊随访定期拍片复查。末次随访进行髋关节Harris 评分及VAS 评分平均治疗效果。髋部Harris 评分包括疼痛、ROM、行走能力及功能,得分越高,效果越好。VAS 评分以视觉评分,患者根据实际情况自行打分,0 ~3分为轻度疼痛,4 ~6 分为中度疼痛,7 ~10 分为重度疼痛,分值越高,效果越差。
1.5 统计学方法
采用SPSS 18.0 统计软件对数据进行统计学分析,两组数据行配对样本t 检验,数据采用均数±标准差,P<0.05 为差异有统计学意义。
2 结果
95 例病人均顺利完成手术,末次随访有80 例病人。失访7 例,死亡8 例;所有随访病人术后未出现感染、假体周围骨折、下肢深静脉血栓等严重并发症。手术时间平均(63.50±11.50)min,其中股骨颈骨折(52.30±5.60)min,股骨转子间骨折(114.89±10.25)min。术中出血量平均(85.00±4.50)mL,其中股骨颈骨折术中失血(57.00±8.80)mL,股骨转子间骨折术中失血(213.47±6.40)mL。术后可早期下床行康复锻炼(3.00±0.50)d,其中股骨颈骨折为(2.65±0.30)d,股骨转子间骨折为(4.60±0.80)d,见表2。
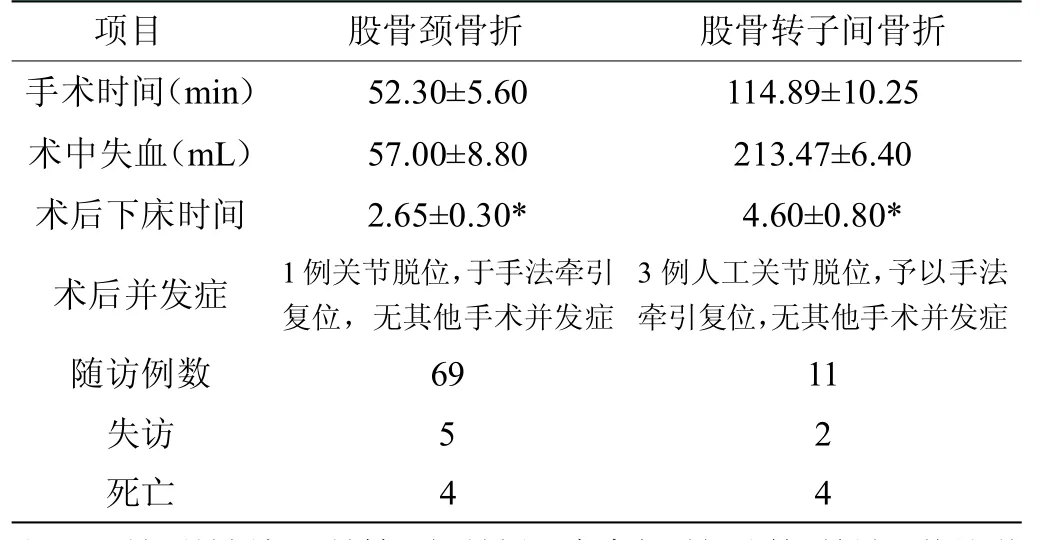
表2 95 例病人手术时间、术中失血、术后下床锻炼时间及随访情况
Harris 评分为:(30.60±4.15)分(23 ~52)分,其中股骨颈骨折(32.70±5.65)分,股骨转子间骨折(20.96±8.40)分。术后7 d Harris 评分为(65.30±5.25)分(58 ~79 分),其中股骨颈骨折(66.10±3.38)分,股骨转子间骨折(61.50±5.25)分。末次随访时Harris 评分为(79.50±8.65)分(75 ~92 分),其中股骨颈骨折(79.99±5.55)分;股骨转子间骨折(76.40±4.30)分。术前与末次随访Harris 评分比较差异有统计学意义 P<0.01。术前 VAS 评分为:(8.26±0.70)分(7 ~10 分),其中股骨颈骨折(8.10±0.50)分,股骨转子间骨折(9.00±0.70)分。术后7 d VAS 平均分(4.18±1.55)分(3 ~6 分),其中股骨颈骨折(3.82±1.55)分,股骨转子间骨折(5.85±0.70)分。末次随访时VAS 平均分(1.65±2.15)分(0 ~3 分),其中股骨颈骨折(1.49±2.10)分,股骨转子间骨折(2.65±1.65)分。术前与末次随访时VAS 评分比较差异有统计学意义P<0.05,见表3。
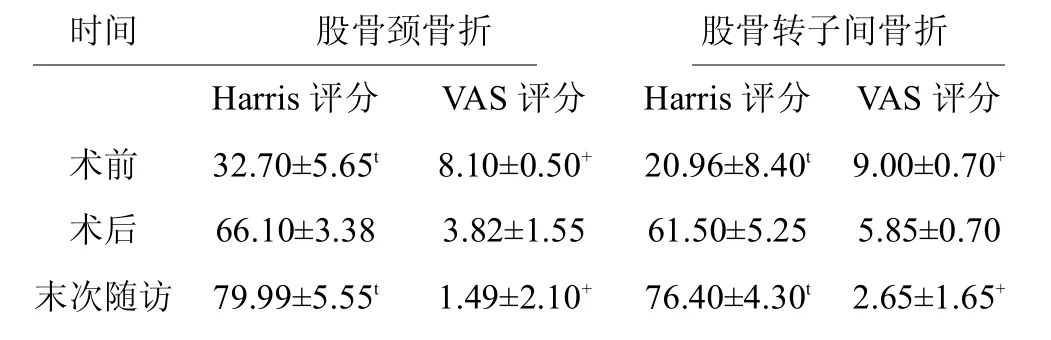
表3 80 例随访病人Harris 评分及VAS 评分
典型病例1:患者,女,82 岁,因骨质疏松性右髋部股骨颈骨折行手术治疗后,左髋部再次因轻微外伤导致股骨颈骨折(Garden III 型),行人工股骨头置换手术。髋部DXA(T 值):右侧股骨颈-2.8;左侧股骨颈-3.4,见图1。
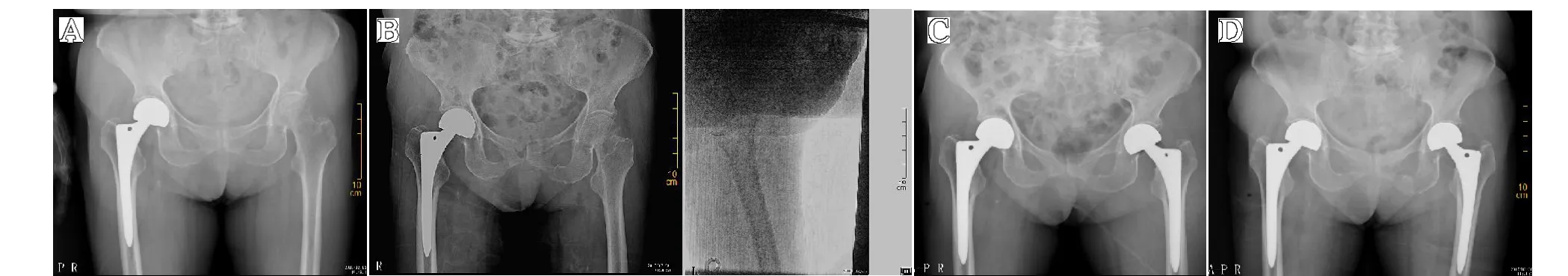
图1 A.右髋关节置换术后随访骨盆正位X 线;B.因轻微外伤至左股骨颈骨折,术前正、侧位X 线;C.左侧股骨颈骨折行人工股骨头置换术后复查骨盆正位X 线;D.左侧人工股骨头置换术后随访骨盆正位X 线
典型病例2:患者,男,78 岁,因骨质疏松性左髋部转子间骨折(Evans IV)型行人工关节置换手术。髋部DXA(T 值):左侧股骨颈-3.1,见图2。
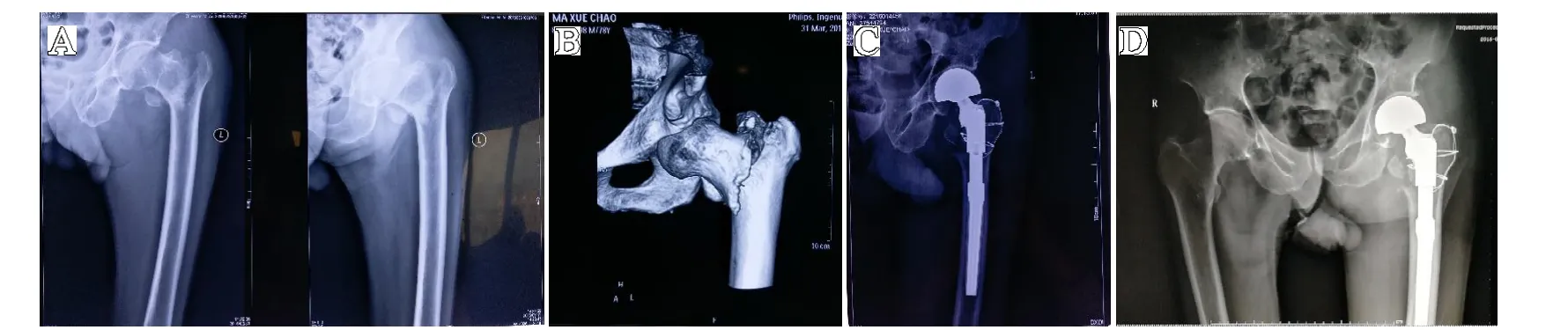
图2 A.轻微外伤至左股骨转子间骨折术前X 线;B.病人左股骨转子间骨折术前CT 扫描三维重建;C.病人左髋部行人工关节置换术后复查X 线;D 病人术后1 个月随访X 线片
3 讨论
骨质疏松是一种进行性的骨骼系统疾病,其特征为骨组织的骨量减低,骨骼微结构退化伴骨脆性增加和易骨折[3],是老年人常见的疾病,主要以绝经后女性及50 岁以上老年男性为易感人群[4],骨质疏松性骨折的常见部位为椎体、髋部、前臂远端、肱骨近端和骨盆等,髋部骨折是最严重的骨质疏松性骨折[5]。近年来,我国髋部骨折发生率呈明显上升趋势,研究表明2002—2006 年间,此发生率为男性129/10万和女性229/10 万,预计在未来几十年中国人髋部骨折的发生率仍将处于增长期。2017 年数据显示2015 年我国骨质疏松症骨折(腕部、椎体和髋部)约269 万例次,到2050年约达到599 万例次,其医疗费用亦十分巨大[6-8]。对于骨质疏松性髋部骨折的预防与治疗逐渐被重视[9]。正规的抗骨质疏松治疗及老年人适当运动并预防跌倒是最有效的预防骨质疏松性骨折的手段[4]。
对于骨质疏松性髋部骨折以股骨近端的转子间骨折与股骨颈骨折为主,极少部分患者会出现转子下骨折,不在本研究范围内。老年人髋部骨折尤其是股骨近端骨折的危害性较大,20%髋部骨折患者1 年内会死于各种并发症[10],50%患者致残,生活质量明显下降[2,11]。因此选择正确的治疗方式十分关键。对于股骨近端骨折的病人无论是股骨颈骨折或者是股骨转子间骨折,年轻患者首选的治疗方式为骨折复位内固定。因此类病人骨质量好,内固定牢靠,术后效果满意,且尽可能多的保留了骨量,为后续治疗提供可能性。但对于骨质疏松性髋部骨折,尤其是老年病人,人工关节置换术在很多方面都有其独有的优势[12-15]。在提高病人生活质量方面优势明显,本组所有随访患者末次回访时均可进行基本日常活动,基本回归日常生活,高于文献指出的50%致残率[11]。分析其原因与股骨近端骨折行关节置换术后患者早期下床活动进行功能康复锻炼有关[12],早期下床可明显减少相关并发症的发生率,如肺部感染、泌尿系感染、压疮、费用性骨质疏松等。而此类骨折行内固定治疗需待骨折稳定、骨痂形成后方可行部分负重功能锻炼。主要原因为骨质疏松病人骨质量下降,早期下地负重锻炼内固定失效风险高[12]。
本组数据提示,老年骨质疏松性股骨近端骨折的病人进行人工关节置换手术治疗手术时间平均:(63.50±11.50)min,其中股骨颈骨折手术时间更少,平均为(52.30±5.60)min,虽然股骨转子间骨折行关节置换手术时间较长为(114.89±10.25)min,但患者术后可以早期下地行功能锻炼,避免了内固定治疗术后不能早期负重康复带来的费用性骨质疏松加重的问题,对合适的病人仍为不错的选择[12]。笔者认为对于术前可正常行走,下肢肌力Ⅳ级及以上的股骨转子间骨折病人,符合本研究的纳入标准的Evans Ⅲ、Evans Ⅳ型骨折的病人建议行人工关节置换手术进行治疗。因股骨转子间骨折病人年龄普遍高于股骨颈骨折病人,且女性病人年龄更高(85.75±3.78)岁vs(82.35±4.15)岁,同时女性病人骨质疏松发生率及严重程度高于男性。本研究显示女性股骨转子间骨折组,骨密度检测T 值最低:-2.97±0.20,此类病人股骨近端股骨距破坏无法提供近端稳定性,因此笔者常规选用骨水泥型股骨假体(北京威高公司器械),行双动股骨头半髋置换术。少数病人选择非骨水泥长柄假体治疗,如病例2,为强生公司S-ROM 假体。此病例利用股骨髓腔中段狭窄处固定假体,术后可早期离床行功能锻炼。
股骨颈骨折的病人按纳入标准:Garden Ⅲ、Garden Ⅳ型骨折的病人,建议行人工关节置换。选择全髋关节置换还是双动股骨头半髋置换,笔者的经验是:根据患者年龄及日常活动量;根据患者髋关节病变程度进行判断。患者年龄<65 岁、日常活动量较大或(且)合并髋关节骨性关节炎,建议行全髋关节置换术,此处年龄属于非严格限制选项。全髋关节置换术髋臼侧与股骨侧均以生物固定为主。但闪烁指数(CFI)提示股骨髓腔为烟囱形的病人,股骨侧笔者选用骨水泥型假体。本研究表明股骨颈骨折及转子间骨折行人工关节置换术后早期康复时间无明显差异,见表2。术后7 d与末次随访时进行的髋部Harris 评分,可以看到,绝大部分患者均达到满意的效果,末次随访时 Harris 评分为(79.50±8.65)分,所有病人术后发生人工关节脱位4 例,发生率4.21%,未见假体周围骨折、感染、深静脉血栓等严重并发症。股骨颈骨折Garden Ⅲ、Garden Ⅳ型及股骨转子间骨折Evans Ⅲ、Evans Ⅳ型行人工关节置换手术后,髋关节功能满意,基本满足行走功能,实现了术后回归正常生活[13],可以有效避免髋部骨折后生活质量下降的风险[11]。
对于骨质疏松性髋部股骨近端骨折的病人,手术治疗是首选,除非不能耐受手术或本研究组提出的其他的剔除标准。但术后的抗骨质疏松治疗同样十分必要[16]。骨质疏松症的诊断标准之一:无论DXA(T 值)多少,出现过髋部或椎体脆性骨折即可诊断[5]。本组研究纳入标准,即符合骨质疏松症的诊断。术后抗骨质疏松治疗同样对患者预后有着重要的作用[17]。本研究病例均按《骨质疏松症诊疗指南》(2011)、(2016)进行治疗,钙剂+维生素D 作为基础治疗,双膦酸盐根据患者情况选择性治疗。同时对于病人伤前即有全身疼痛为主要表现的骨质疏松患者,术后早期应用鲑鱼降钙素进行治疗对于缓解术后疼痛,帮助病人早期下地进行功能锻炼效果明显[18]。
对于骨质疏松性髋部股骨近端骨折病人,人工关节置换术治疗效果确切,但需严格选择手术适应证,按本研究纳入标准及排除标准进行治疗短期随访效果满意。但本组研究中仍有部分病例术后早期出现死亡,死亡率8.4%(8/95)。虽然较此前文献报道低[2,19],但文献报道数据较早且随着医疗技术的进步,治疗水平提高本应降低此类患者死亡率,故本组病人死亡率仍显偏高,分析原因与病人年龄偏高,手术创伤对机体打击大,而机体各器官功能代偿能力下降有关,如术后出现心功能不全、肺部感染、脑血管意外等。本研究股骨转子间骨折组死亡率高于股骨颈骨折组,提示对于股骨转子间骨折病人行人工关节置换术治疗需谨慎,因其手术时间长(114.89±10.25)min vs(52.30±5.60)min,术中出血多(213.47±6.40)mL vs(57.00±8.80)mL,综上所述,对于老年骨质疏松性髋部股骨近端骨折的病人手术治疗仍需准备充分,根据骨折类型选用合适假体、术后规范的抗骨质疏松治疗,尽早离床进行功能锻炼,可有效减少术后相关并发症;同时与患者家属做好沟通,避免严重的并发症发生而产生的纠纷。
