MSCT尿道成像在尿道狭窄诊断中的应用*
2019-05-27河南大学第一附属医院泌尿外科河南开封475000
河南大学第一附属医院泌尿外科(河南 开封 475000)
焦志灵 徐国良 闫拥军 王连渠
尿道狭窄治疗成功的关键在于手术医师的操作技术和手术方案的合理制定。而手术方案的制定往往取决于术前对尿道病变信息的准确收集,因此术前尿道影像检查尤为关键[1]。逆行或排泄性X线尿道造影仍是目前用于尿道狭窄诊断的标准检查方法,但其仅可提供尿道二维图像,无法全面呈现出狭窄尿道近远端成角、移位情况,且越来越多研究显示,其检查结果易受操作及阅片人员不同而造成误差[2-3]。随着近年多层螺旋CT(MSCT)技术的迅速发展,CT尿道成像在尿道狭窄诊断中日益体现出明显优势,通过CT三维尿道造影,能够全方位、多角度呈现尿道病变情况,准确评价尿道狭窄程度[4]。且MSCT成像迅速,基本不受呼吸循环和体位变化的影响。本研究通过对比传统X线尿道造影,旨在探讨MSCT尿道成像在尿道狭窄诊断中的应用价值,为更好地进行手术治疗提供指导,现报告如下。
1 资料与方法
1.1 一般资料收集2015年1月~2018年6月就诊于我院的前尿道狭窄患者65例,均为男性,年龄21~76(53.78±14.39)岁。其中30例行MSCT尿道造影检查(MSCT组),35例行传统X尿道造影检查(X线组),所有患者均行经尿道冷刀内切开术。MSCT组:平均年龄(52.76±12.46)岁,尿道重度狭窄或闭塞10例,术前平均最大尿流率(Qmax)(6.11±1.86)ml/s。X线组:年龄(54.65±14.63)岁,尿道重度狭窄或闭塞12例,术前平均Qmax为(6.29±2.02)ml/s。两组一般资料对比差异无统计学意义(P>0.05)。
1.2 检查方法MSCT组:患者平卧,予以常规消毒后,取8F导尿管置入尿道约2~3cm,再采用无菌手套腕部将阴茎远端捆绑固定,并经导管缓缓注入20%复方泛影葡胺,如尿道口溢出复方泛影葡胺,则立即对橡皮腕带松紧度予以调整,同时将溢出液擦干。如未见尿道口有复方泛影葡胺液溢出,对于不存在耻骨上膀胱造瘘者,继续注入20%复方泛影葡胺20~30ml;对于存在耻骨上膀胱造瘘者,经造瘘管注入20%复方泛影葡胺60~80ml,并行造瘘管夹闭处理。嘱患者进行排尿动作,并向导尿管予以20%复方泛影葡胺注入,行MSCT扫描。
X线组:患者平卧,按照MSCT组方法经膀胱或尿道予以复方泛影葡胺注入,接着取髋关节屈曲45°斜卧位或斜立位,并沿着屈曲下肢将阴茎牵拉至一侧。嘱患者进行排尿动作,并经导尿管予以20%复方泛影葡胺注入,并行X线摄片。
1.3 手术方法所有患者均由同一组高年资泌尿外科手术医师进行经尿道冷刀内切开术。术中应用带刻度的输尿管插管测量尿道狭窄长度(即狭窄段瘢痕长度)。
1.4 观察指标对比两种诊断方法对尿道狭窄长度测定的准确性,并比较两组手术一般情况、中转开放手术比例、术后Qmax及并发症情况。
1.5 统计学分析使用SPSS20.0。定量资料均服从正态分布,描述为(±s),比较用t检验;定性资料描述为例(%),比较用χ2检验;以双侧P<0.05为差异有统计学意义。
2 结 果
2.1 两组术前与术中尿道狭窄长度测定结果对比两组术前尿道狭窄长度测定结果与术中对比均无统计学差异(P>0.05)。见表1。

表1 两组尿道狭窄长度测定结果对比(χ±s,cm)
2.2 两组手术相关指标对比所有患者术后随访6~12个月,两组手术时间、术后住院时间及术后Qmax对比均无统计学意义(P>0.05),但MSCT组中转开放手术比例明显低于X线组(P<0.05)。见表2。
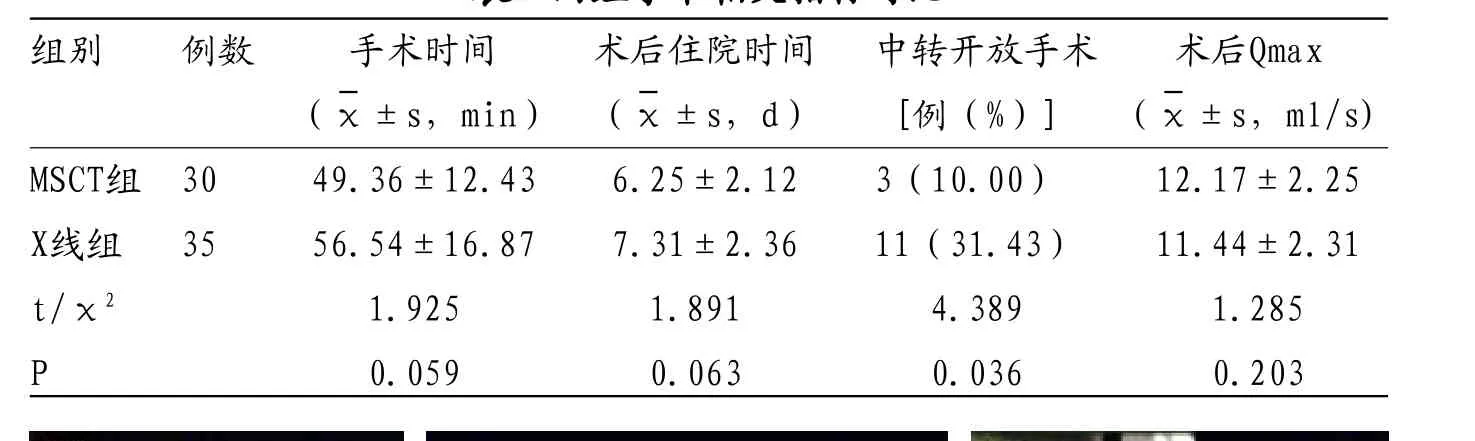
表2 两组手术相关指标对比
2.3 并发症情况MSCT术中未见并发症,X线组出现2例尿道海绵体损伤,两组术后均未见大出血、尿外渗等并发症,组间并发症对比无统计学差异(P>0.05)。MSCT尿道成像能够清晰呈现尿道狭窄或闭锁部位及病变长度,呈现狭窄或闭锁段两端移位、成角情况,见图1-3。

图1-3 MSCT尿道造影三维图像。图1 CT重建矢状位,提示膜部尿道闭锁;图2 CT三维重建全尿道,清晰显示尿道闭锁远近端具体情况;图3 尿道狭窄段切面CT重建,测量闭锁远端狭窄尿道内径。
3 讨 论
传统X线尿道造影是目前尿道狭窄诊断的金标准,其检查费用低、操作简单。然而尿道造影过程中,由于患者体位改变、阴茎牵引操作等因素的影响,使得经X线片测得的尿道狭窄长度易出现误差,且对于尿道结石、瘘等伴随病变,传统X线尿道造影敏感性较差。尿道CT检查具有成像迅速、可多角度观察等优点。本研究中,MSCT尿道造影以1.25mm的层厚进行全尿道扫描。层厚越薄,MSCT三维重建图像质量越好,有利于精确测定尿道狭窄或闭锁的长度,并可多角度观察尿道狭窄或闭锁远近端情况[5]。
经MSCT尿道成像行全尿道重建,在成像过程中可去除软组织、骨结构对尿道狭窄或闭锁所造成的掩盖,能够更好地明确尿道狭窄或闭锁的部位、长度和远近端情况。手术医师可根据这些信息判断瘢痕组织位置、冷刀切除方向,特别是对于伴随假道的复杂尿道狭窄及重度尿道狭窄,MSCT尿道成像有着更加明显的优势。
本研究显示,MSCT组与X线组术前尿道狭窄或闭锁的测定长度与术中测定结果均无统计学差异,提示MSCT尿道成像与传统X线尿道造影均对尿道狭窄或闭锁长度测定有较好的精确性。但MSCT尿道成像无需牵拉阴茎,使其处于自然状态,这有助于保持尿道正常形态,利于更准确测量;而传统尿道X线摄片,需明显牵拉阴茎、造影剂注入压力较大等均会对测量的准确性造成影响。此外,MSCT尿道成像对于呈现尿道狭窄或闭锁部位及其远近端三维空间关系上具有独特优势,可明显呈现病变处异常空间结构;MSCT横断面图像可呈现出病变段与周围组织之间的关系,更好地判断病变,为手术医师提供重要术前信息,对于减少术中损伤、中转开放手术发生率、手术并发症及促进患者术后恢复有重要意义[6]。本研究中,MSCT组仅3例(10.00%)中转开放手术,而X线组有11例(31.43%)中转开放手术,组间对比有统计学差异。MSCT组根据术前MSCT尿道成像三维重建图像来评估尿道狭窄情况,尤其对于伴随假道的复杂尿道狭窄及严重尿道狭窄,可很好地明确病变的空间走行、偏向及远近端的成像、移位状况,更好地指导手术进刀,从而减少手术损伤及中转开放手术发生率[7]。MSCT尿道三维图像可呈现尿道狭窄或闭锁位置,及和骨盆之间的关系,能够排除骨盆组织对诊断产生的干扰[8]。泌尿外科医师可根据MSCT横断面图像及三维重建图像对尿道狭窄部位、长度及两端成角、移位情况进行综合判断[9]。因此,MSCT尿道成像对手术有重要指导作用。
MSCT尿道成像时,患者检查体位为平卧位,其舒适度及依从性均良好,扫描迅速,无需行体位调整。而传统X线尿道造影过程中,为更好地呈现尿道狭窄或闭锁情况,往往要求患者多次更换倾斜体位以获得比较理想成像效果。对于一些由于病理或生理因素采取倾斜体位引起不适的患者,难以很好配合检查,无法获取理想图像,从而影响评估。尤其对于骨盆骨折患者,不适宜采取传统X线尿道造影。
MSCT尿道成像较X线尿道造影往往会接受更多辐射剂量[10]。但随着MSCT尿道成像经验的累积,通过调整MSCT成像参数可有效减少辐射量。有研究认为,MRI能够更清晰呈现尿道狭窄或闭锁的周围的瘢痕组织[11]。然而MRI操作复杂,技术要求高,并不适用于所有的尿道疾病;且其检查费用昂贵,耗时长,这也限制了其临床应用。MSCT尿道成像检查迅速,患者依从性好、配合度高,临床优势明显。
综上所述,MSCT尿道成像可清晰呈现尿道狭窄或闭锁的远近端三维空间关系,对手术治疗有重要指导作用,有望取代传统X线尿道造影成为临床的标准检查手段。
