血浆氮末端脑利钠肽前体检测在左向右分流型先天性心脏病婴儿合并肺炎时的临床意义
2019-05-24赵胜江荣张慧
赵胜,江荣,张慧
左向右分流型先天性心脏病是婴儿期最常见的先天性心脏病(CHD)类型,包括室间隔缺损(VSD)、房间隔缺损(ASD)、动脉导管未闭(PDA)、房室隔缺损(AVSD)等。由于心脏畸形的存在,使得病儿心脏负担加重,易于出现心力衰竭(心衰),加重病情。脑利钠肽(BNP)是因心室压力负荷和容量负荷超重,由心室肌分泌的神经激素,心衰时明显升高,并已经作为心衰的标志物应用于临床。本文以与BNP具有相同临床意义的N-端脑利钠肽前体(NT-proBNP)作为检测指标,研究其在婴儿期左向右分流型CHD合并肺炎时的临床意义。
1 资料与方法
1.1 一般资料选取安徽省儿童医院心内科2015年2月至2016年4月收治的45例患左向右分流型CHD且均合并肺炎婴儿(年龄1~12个月,平均4.48个月),其中男24例,女21例;另选取同期儿保科健康体检婴儿12例(年龄1~12个月,平均6.03个月)作为正常对照组,其中男8例,女4例。45例CHD婴儿均经彩色多普勒超声心动图确诊,病种为VSD、ASD、PDA,完全性房室隔缺损(CAVSD)、完全性肺静脉异位引流(TAPVC)。本研究符合《世界医学协会赫尔辛基宣言》相关要求,征得病儿家长同意并签署知情同意书。
1.2 方法所有入选病儿均有咳嗽、部分病儿有喘息及发热等症状,肺部均可闻及细湿啰音,符合肺炎诊断标准,均给予抗感染、雾化吸入化痰、激素和/或气道解痉剂治疗,部分重症病儿还使用了静脉用丙种球蛋白、红细胞悬液治疗。入院1 h内建立静脉输液通道时,采集微量静脉血0.15 mL,滴入脑利钠肽前体检测卡,之后插入罗氏心脏标志物检测仪(cobas h 232)进行NT-proBNP检测,同时进行改良Ross评分记录,肺炎治愈或好转(咳嗽仅偶然发生,肺部体征阴性)后,于出院前再次检测NT-proBNP和改良Ross评分记录。
根据改良Ross评分结果,将入院时和出院时婴儿心功能分为四级,即无心衰(0~2分),轻度心衰(3~6分),中度心衰(7~9分),重度心衰(10~12分)。根据心脏结构异常数量和种类分为单一畸形(仅有VSD、ASD、PDA之一者),复合/复杂畸形(包括VSD、ASD、PDA中两种及以上者,CAVSD和TAPVC之一者)。
2 结果
1例放弃治疗自动出院,1例死亡均为复合/复杂畸形婴儿。余43例均肺炎治愈或好转出院。涉及出院时数据处理,剔除自动出院者和死亡病例。
2.1 NT-proBNP在各级心衰婴儿和心脏结构单一或复合畸形时的变化入院时,无心衰组15例,轻度心衰组13例,中度心衰组13例,重度心衰组4例,单一畸形婴儿21例、复合/复杂畸形婴儿24例。轻、中、重度组心衰婴儿的lgNT-proBN水平高于对照组和无心衰婴儿,差异有统计学意义(均P<0.001),且重度组心衰婴儿高于中度心衰婴儿,差异有统计学意义(P=0.018),虽然无心衰组和中度心衰组分别高于对照组和轻度心衰组,但差异无统计学意义(无心衰 比 对照组,P=0.101;重度心衰 比 轻度心衰,P=0.057)。复合/复杂婴儿出现不同程度心衰人数多于单一畸形婴儿,且差异有统计学意义(P<0.001),见表1。出院时,无心衰组37例,轻度心衰组6例,无中度及重度心衰婴儿。轻度心衰组lgNT-proBN水平高于对照组和无心衰组,差异有统计学意义(均为P=0.001),轻度心衰组婴儿均为复合/复杂畸形,见表2。
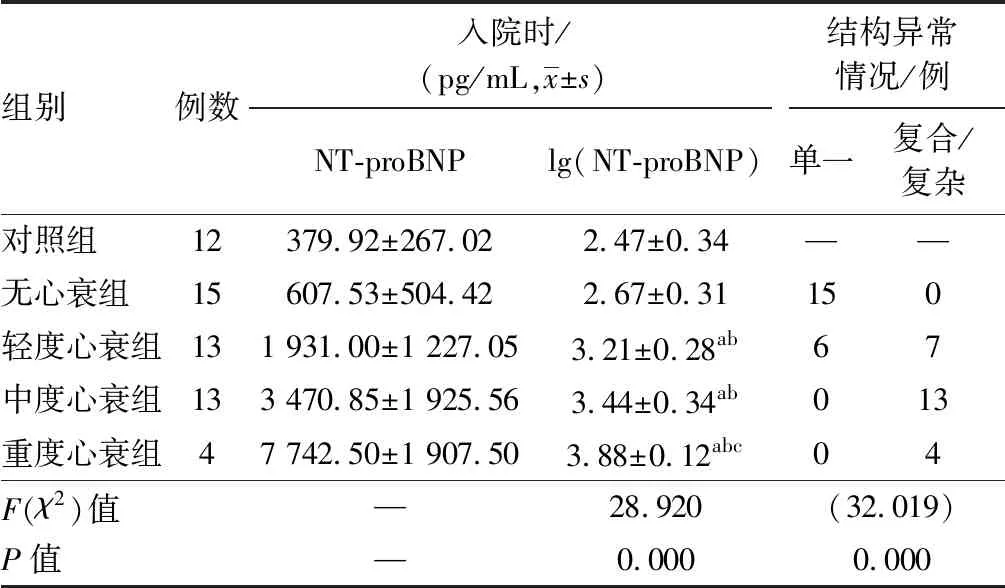
表1 入院时各级心衰婴儿NT-proBNP和心脏结构异常情况比较
注:—表示此项无数据;与对照组相比aP<0.01;与无心衰相比bP<0.01;与中度心衰相比cP<0.05
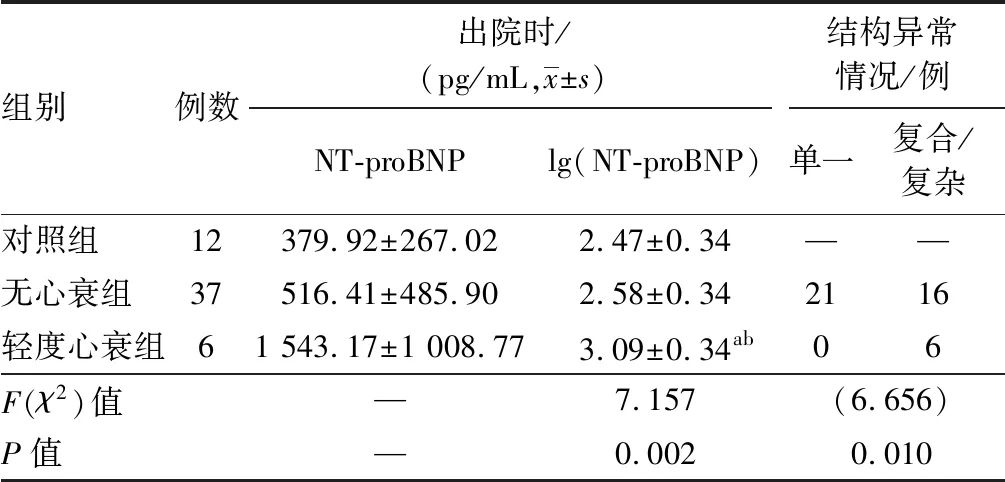
表2 出院时各级心衰婴儿NT-proBNP和心脏结构异常情况
注: —表示此项无数据;与对照组相比aP<0.01,与无心衰相比bP<0.01
2.2 NT-proBNP和改良Ross评分相关分析NT-proBNP数值和改良Ross评分分值在入院时和出院时均呈正相关(均为P<0.001),见表3。
表3 入院时和出院时NT-proBNP和改良Ross评分相关分析
3 讨论
B型脑利钠肽前体(proBNP)是心脏为弥补收缩无力而增大,心腔壁被拉伸时由心脏释放入血液的化学物质,其裂解为等分子量的BNP和NT-proBNP,BNP进入血液循环后,具有排钠、利尿、血管舒张、阻断肾素-血管紧张素-醛固酮系统及交感神经系统活性等生物学效应,但半衰期短,仅有20 min,NT-proBNP虽无生物活性,但半衰期长,为60~120 min,临床意义两者相同,但后者受时间因素影响小,可能更利于检测操作。proBNP在心室负荷和室壁张力增大时大量合成与分泌,目前已作为心衰的诊断标志物而应用于临床。BNP和NT-proBNP还可作为一种判断预后的独立性指标应用于无论有无症状的心衰、冠心病、先天性心脏病、肺动脉高压及瓣膜疾病的病人中[1-3]。BNP具有随年龄变化的特点,BNP出生后1~4 d其水平有着升高之势,患有CHD者在出生4 d以后稳定于较高水平,无心脏病的婴儿则明显下降[4],处于自新生儿期至青春期各年龄增长阶段中的健康小儿,NT-proBNP均呈现出随年龄阶段的增长而下降的趋势[5]。CHD是小儿心血管疾病中主要病种,CHD由于其存在的解剖结构异常,而使心室出现容量和/或压力超负荷,导致BNP分泌。有人将CHD分为左室容量超负荷组(包括VSD、PDA及动脉单干);左室压力超负荷组(包括主动脉缩窄及主动脉瓣狭窄);右室容量超负荷组(包括ASD、埃勃斯坦畸形);右室压力超负荷组(包括法洛氏四联征、肺动脉瓣狭窄)以及双心室容量超负荷组(包括大动脉转位、艾森门格综合征)五组,并与无心脏疾病的儿童进行比较研究,发现各CHD组病儿的BNP水平明显高于对照组,而各CHD组之间差异无统计学意义[6]。感染性疾病中,可能因为炎性因子等作用,造成心肌损害,进而引起BNP分泌异常,使得NT-proBNP可成为预测一些重症感染性疾病转归的指标[7-8]。
左向右分流型CHD是CHD中最常见的类型,容易罹患肺炎和/或心衰而就诊,严重影响小儿健康。有研究显示血浆BNP水平与左向右分流型CHD病儿心功能密切相关,是评价心功能的有效指标,是诊断左向右分流型CHD病儿早期心衰和无症状心衰的敏感指标[9]。这类疾病中以单一畸形为最多,在一项以患VSD的婴幼儿研究中发现,无心衰BNP和NT-proBNP也是升高的,认为与VSD导致的右心室压力增加进而导致血流反向流动有关[10]。本研究显示NT-proBNP与改良Ross评分呈正相关,其浓度在各级心衰婴儿变化亦呈现出逐级递增之势,符合已发现的变化规律。入院和出院时的无心衰婴儿的lg(NT-proBNP)数值均高于对照组的水平,但差异无统计学意义,可能由于本研究纳入的疾病不仅仅是VSD还有其他类型左向右分流型CHD,造成了lg(NT-proBNP)虽较无CHD的对照组高,但差异无统计学意义,故而不同于却又似支持文献[10]的结果。CHD病儿合并肺炎出现心衰时,BNP浓度明显高于未出现心衰的病儿,故BNP可以作为CHD合并肺炎出现心衰的诊断指标[11]。临床上经常可以见到VSD、ASD和PDA中,两或三种畸形并存的复合型左向右分流型CHD,以及少量CAVSD和肺静脉异位引流等结构复杂的左向右分流型CHD,使得血流动力学变化较单一畸形复杂,本研究显示这部分婴儿在出现心衰时,尤其中、重度心衰中的构成比明显高于单一畸形的婴儿,出院时心衰未完全纠治的比例亦高于单一畸形婴儿,提示这部分婴儿合并肺炎时易合并心衰,且较单一畸形者难以治愈。左向右分流型CHD由于其血流动力学特点,而存在心脏左室或右室负荷的增加,从而使血液中BNP或NT-proBNP增加,无论出现心衰与否其水平都会高于无CHD婴儿,本研究亦显示出如此变化趋势。但目前亦有不同结果的报道,有研究显示在患肺炎但不伴心衰的左向右分流型CHD并不引起BNP的分泌增加[12]。有学者[13]认为尽管BNP和NT-proBNP可以作为反映心衰程度指标,但大多数文献显示其波动范围较大,目前并无统一的数值作为心衰诊断的标准,故临床操作中仍应个体化对待。本研究支持这一观点,因为在各级心衰婴儿间数值存在着较大的交叉区域,虽然NT-proBNP总体上与心衰程度呈正相关,但欲对某个体婴儿心衰程度做出更为准确的判断,仍需结合临床表现、Ross评分等综合进行。
综上所述,NT-proBNP可以反映左向右分流型CHD婴儿心力衰竭的严重程度,复合或复杂型左向右分流型CHD婴儿患肺炎时更易出现严重心衰。
