两种入路下腰椎融合固定术对患者预后的影响分析
2019-05-21孙虓
孙 虓
腰椎间盘突出症(LDH)是脊柱外科较常见的疾患之一,临床表现主要为腰痛、下肢放射痛,病情严重者可出现双下肢不完全瘫痪、运动功能障碍等症状[1]。目前临床主要采用手术治疗,腰椎融合固定术则是常用的一种治疗手段,对LDH的治疗效果肯定。传统的经后正中入路椎间融合术虽然被广泛运用于临床工作中,但术后出现腰椎术后综合征的风险较高,因此临床急需一种安全可靠的手术入路方式以避免此类并发症的发生。大量文献资料表明[2],经肌间隙入路相对于传统的入路方式,具有损伤小的优势,因此本文通过回顾性分析100例行腰椎融合固定术患者的临床资料,比较两种入路方式下行腰椎融合固定术的疗效与安全性,现报告如下。
1资料和方法
1.1一般资料 选取我院2016年2月-2017年6月我院收治的100例行腰椎融合固定术患者为研究对象,依据手术方式不同分为肌间隙入路组和后正中入路组。肌间隙入路组52例,男28例,女24例,年龄42-75岁,平均年龄(68.61±2.64)岁;病程1-3年,平均病程(2.03±0.87)年;L5/S1椎间盘突出症30例,L4/5椎间盘突出症22例。后正中入路组48例,男26例,女22例,年龄41-75岁,平均年龄(67.86±2.56)岁;病程1-3年,平均病程(2.10±0.96)年;L5/S1椎间盘突出症28例,L4/5椎间盘突出症20例。
纳入标准:临床表现为腰痛伴单侧腿痛,经过3个月以上的保守治疗症状未缓解或短期内复发;经X线、CT、MRI等影像学检查,腰椎间盘突出症诊断明确;均行腰椎融合固定术;病例资料完整;均签署知情同意书。排除标准:既往有腰椎手术史,伴有椎弓峡部裂者,有严重腰椎管狭窄者或后纵韧带及突出椎间盘钙化者,严重骨质疏松症患者,有腰椎Ⅱ度及以上滑脱者,严重血液病、凝血功能障碍者,精神异常、无法配合完成研究者。
1.2方法 肌间隙入路组:患者行全身麻醉,取俯卧位,于后正中切开皮肤和皮下筋膜,找到相应关节突后予以定位,置入椎弓根螺钉。置入成功后暴露减压侧病变处关节突,分离下位神经根,暴露病变椎间盘,置入减压侧椎弓根螺钉,最后置入融合器。
后正中入路组:患者行全身麻醉,取俯卧位,于后正中切开皮肤和皮下筋膜,无需分离腰背筋膜至多裂肌与最长肌肌间隙,找到相应关节突后定位并置入椎弓根螺钉。减压侧紧贴棘突及两侧椎板向两侧分离椎旁肌到相应关节突后定位,并置入椎弓根螺钉,最后置入融合器。
1.3观察指标 ①记录两组的手术时间、术中出血量、术前及术后24h的外周血中肌酸磷酸激酶(CK)浓度;②采用VAS评价术前及术后72h的的疼痛情况;③采用ODI评价术前及术后6个月的功能障碍情况;④术后随访比较两组并发症的发生情况。
1.4评估标准VAS评分是对患者的疼痛情况做出评判,采用计量资料表示,分值越高表明疼痛程度越严重。ODI是通过评价患者的疼痛、单项功能以及个人综合功能3个方面,以对功能障碍情况做出评估,采用计量资料表示,分值越高说明功能障碍越严重。
2结 果
2.1手术情况 肌间隙入路组的术中出血量显著少于后正中入路组(P<0.05),两组术前CK浓度比较,差异无统计学意义(P>0.05),手术后两组CK水平均上升,且肌间隙入路组的CK浓度低于后正中入路组,比较差异具有统计学意义(P<0.05),两组的手术时间比较,差异无统计学意义(P>0.05),见表1。

表1 两组手术情况的比较(±s)
2.2VAS评分与ODI指数
两组术前VAS评分与ODI指数比较,差异无统计学意义(P>0.05),术后,两组的VAS评分与ODI指数均有下降,且肌间隙入路组的下降幅度较后正中入路组明显(P<0.05),见表2。
2.3并发症情况 两组手术均顺利完成,术后定期随访,肌间隙入路组随访3-9个月,平均(6.54±0.43)个月,其中有2例出现术后并发症,术后切口感染1例,神经根损伤1例,其余患者均恢复良好;后正中入路组随访3-9个月,平均(6.47±0.51)个月,其中2例出现术后并发症,浅表感染1例,椎间不愈合1例,其余患者均恢复良好。肌间隙入路组的并发症发生率为3.85%,后正中入路组的并发症发生率为4.17%,两组并发症情况比较,差异无统计学意义(P>0.05)。
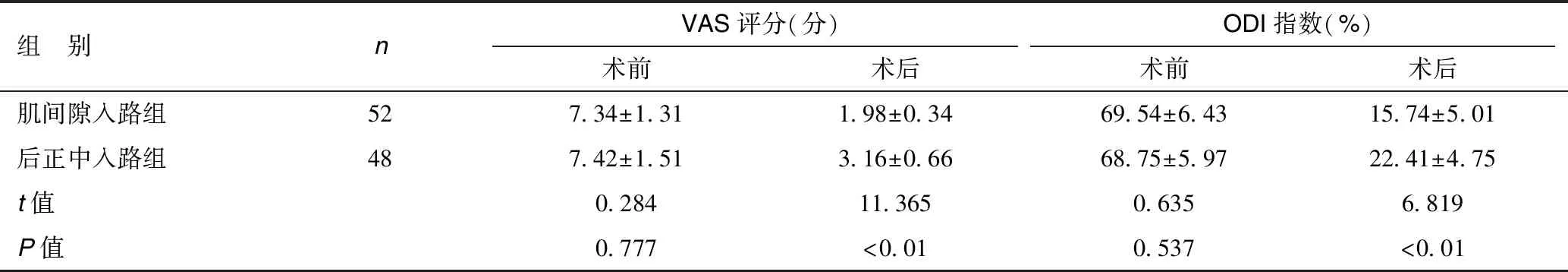
表2 两组VAS评分与ODI指数的比较
3讨 论
腰椎间盘突出症是导致腰痛的常见原因之一,对于保守治疗无效者,临床上常采用腰椎融合术治疗,传统的后正中入路作为腰椎融合术的标准手术入路,虽然广泛运用于临床,且疗效肯定,但其仍具有损伤椎旁肌等不足。程勇泉等[3]比较经肌间隙入路与传统入路行腰椎融合固定术,发现经肌间隙入路能减轻手术对多裂肌的损伤,利于患者术后的恢复。
经肌间隙入路最早于1959年由Watkins提出,并成功运用于腰骶椎的后外侧融合术,随后于1968年由Wiltse在原基础上提出改良,这一入路在保护椎旁肌方面的优势也被诸多研究学者证实[4]。经肌间隙入路腰椎融合术是通过最长肌和多裂肌之间的间隙进入,沿肌间隙将肌肉向两侧牵引开,并可直达小关节和横突。该手术方式因其深面即对应小关节,可避免过多损伤椎旁肌,同时缩短手术时间,利于患者的康复;另外,肌肉间隙自然松弛,无需外力牵引来暴露视野,可有效避免过度拉伸致缺口皮肤缺血坏死;由于避免广泛剥离,可直接暴露植钉点,插入手指即可进行探查定位,准确完成椎弓螺钉植入。唐恒涛等[5]探讨了肌间隙入路微创治疗腰椎滑脱症的疗效,发现该入路方式创伤更小、术后恢复快,是治疗腰椎滑脱症的一种理想手术方法,与上述观点相仿;刘琦等[6]也比较了经椎旁肌间隙与微创经皮入路手术治疗胸腰椎骨折的临床效果,发现前者的手术时间明显短于后者,更具有优势。
本研究显示,肌间隙入路组的术中出血量显著少于后正中入路组(P<0.05),手术后两组CK水平均上升,且肌间隙入路组的CK浓度低于后正中入路组,比较差异具有统计学意义(P<0.05),两组的手术时间比较,差异无统计学意义(P>0.05),与顾仕荣等[7]研究结果一致;术后两组的VAS评分与ODI指数均有下降,且肌间隙入路组的下降幅度较后正中入路组明显(P<0.05),朱建福等[8]比较经椎旁肌间隙和后正中入路手术治疗胸腰椎骨折术后早期疼痛,末次随访时,经椎旁肌间隙组的VAS评分明显低于传统后正中入路组,与本研究结论相仿;两组并发症情况比较,差异无统计学意义(P>0.05)。
虽然通过以上指标的比较结果表明,肌间隙入路下行腰椎融合固定术具有手术时间短、出血量少、对椎旁肌损伤小、利于患者术后功能的恢复等优点,但个人认为手术时间、术中出血量等均会受到手术熟练程度、术中透视时间及血压等因素的影响,因此无法仅仅通过以上指标判断两种入路方式的优劣。
综上所述,与传统的后正中入路方式相比,经椎旁肌间隙入路能显著减少术中出血量,降低对椎旁肌的损伤,且创伤小,术后疼痛程度较轻,利于患者康复,但两种入路方式各有优缺点,临床工作中还应结合患者病情及实际情况做出选择。
