低分子肝素钙联合硫酸镁治疗早发型重度子痫前期的临床观察
2019-05-17刘艳
刘 艳
(山西省忻州市妇幼保健计划生育服务中心,山西 忻州034000)
子痫前期是一种危害较大的妊娠期疾病,主要分为早发型与晚发型两种,发病时间越早,对母婴的危害越大。早发型重度子痫前期通常是指在34孕周之前发生的子痫前期,主要临床表现为妊娠高血压及蛋白尿,随着孕周的增加,血压升高幅度增加,并伴随不同程度的头痛、头晕及视物模糊等症状,该病发病较快、进展迅速[1]。目前,解痉、降血压、利尿、镇静等手段是治疗早发型重度子痫前期的首选方式。硫酸镁作为一种良好的解痉药物,能有效预防惊厥发生,已在本病治疗中广泛应用[2]。有研究发现,早发型重度子痫前期引起的血液高凝状态会影响重要器官及胎盘供血,导致不良妊娠结局。因此,改善血凝状态成为治疗早发型重度子痫前期的重点[3]。笔者采用低分子肝素钙联合硫酸镁治疗早发型重度子痫前期,分析其对患者妊娠结局的影响,现报道如下。
1 临床资料
1.1 一般资料 选取2014年11月至2016年11月在忻州市妇幼保健计划生育服务中心治疗的136例早发型重度子痫前期患者,按照奇偶数字抽签法分为治疗组与对照组,每组68例。治疗组年龄22~35岁,平均(27.62±3.14)岁;初产妇51例,经产妇17例;入院时收缩压(162.2±11.2)mm Hg(1 k Pa=7.5 mm Hg),舒张压(103.4±9.8)mm Hg;孕周25~34周,平均(29.6±2.1)周。对照组年龄21~35岁,平均(28.13±3.09)岁;初产妇49例,经产妇19例;入院时收缩压(159.2±9.8)mm Hg,舒张压(104.6±9.7)mm Hg;孕周25~34周,平均(30.1±1.9)周。两组患者的一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 纳入标准 妊娠时间25~34周,符合《妇产科学》中早发型重度子痫前期的诊断标准[4];对本研究知情同意,签署知情同意书者。
1.3 排除标准 伴有严重的心、肝、肾功能衰竭者;伴有明显头痛等颅内高压症状者;严重精神功能障碍者;有肿瘤、脑外伤、血液病者;有慢性高血压、肾炎等妊娠合并症者。
2 治疗方法
所有患者入院后每日进行血压、心率等检测,对胎儿进行B超、胎心及胎动监测。孕妇均左侧位卧床休息,并按照早发型重度子痫前期常规治疗方法给予镇静、吸氧、降血压及促胎肺成熟治疗。
2.1 对照组 将5 g硫酸镁注射液(河北天成药业股份有限公司,国药准字20130913)加入20 mL 5%的葡萄糖溶液中,静脉泵静脉滴注,30 min滴注完毕,而后将15 g硫酸镁注射液加入200 mL 5%的葡萄糖溶液中,静脉泵静脉滴注,滴注速度为30滴/min,每日硫酸镁的用量为25~30 g,用药至分娩前24 h。
2.2 治疗组 在对照组治疗基础上加用低分子肝素钙(葛兰素史克公司,注册证号 H20120240),低分子肝素钙5 000 I U皮下注射,每日1次;需择期剖宫产、羊膜腔穿刺者,术前24 h停用低分子肝素钙,紧急剖宫产为最后1次注射低分子肝素钙后至少8 h后。
3 疗效观察
3.1 观察指标与疗效评定标准 ①比较两组患者治疗前后的凝血指标[凝血酶原时间(PT)、活化部分凝血酶活酶时间(ATPP)]及纤溶指标[血浆纤维蛋白原(FBG)、D-二聚体(DD)],抽取患者周围静脉血测定。②比较两组患者的分娩情况及并发症(产后出血、胎盘早剥、肝/肾功能损伤、低蛋白血症)发生情况。③比较两组新生儿的体质量、胎龄、入住新生儿重症监护中心(NICU)时间、窒息及死亡情况。④观察两组患者治疗过程中有无皮疹、腹泻呕吐等不良反应发生,每两周进行血常规及尿常规检查,观察有无异常。
3.2 统计学方法 采用SPSS 19.0统计软件处理数据。计量资料以均数±标准差(±s)表示,采用t检验。P<0.05表示差异具有统计学意义。
3.3 结果
(1)凝血指标及纤溶指标比较 治疗后,治疗组PT、ATPP值均较治疗前增高,FBG及DD水平均较治疗前降低,差异均有统计学意义(P<0.05);对照组4项指标值治疗前后比较,差异均无统计学意义(P>0.05)。治疗后,治疗组PT、ATPP值高于对照组,FBG及DD水平低于对照组,差异均有统计学意义(P<0.05)。见表1。
表1 两组早发型重度子痫前期患者凝血指标及纤溶指标比较±s)
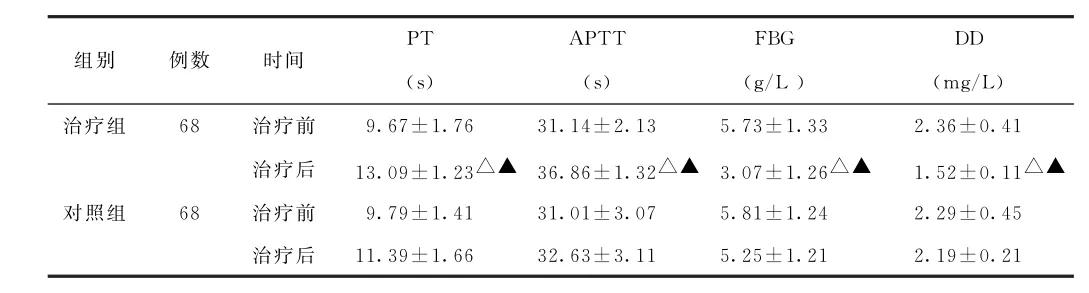
表1 两组早发型重度子痫前期患者凝血指标及纤溶指标比较±s)
注:与本组治疗前比较,△P<0.05;与对照组治疗后比较,▲P<0.05
DD(mg/L)治疗组 68 治疗前 9.67±1.76 31.14±2.13 5.73±1.33 2.36±0.41治疗后 13.09±1.23△▲ 36.86±1.32△▲ 3.07±1.26△▲ 1.52±0.11△▲对照组 68 治疗前 9.79±1.41 31.01±3.07 5.81±1.24 2.29±0.45治疗后 11.39±1.66 32.63±3.11 5.25±1.21 2.19±0.21组别 例数 时间 PT(s)APTT(s)FBG(g/L)
(2)分娩情况及并发症发生情况比较 治疗组剖宫产率及总并发症发生率均低于对照组(P<0.05)。见表2。

表2 两组早发型重度子痫前期患者分娩情况及并发症发生情况比较[例(%)]
(3)新生儿结局比较 治疗组新生儿体质量、胎龄均大于对照组,入住NICU时间、窒息率及死亡率均低于对照组,差异均有统计学意义(P<0.05)。见表3。

表3 两组早发型重度子痫前期新生儿结局比较
(4)不良反应比较 两组在治疗过程中均无皮疹、蛋白尿、粒细胞减少等不良反应发生。
4 讨论
早发型重度子痫前期是最为严重的妊娠期高血压疾病,其发生率在妊娠高血压中占0.9%[5],具有发病急、病情发展迅速及母婴结局差的特点,早期主要表现为高血压、水肿、蛋白尿,随着妊娠进展出现眼花、头痛及腹胀等症状,具体发病机制尚不十分清楚。有研究发现,早发型重度子痫前期病理生理变化主要是胎盘灌注减少,以及血管内皮细胞损伤引起各个器官受累[6]。当患者机体的滋养细胞受到侵袭后,会影响胎盘血管重塑,导致胎盘浅着床。胎盘灌注减少,进一步导致组织缺血缺氧,加重氧化应激损伤。氧化应激使一些脂质过氧化产物和毒性因子释放,导致血管内皮损伤及细胞功能障碍,进一步促进缩血管物质产生,导致小血管痉挛,而血管痉挛又会导致胎盘灌注减少,进一步加重病情[7]。降血压、解痉挛是治疗早发型重度子痫前期的主要手段。近期研究发现,在这一过程中造成的血管内皮损伤会破坏血管的完整性,激活凝血系统,进而引起凝血功能异常[8]。因此抗凝治疗对早发型重度子痫前期同样具有重要意义。
本研究结果显示,治疗组治疗后患者的PT、ATPP值显著高于对照组,而FBG及DD水平显著低于对照组,差异均有统计学意义(P<0.05)。其中,PT和APTT是重要的凝血指标,可以反映机体的凝血状态,当两项指标值下降时,表示机体处于凝血状态,血栓的发生率较高;FBG及DD是重要的纤溶指标,可以反映纤溶活性,FBG可在凝血酶的作用下变为纤维蛋白,提高全血黏度,而DD通常只存在于血栓形成引起的继发性纤溶过程,是体内高凝状态和纤溶亢进的分子标志物。以往有研究显示,低分子肝素对已形成的血栓没有溶栓作用,但能抑制新血栓形成及刚形成的小血栓进一步发展,避免再发生微循环障碍和淤积[9]。本研究结果表明,低分子肝素钙能有效改善机体的血凝状态,增加纤溶活性。
硫酸镁具有抑制神经系统的作用,能阻断钙离子通道,降低细胞内钙离子浓度,解除血管痉挛,预防抽搐,控制血压[10]。其已被大量研究证明是一种首选的解痉降压药物,在早发型重度子痫前期治疗中广泛应用。因此,低分子肝素钙和硫酸镁联合应用既可以改善早发型重度子痫前期孕妇的凝血状态,又可起到解痉降压作用。
本研究中,两组患者在分娩过程中均出现了不同程度的产后出血、胎盘早剥、肝/肾功能损伤、低蛋白血症等。治疗组剖宫产率及总并发症发生率均低于对照组,并且新生儿体质量、胎龄均大于对照组,入住NICU时间、窒息率及死亡率均低于对照组,差异均有统计学意义(P<0.05)。表明使用低分子肝素钙联合硫酸镁治疗可显著改善早发型重度子痫前期患者的妊娠结局,降低并发症发生率。两组患者治疗过程中均无皮疹、蛋白尿、粒细胞减少等情况发生,表明用药安全性良好。
综上所述,低分子肝素钙联合硫酸镁能显著改善早发型重度子痫前期患者凝血状态,降低并发症发生率及婴儿死亡率,改善妊娠结局,安全性好,值得临床推广。
