卒中相关性肺炎的病原学特点及危险因素分析
2019-05-17项美玲谭九根谢建平王美华
项美玲 谭九根 谢建平 王美华
急性脑卒中的发病率和病死率伴随人类生活习惯的改变而日益增高。据文献报道,我国每年约有200万例新发脑卒中病例,约有150万人死于本病[1]。作为本病最常见的并发症,卒中相关性肺炎(stroke-associated pneumonia,SAP)发病率较高,且会延迟卒中康复,影响患者预后,增加家庭与社会负担。有学者发现,SAP的病原学特征与ICU内其它肺炎的病原学特征并不相同[2]。故本研究选取急性脑卒中患者为研究对象,探讨SAP的病原学特点、危险因素,旨在发现其临床规律,为该疾病的预防和治疗提供理论依据。
1 对象和方法
1.1 对象 选取宁波市镇海区人民医院ICU 2015年4月至2017年10月收治且临床资料齐全的121例急性脑卒中患者,纳入标准:(1)经CT、MRI等影像学检查结合临床表现,确诊为急性脑卒中;(2)发病72h内入院;(3)入重症监护室≥24h。排除标准:(1)短暂性脑缺血发作患者;(2)入院时合并呼吸道感染患者;(3)入院前7d有抗生素使用史者;(4)入院后24h内死亡或出院者。121 例患者中男 75 例,女 46 例,年龄 33~85(70.4±9.4)岁;脑出血(包括小脑与脑干)43例,脑梗死78例。所有患者均符合由全国第2次脑血管病学术会议制定的急性脑卒中相关诊断标准,且病情严重程度相近(格拉斯哥评分≤8分)[3]。
1.2 分组 根据《卒中相关性肺炎诊治中国专家共识》中SAP的诊断标准:(1)影像学检查显示患者卒中后出现肺部浸润性病变;(2)出现2个或以上下列呼吸道感染临床症状:发热≥38℃、咳嗽或咳痰、胸痛、出现肺部湿啰音或实变体征、WBC<4×109/L 或>10×109/L、外周中性粒细胞核左移;(3)排除肺部肿瘤、肺不张、间质性肺炎、肺结核等临床表现相似疾病[4]。发生于入院后72h内的SAP归类为早发性肺炎(early onset pneumonia,EOP),72h之后的归类为晚发性肺炎(late onset pneumonia,LOP)[5]。将所有患者分为无肺炎(non-SAP)组 62例与SAP组59例,后者又细分为EOP组40例与LOP组19例。
1.3 观察指标 收集121例患者的临床资料,包括一般资料(性别、年龄)、临床表现(有无意识障碍、吞咽困难)、既往史(有无高血压、糖尿病、冠心病、吸烟史、酗酒史及程度)、影像学检查结果(卒中部位与类型)、实验室检查结果(血白蛋白水平、痰液培养等)和治疗方法(有无进行气管插管、鼻饲治疗、预防性使用抗生素或胃黏膜保护剂)。
1.4 统计学处理 采用SPSS 21.0统计软件。计数资料用率表示,组间比较采用χ2检验,多因素分析采用logistic回归。P<0.05为差异有统计学意义。
2 结果
2.1 SAP病原菌分布特点 对59例SAP组患者进行痰培养,结果阳性41例(69.49%),其中28例为1种病原菌,13例为2种或以上病原菌,包括10种细菌与2种真菌,其中革兰阴性杆菌31株(63.27%),革兰阳性球菌10株(20.41%),真菌8株(16.33%),见表1。
2.2 SAP与non-SAP组患者临床资料的比较 SAP组患者与non-SAP组患者在年龄、有无吞咽困难、意识障碍、糖尿病、吸烟史、气管插管、鼻饲治疗、预防性使用抗生素或胃黏膜保护剂方面的差异均有统计学意义(均P<0.05),见表 2。
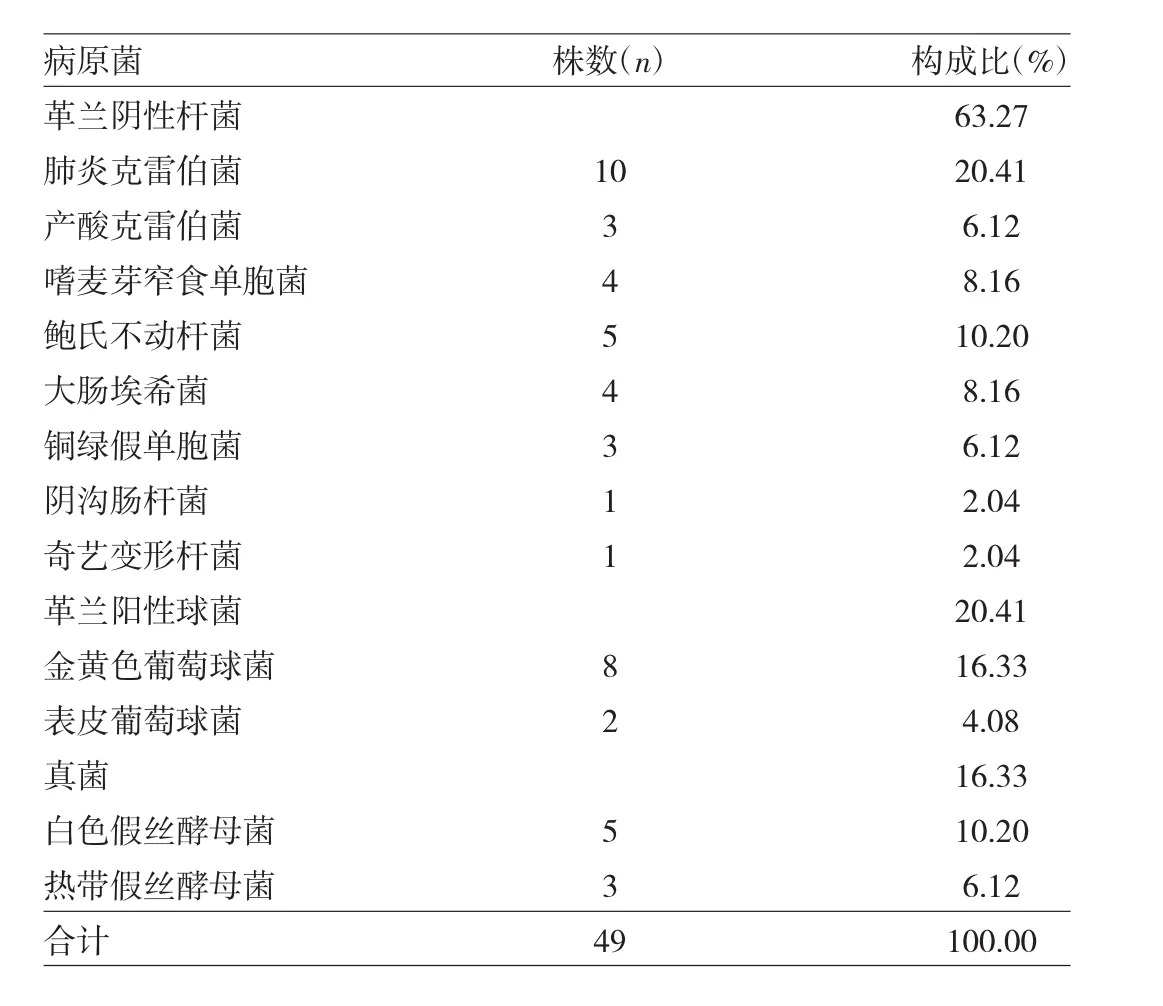
表1 49株病原菌构成特点
2.3 SAP发生危险因素的多因素分析 将上述组间差异有统计学意义的临床资料作为自变量,进行多因素logistic回归分析,结果显示年龄≥65岁,有吞咽困难、意识障碍、糖尿病、吸烟史、鼻饲治疗、预防性使用抗生素或胃黏膜保护剂是SAP的独立危险因素(均P<0.05),见表3。
2.4 EOP与LOP组患者危险因素的相对危险度分析 对EOP组与LOP组患者上述危险因素进行相对危险度分析,结果显示,年龄≥65岁,有吞咽困难、吸烟史、糖尿病、胃黏膜保护剂应用的患者,其患EOP与LOP的危险性均会增加,有意识障碍、鼻饲治疗的患者患EOP的可能性更大、预防性使用抗生素的患者患LOP的可能性更大,差异均有统计学意义(均P<0.05),见表4。
3 讨论
作为急性脑卒中的主要并发症之一,SAP的发生与患者中枢神经系统受损和应激反应密切相关[6]。与院内获得性肺炎不同,SAP还包括入院48h内发生的EOP[7]。当急性脑卒中发生,患者机体促炎细胞因子大量增加,致使神经-内分泌-免疫系统发生功能紊乱,糖皮质激素与儿茶酚胺水平升高,外周血淋巴细胞大量减少,机体免疫功能降低,呼吸道感染风险陡增[8]。而肺部感染又会导致肺毛细血管通透性增加,影响气体交换,造成组织缺氧,脑组织中自由基增加,溶酶体释放,神经递质合成减少,进一步加重神经系统功能障碍,恶性循环[9]。
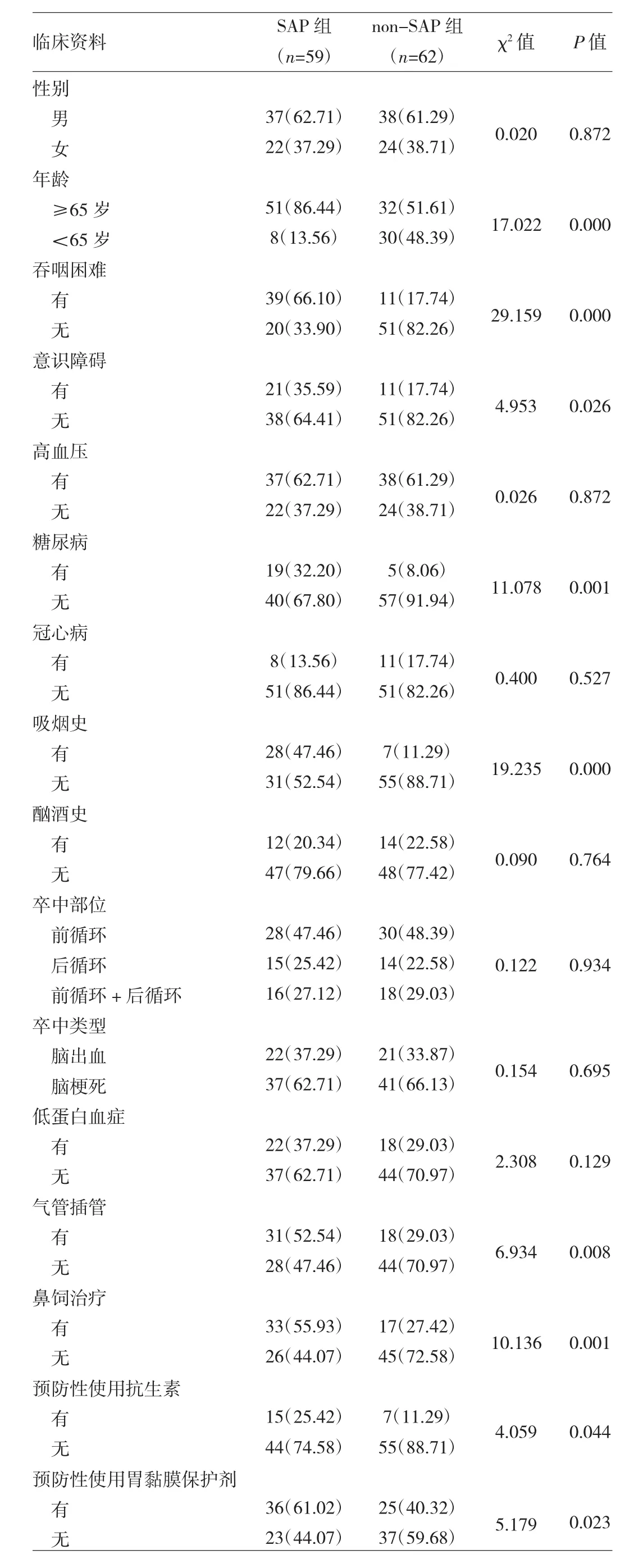
表2 SAP与non-SAP组患者临床资料的比较[例(%)]

表3 SAP发生危险因素的多因素分析
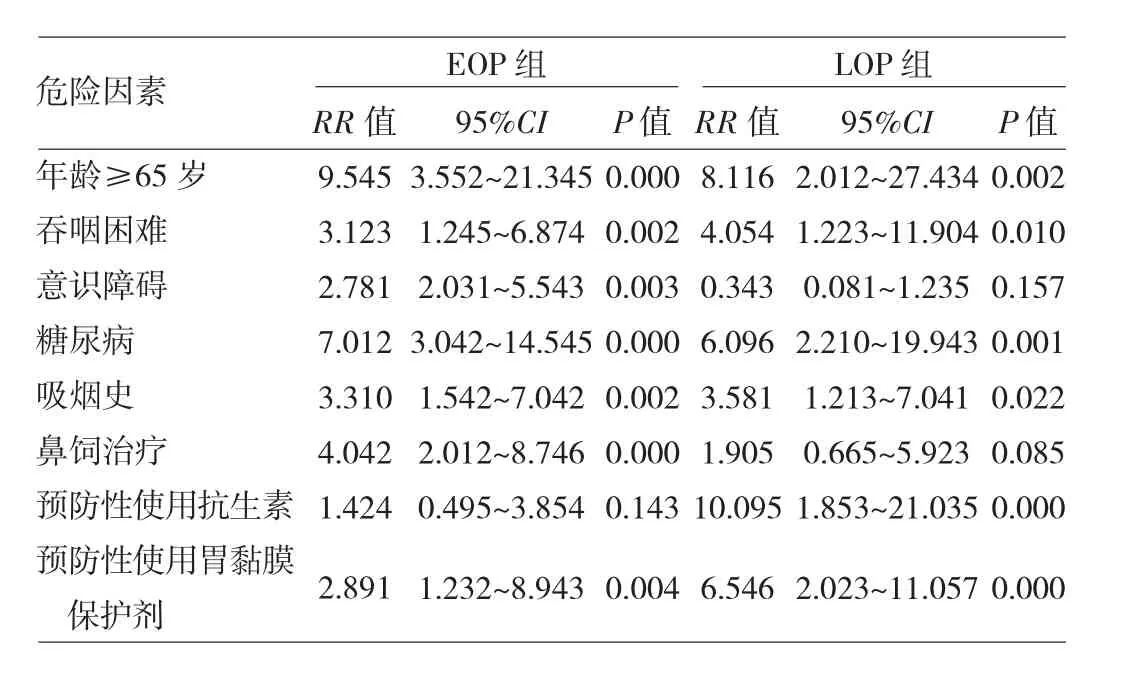
表4 EOP与LOP组患者危险因素的相对危险度分析
根据国外学者的报道,SAP发病率约在20.4%~47.0%[10],本研究中SAP发病率为48.76%,与之基本相符。而其中EOP患者比例明显高于LOP患者比例,提示急性脑卒中早期是SAP的高发阶段。对LOP患者的观察显示,19例患者中仅有5例发生于入院1周后,这可能与患者病情逐步稳定,免疫功能有所恢复有关。
国外相关流行病学研究显示,SAP的病原体以社区获得性病原体和潜在多项耐药性的院内病原体为主[11]。本研究中,痰液培养发现的病原菌以肺炎克雷伯菌比例最高,其次为金黄色葡萄球菌。与普通病房院内获得性肺炎相比[10],本研究中SAP病原谱中真菌感染比例显著增高,占16.33%。推测原因包括:(1)广谱抗生素的大量使用导致耐药菌株增加,真菌感染率升高;(2)脑卒中患者多为高龄,常有长期卧床史或反复使用抗生素史,耐药菌携带相对较多,是真菌感染的重要隐患;(3)老年患者机体状况较差,免疫功能低下,也是真菌感染率增加的重要原因。此外,有学者经研究发现,急性脑卒中患者入院前口咽部革兰阴性杆菌定植率高达34%,这可能是本研究中痰液培养发现的病原菌革兰阴性杆菌比例最高的原因,提示自身菌群与呼吸道定植细菌密切相关[12]。预防性使用抗生素作为本研究中SAP的危险因素,能够影响患者菌群结构,造成耐药菌株出现和呼吸道细菌定植,同样印证上述观点。
除细菌定植外,误吸也是发生SAP的重要原因。若患者发生前循环卒中,导致对侧中枢性面瘫,影响口腔咀嚼和搅拌功能,会造成吞咽困难[13]。而后循环卒中常损伤后脑神经,患者发生真性球麻痹,同样造成饮水呛咳、吞咽障碍等一系列神经功能障碍[14]。这些原因引起的吞咽障碍均会增加患者误吸风险,这也是本研究中吞咽困难成为SAP危险因素的原因之一。
年龄≥65岁、糖尿病、吸烟史、预防性使用胃黏膜保护剂也是EOP和LOP的危险因素。有报道称,年龄每增加1岁,SAP的患病风险会增加1.113倍[15],这既与老年患者自身免疫功能低下有关,也与其呼吸系统功能储备能力下降、生理性吞咽功能退化有关。而合并糖尿病的患者,其过高的血糖水平会导致肺组织弥散障碍,降低白细胞的吞噬能力,并利于细菌生长,加大下呼吸道感染风险[16]。预防性使用胃黏膜保护剂会将胃液碱化,在抑制胃酸分泌的同时也降低了胃酸的杀菌能力,使胃内出现肠道革兰阴性杆菌的大量定植,最终通过胃逆蠕动或食管反流造成内源性肺部感染。
意识障碍的急性脑卒中患者,其咳嗽反射迟钝、吞咽不协调、胃排空延迟、食管下括约肌功能障碍。而鼻饲治疗同样破坏食管括约肌的生理功能,并增加咽部分泌物,给细菌移位提供有利条件,是EOP的危险因素[17]。预防性使用抗生素则会导致呼吸系统菌群失调,并增加耐药菌株,是LOP的危险因素[18]。
综上所述,SAP患者中,EOP比例高于LOP,革兰阴性杆菌是其主要致病菌。年龄≥65岁、意识障碍、糖尿病、吞咽障碍、吸烟史、鼻饲治疗、预防性使用抗生素及胃黏膜保护剂是SAP的危险因素,但以上危险因素在EOP、LOP患者中的相对危险度存在差异,临床上根据患者病原学特点制定针对性的防治策略意义重大。
