直肠癌根治术近端切缘距离的评估及临床意义
2019-05-11黄鲲刘小双赵权权金志超于恩达张卫王汉涛孟荣贵刘连杰郝立强朱建伟王颢
黄鲲,刘小双,赵权权,金志超,于恩达,张卫,王汉涛,孟荣贵,刘连杰,郝立强,朱建伟,王颢△
1 海军军医大学附属长海医院肛肠外科 上海 200433
2 海军军医大学卫生统计学教研室 上海 200433
3 简阳市人民医院胃肠外科 四川简阳 641000
新近研究报道显示,预计至2018年结直肠癌的发病率将位居世界第4位(6.1%),死亡率居第2位(9.2%)[1],而结直肠癌在我国的发病率也逐年升高。目前直肠癌的治疗方案是以根治性手术为主的综合治疗。根治性手术是否达R0切除是决定手术质量和预后的关键因素,因而足够的手术切缘具有重要的意义[2],在《中国结直肠癌诊疗规范》[3]中已强调术后病理需记录远、近切缘和系膜/环周切缘情况。直肠癌远切缘和保肛术式选择相关,环周切缘和肿瘤局部复发密切相关,二者均已受到广泛重视和研究。而近切缘不仅是决定直肠癌根治术质量的一个重要指标,还和近期讨论热烈的脾曲游离、保留左结肠动脉、NOSES、TaTME等术式选择密切相关。但目前对近切缘的研究罕有报道,主要原因在于多数学者认为近切缘多可以安全获得,长期以来并未得到充分重视。因此,本研究回顾性分析本单位直肠癌根治术近切缘情况,以求对当前直肠癌根治术中近切缘现状及注意事项进行初步分析,为临床实践提供参考,现报告如下。
1 资料与方法
1.1 研究对象
收集海军军医大学附属长海医院2017年收治的774例行直肠癌根治术患者的临床资料,经筛选最终纳入410例患者为研究对象。
1.2 纳入与排除标准
纳入标准:(1)经病理证实为原发性直肠癌;(2)影像学判断无肝、肺等远处转移;(3)行直肠癌根治手术;术前行盆腔MRI检查;(4)术中病理远、近切缘完整。排除标准:(1)行腹会阴联合切除术;(2)相关资料不完整。
1.3 病理检查方法
采用10%甲醛溶液保存切除的直肠标本,24 h内送至病理科,固定后由高年资病理科医生取材、制片。本研究收集的切缘数据均为福尔马林固定后的病理标本测量所得。
1.4 观察指标及评价标准
本研究统计分析410例患者年龄、性别、MRI测量所得肿瘤距肛缘距离、切除肠管总长度、肿瘤长径、肿瘤上极距近切缘距离(近切缘)、肿瘤下极距远切缘距离(远切缘)以及环周切缘阳性率数据。切缘阳性率评判标准:病理标本肿瘤距切缘最短距离<1 mm为阳性。以MRI检查测量直肠肿瘤下极至肛缘距离7 cm的通用标准进行分组:<7 cm为低位直肠癌组(低位组),≥7 cm为高中位直肠癌组(高位组)。并依据目前临床对直肠癌手术中近切缘距离比较公认的标准,即5 cm和10 cm进一步分组比较。
1.5 统计学方法
采用SPSS 25.0统计学软件对数据进行统计分析。计量资料正态性经K-S检验,各组数据均为非正态分布,用M(QL,QU)表示,采用Wilcoxon秩和检验进行比较;计数资料用(n)表示,两组间比较采用χ2检验或Fisher确切概率法。以P<0.05为差异有统计学意义。
2 结果
2.1 总体情况
410例研究对象根据术前MRI检查结果分为低位组(n=210)与高位组(n=200),其中:男性259例,女性151例;中位年龄60(52,66)岁;MRI检查结果肿瘤距肛缘中位距离6(5,9)cm;近切缘中位距离10(7,13)cm,其中<5 cm占4.6%(19/410),<10 cm占47.1%(193/410);远切缘中位距离2(1,3)cm;环周切缘阳性2例,两例均为低位组患者。
2.2 高位组与低位组资料比较
两组年龄、性别、切除肠管长度、环周切缘等基线资料比较,差异均无统计学意义(均P>0.05)。低位组远切缘中位距离为1.5 cm,高位组为2.5 cm,差异有统计学意义(P<0.05)。低位组肿瘤长径中位数为3.0 cm,高位组为3.5 cm,差异有统计学意义(P<0.05)。低位组近切缘中位距离为11.0 cm,高位组为9.0 cm,两组近切缘差异有统计学意义(P<0.05)。见表1。

表1 高位组与低位组资料比较
2.3 高位组与低位组不同标准近切缘情况比较
高位组近切缘<5 cm病例为7%(14/200),低位组为2.4%(5/210),两组比较差异有统计学意义(P=0.026)。高位组近切缘<10 cm病例为57.5%(115/200),低位组为37.1%(78/210),两组比较差异有统计学意义(P<0.05)。见表2。
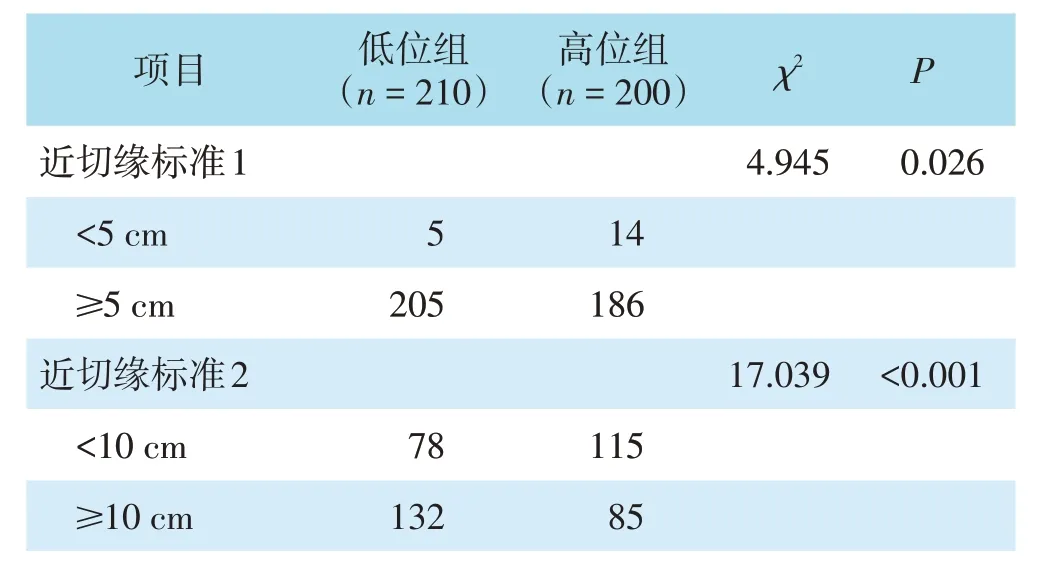
表2 高位组与低位组不同标准近切缘情况比较(n)
3 讨论
目前直肠癌的治疗方案是以根治性手术切除为主的综合性治疗,而低位直肠癌保肛手术一直是结直肠外科领域研究的热点。近年来由于手术理念的更新和手术技术的创新、直肠癌新辅助放化疗的推广、新手术设备及器械的应用,直肠癌手术保肛率进一步提高。术前盆腔MRI、直肠腔内超声(ERUS)、CT等检查有利于提高术前分期评估的准确性,其中盆腔高分辨率MRI对于肿瘤术前局部分期以及肿瘤位置的评估准确率较高,可以作为制定治疗策略的可靠依据,是直肠癌术前分期及定位的金标准[4-5]。
术后病理结果是直肠癌手术质量判断以及预后评估的重要标准[6],其中肿瘤浸润深度,淋巴结转移[7]、脉管神经侵犯、远近切缘、环周切缘等指标都与手术质量和患者预后有密切联系[8],术后病理分期还决定了术后辅助治疗方案的选择。直肠癌远切缘和保肛术式选择相关,而环周切缘和肿瘤局部复发密切相关,其已有明确的界定标准,也是手术质控的重要指标[9-10]。然而各大权威指南,如NCCN、ESMO、NICE等,均未提及近切缘长度标准。加拿大的一项专家共识(2016更新版本)[11]中建议近切缘应大于5 cm,韩方海教授[12]专著中提及切断肿瘤近端10 cm的结肠可以符合根治性切除的要求。笔者支持以10 cm作为近切缘标准,因此术中常规高位结扎肠系膜下动静脉,常游离结肠脾曲,以确保足够近切缘。但相关手术步骤和近切缘的关系,以及近切缘的标准目前尚缺乏足够的研究支持,未能形成一致意见。因此,本研究通过分析本单位直肠癌保肛根治术患者的术后病理资料,对近切缘进行评价,并分析近切缘不足的相关原因,以期为临床实践提供参考。
近切缘的长度受多种因素影响,患者本身因素如乙状结肠长度、肥胖程度、个人解剖的差异性,手术因素如术中脾曲的游离、左结肠动脉的保留、结肠系膜的松解程度、手术医生对吻合口张力的要求和重视程度都影响近切缘长度。本研究纳入410例患者,近切缘中位距离10(7,13)cm,近切缘总体不足的比例较高(<5 cm共19例占4.6%,<10 cm共193例占47.3%)。按肿瘤距肛缘距离将研究对象分为高位组和低位组,两组切除肠管的总长度差异无统计学意义(P=0.110),但高位组的近切缘距离短于低位组(详见表1,P<0.05),远切缘距离长于低位组(P<0.05)。进一步按照5 cm和10 cm的标准比较两组近切缘差异,结果显示低位组近切缘不足5 cm的比例达2.4%(5/210),不足10 cm的比例达37.1%(78/210);高位组近切缘不足5 cm的比例达7.0%(14/200),不足10 cm的比例达57.5%(115/200)。由此可见,无论是按照5 cm还是10 cm的标准,高位组近切缘不足的比例均高于低位组,且差异有统计学意义(P<0.05)。分析其原因,首先可能是由于高位组远端切缘相对较长。因为低位直肠癌的远切缘一般要求是2 cm,而对于新辅助治疗后或早期肿瘤远切缘可以为1 cm。而高中位直肠癌远切缘相对较长,若行宽系膜切除,远切缘可达5 cm。其次可能是由于高位组肿瘤的上下径更大,这可能是低位组更多患者接受新辅助放化疗且治疗后肿瘤体积缩小所致。此外,低位直肠癌术中常规游离双侧直肠侧韧带并游离远端直肠,可能有利于切除更长的肠管。
本研究的局限性在于为单中心回顾性研究,未考虑福尔马林固定后切缘长度与术后自然状态测量长度的差异性[13],且未进行近端切缘不足和预后相关性的分析等。后续将进一步研究近切缘与手术淋巴结清扫程度、手术根治性、手术并发症及预后的相关性,以进一步明确合理的近切缘标准并研究近切缘相关解剖因素、肿瘤因素和手术因素的价值,明确获得足够近切缘的措施。综上所述,本研究结果提示直肠癌根治术近切缘不足的病例占比较高,特别是高中位直肠癌患者更易出现近切缘不足的可能,应予以重视。后续近切缘标准的界定和相关措施的规范,有望对目前手术方法进行规范,以促进手术质量的提高。
