急性脑梗死患者血清ox-LDL、Hcy、LDL水平变化及检测临床意义
2019-05-11李顺钧浦苏颖李云霞
李顺钧,王 慧,浦苏颖,丁 霞,李云霞
1.上海市徐汇区大华医院神经内科(上海200237);2.同济大学附属同济医院神经内科(上海200065)
急性脑梗死(Acute cerebral infarction,ACI)是临床常见的心脑血管疾病,其发病率约占全部脑血管病的60%以上[1],临床病症以偏瘫、失语、眩晕、意识障碍为主,对患者的生命安全造成严重影响[2]。早期筛查、诊断已成为改善急性脑梗死患者预后、提高患者生活质量的重要环节[3]。氧化型低密度脂蛋白(oxidized low density lipoprotein,ox-LDL)、同型半胱氨酸(homocysteine,Hcy)、低密度脂蛋白(Low density lipo pro tein, LDL)与动脉粥样硬化的形成、发展具有密切联系,是为后期临床诊断和治疗提供研究的方向[4]。改良爱丁堡-斯堪的纳维亚评分(MESSS)和美国国立卫生研究院卒中量表(National Institute of Health stroke scale,NIHSS)常作为患者神经功能评估结果的系统量化标准[5]。本研究对我院收治的60例急性脑梗死患者与60例健康志愿者均检测Hcy、LDL、ox-LDL水平,并分析其变化在脑梗死中的作用,为急性脑梗死的预防提供可靠的实验数据,现报道如下。
资料和方法
1 一般资料 选取2016年2月至2017年6月在我院接受治疗的脑梗死患者为观察组。纳入标准:年龄≥18周岁;符合急性脑梗死的诊断标准[6],目前遗留有神经局灶功能缺损者;无其他系统严重疾病者。排除标准:临床资料不全者;合并免疫功能障碍者。根据纳入排除标准共纳入病例数60例,其中男35例,女25例,年龄55~78岁,平均(65.38±3.46)岁,病程1~8年,平均(5.76±1.03)年;对照组为健康体检者,共60例,男30例,女30例,年龄56~78岁,平均(65.40±3.72)岁。两组研究对象的年龄、性别等一般资料比较无统计学差异(P>0.05),具有可比性。本项研究经医院伦理委员会评审通过,且所有研究对象均知情同意。
2 研究方法 所有患者入院后第2天清晨8点抽取3 ml肘静脉血,静置30 min,以3000 r/min进行10 min离心,分离血清,保存至-20℃待检。使用循环酶法检测Hcy水平,试剂盒购于山东博迈达生物科技有限公司;采用免疫比浊法检测C反应蛋白(CRP)、白介素-6(IL-6)、甘油三酯(TG)水平,其试剂盒购于上海西唐生物科技有限公司;采用酶联免疫吸附法(ELISA)检测ox-LDL、总胆红素(TBIL)水平,试剂盒购于北京诺美医药科技有限公司,操作步骤均严格按照试剂盒说明书进行。
3 评价指标 观察两组研究对象Hcy、LDL、ox-LDL等血脂水平,比较两组研究对象细胞因子和NIHSS评分的差异,分析脑梗死患者Hcy、LDL、ox-LDL水平与细胞因子、NIHSS评分的相关性。所用工具:临床神经功能缺损评分标准(NIHSS)[7]:该量表总分为45分,0~15分:轻型神经功能缺损;16~30分:中型神经功能缺损;31~45分:重型神经功能缺损。高级中枢损伤严重程度评分(MESSS评分)[8]:评价内容总7项内容(包括:一般提问,两项指令,强烈局部刺激肢体,水平凝视,面部情况,语言以及上肢肌力),共45分,其中0~15分轻型;16~30分中型;31~45分重型。
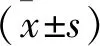
结 果
1 两组研究对象LDL、ox-LDL、TG水平比较 见表1。观察组患者的LDL-C、ox-LDL和TG水平均高于对照组(t=-5.032、-68.026、-3.736,P<0.01)。
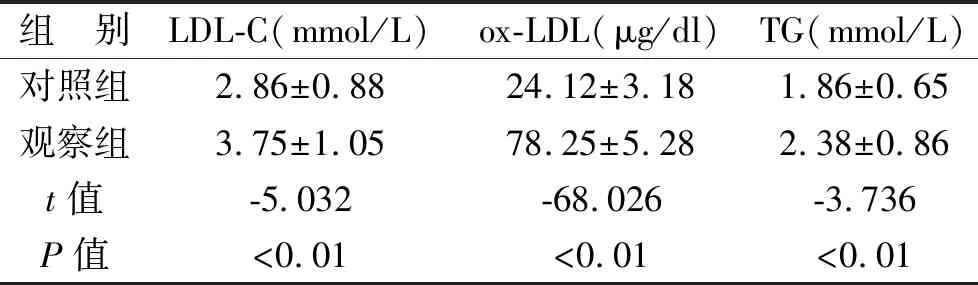
表1 两组研究对象LDL、ox-LDL水平比较
2 两组研究对象Hcy和细胞因子等水平比较 见表2。观察组患者TBIL水平低于对照组,C反应蛋白、Hcy和IL-6水平均高于对照组(t=-55.132、-33.144、-39.981,P<0.01)。

表2 两组研究对象Hcy和细胞因子水平比较
3 两组研究对象NIHSS评分和MESSS评分比较 见表3。观察组患者的NIHSS评分和MESSS评分均高于对照组(t分别为=-47.440、-39.61,P<0.01)。

表3 两组研究对象NIHSS评分比较(分)
4 脑梗死患者Hcy、LDL、ox-LDL水平与细胞因子、NIHSS、MESSS评分的相关性 见表4。脑梗死患者的Hcy、LDL、ox-LDL水平与TBIL负相关,与C反应蛋白、IL-6、NIHSS、MESSS水平正相关。
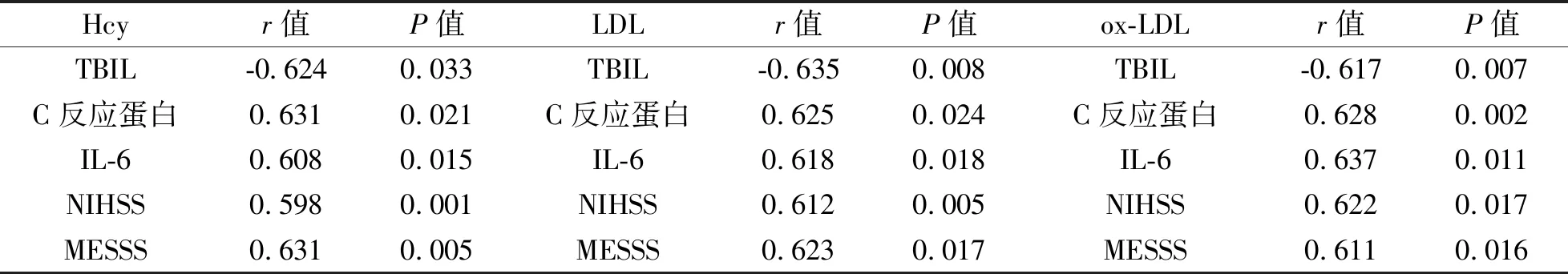
表4 脑梗死患者Hcy、LDL、ox-LDL水平与细胞因子、NIHSS评分的相关分析
讨 论
ACI是神经内科的常见病,因脑组织的微循环障碍出现脑动脉粥样硬化、血管内膜受损进而导致脑动脉管腔狭窄、血栓、脑组织缺氧缺血,出现神经功能障碍,具有高发病率、高致残率、高死亡率及复发率等特征[9]。ACI发病率约占脑卒中的70%,常发于中老年人群,随着我国老龄化进程的加剧,其发病率不断升高,对患者的生活质量与生命健康造成严重影响[10-11]。近年来,细胞因子、炎症因子、内皮细胞损伤成为临床研究的热点,可能为急性脑梗死的发病机制研究提供有效的依据[12]。
Hcy是一种含硫氨基酸,是蛋氨酸与半胱氨酸代谢过程中的中间产物,属于反应性血管损伤氨基酸[13]。在代谢过程中容易导致患者机体血管内皮细胞凋亡,激发血管氧化应激,增加血管内皮细胞毒性,加重血管损伤,提高血管平滑肌细胞增殖能力,导致大量血小板聚集,维持血液高凝状态,促进动脉粥样硬化[14-15]。越来越多的研究指出,高水平Hcy是ACI的一种独立危险因素[16]。文献指出,炎症因子参与了脑梗死的发生、进展过程,其中,脑梗死患者血清CRP、IL-6水平是健康者的2倍,主要通过补体途径激活补体成分,形成大量纤溶酶原抑制物,损伤动脉内皮,激活凝血作用,促进粥样硬化斑块发生和血栓的形成[17]。TBIL作为一种潜在生理性抗氧化剂,可以有效阻止LDL被氧自由基氧化,抑制ox-LDL形成,减慢血管斑块形成,抑制补体参与炎症损伤[18]。若患者机体内TBIL水平下降,使得内源性抗氧化能力减弱,脂质过氧化增多,易导致动脉粥样硬化发生。本研究中,观察组患者TBIL水平低于对照组,C反应蛋白、Hcy和IL-6水平均高于对照组患者(P<0.05),这佐证了上述分析,同时也指出,CRP、IL-6、Hcy参与了急性脑梗死的发病过程中,在疾病的发生、发展中产生重要作用[19]。
ox-LDL是机体内LDL经过氧化修饰反应的产物,是天然LDL中含有大量不饱和脂肪酸,在氧自由基作用下形成的ox-LDL。当机体内产生大量ox-LDL,携带胆固醇积累在动脉壁上,诱发动脉硬化[20]。本研究发现观察组患者的LDL-C、ox-LDL和TG水平均高于对照组,且差异具有统计学意义(P<0.05),其原因为LDL、ox-LDL、TG因子可以活化巨噬细胞,并促进IL-6、CRP等炎症因子分泌,与ox-LDL彼此相互协同,形成恶性循环,促进脂肪斑形成,累积在血管中形成泡沫细胞,产生血管功能障碍,导致动脉粥样硬化斑块的形成。
NIHSS和MESSS评分是ACI重要的评分量表,全面评价患者的意识、运动、感觉、反应、高级神经功能活动,准确、有效评估患者病情的严重程度[21]。目前该两种评分量表对于ACI患者行早期静脉溶栓治疗预后方面提供重要参考价[22]。本研究中观察组患者的NIHSS评分和MESSS评分均高于对照组(t分别为=-47.440、-39.61,P均<0.01),差异具有统计学意义,这与上述分析相一致。为进一步明确Hcy、LDL、ox-LDL水平在ACI中的作用,本研究跟踪调查其与细胞因子、NIHSS、MESSS评分的相关性,结果显示脑梗死患者的Hcy、LDL、ox-LDL水平与TBIL负相关,与C反应蛋白、IL-6和NIHSS、MESSS水平正相关,这提示脑梗死患者脑组织损伤越严重,Hcy、LDL、ox-LDL水平越高,神经功能缺损程度越严重,NIHSS和MESSS评分越高,其原因可能与脑梗死患者机体病理性变化相关,脑组织损伤使得Hcy代谢异常,协同激活氧化反应,增加自由基,刺激大量IL-6、CRP释放,增加神经系统血管凝血,不利于患者神经恢复。因此,临床应用定期检测Hcy、LDL、ox-LDL水平,为临床对脑梗死的预防、治疗、预后提供参考依据。
本研究的创新性在于采用新型血清因子对脑梗死的发病机制进行探究,通过具体的实验数据证实Hcy、LDL、ox-LDL参与了急性脑梗死的发病过程,且与机体炎症水平、神经功能损伤程度具有密切联系。但本研究仍存在不足之处,但由于本研究样本量少、随访时间短、单一中心等限制,其结论存在主观性,有待于加大样本进行相关机制的基础研究,获得理论支持。
综上所述,急性脑梗死患者的Hcy、LDL、ox-LDL水平较高,且与NIHSS、MESSS评分和C反应蛋白等细胞因子水平密切相关。
