妇产科围手术期脓毒症的临床分析
2019-05-05佟彤高红
佟彤,高红
脓毒症是感染性疾病的最严重表现之一,可引发全身炎症反应综合征、多器官脏器功能衰竭、弥散性血管内凝血(DIC)等危及生命的并发症,显著提高患者的病死率。脓毒症的病死率约为25%,如并发脓毒性休克,患者的病死率可高达80%[1]。妇产科手术相关脓毒症由于多源自革兰阴性(G-)杆菌感染,具有其独特的临床特点,患者病情凶险,常常死于脓毒性休克或多器官功能障碍,同时随着广谱抗生素的大量应用,G-杆菌的耐药现象也日趋严重,给临床抗感染治疗带来了巨大的挑战。本研究针对病例特点、炎症指标变化及病原学特点回顾性分析近8年来首都医科大学附属北京妇产医院妇产科合并脓毒症的病例,为临床诊治提供可靠的依据。
1 对象与方法
1.1 研究对象选择2011年1月—2017年12月首都医科大学附属北京妇产医院收治的妇科手术后及产后脓毒症患者14例。脓毒症的诊断依据2008年严重脓毒症及脓毒性休克国际管理指南定义:脓毒症为感染引起的全身炎症反应综合征,所有病例资料均有血培养病原微生物感染证据,且符合以下指标中的2项或2项以上:①体温>38℃或<36℃;②心率>90次/min;③呼吸>20次/min或二氧化碳分压[p(CO2)]<32 mmHg(1 mmHg=0.133 kPa);④白细胞计数>13×109/L或<4×109/L[2]。
1.2 病原学检查及实验室检查依据2008年严重脓毒症及脓毒性休克国际管理指南[2],在使用抗生素前体温超过38.5℃时,至少留取两个不同部位血培养需氧、厌氧菌各一瓶。14例患者在出现脓毒症症状后均随病情变化积极动态观察血常规、C反应蛋白(CRP)、降钙素原(PCT)及凝血五项结果。将14例患者根据血培养结果病原菌种类分组,分为G+组与G-组,比较实验室检查结果。
1.3 统计学方法采用SPSS 22.0软件进行统计学分析,定量资料以均数±标准差(±s)表示,组间比较采用两独立样本均数的t检验,P<0.05为差异有统计学意义。
2 结果
2.1 14例患者的一般情况患者平均年龄(39.14±12.71)岁,住院时间(12.07±5.88)d。14 例患者脓毒症发生时间,妇科肿瘤术后2例,妇科良性病变术后8例,产褥期4例。见表1。
2.2 病原学依据及分布14例患者的血培养中均培养出致病菌,其中G-杆菌10例(占71.4%),包括大肠埃希菌8例,洋葱伯克霍尔德氏菌1例,还有1例患者由于病情好转出院,未进一步进行药敏培养,不能明确病原菌具体类型;G+球菌3例(占21.4%),包括表皮葡萄球菌1例,链球菌1例,还有1例患者因未进一步进行药敏培养不能明确病原菌具体类型;真菌(克柔念珠菌)1例(占7.1%)。见表1。
2.3 实验室检查分析妇产科脓毒症患者的白细胞计数、CRP、PCT均较正常值显著升高,同时伴有凝血指标异常,见表1。G+球菌组与G-杆菌组白细胞计数、CRP、PCT水平比较,差异无统计学意义(P>0.05)。凝血指标中,G-杆菌组FIB低于G+球菌组(P=0.045),INR(P=0.043)及 D-D(P=0.039)高于 G+球菌组;而2组APTT、PT、TT比较,差异均无统计学意义(P>0.05)。见表 2。
2.4 抗菌药物的应用14例患者初始治疗多依据经验进行抗感染治疗,而后依据血培养药敏结果调整抗菌治疗方案。其中6例患者在术后采用头孢美唑预防性抗感染治疗,出现发热、寒战等感染中毒症状后依经验及病情升级抗生素治疗,其中2例改用头孢哌酮舒巴坦治疗,2例改为亚胺培南西司他汀治疗,2例改为美罗培南联合万古霉素治疗,6例患者升级抗生素治疗后均好转。4例患者在出现感染中毒症状后应用左氧氟沙星或莫西沙星抗感染治疗,其中3例症状缓解,1例根据血培养结果改为万古霉素抗感染治疗后好转。2例初始采用头孢曲松治疗,1例症状缓解,1例升级为亚胺培南抗感染治疗后好转。1例初始治疗采用依替米星联合奥硝唑治疗,感染症状持续,改为亚胺培南西司他汀治疗后症状缓解。1例初始治疗采用头孢米诺抗感染治疗,而后血培养及尿培养发现克柔念珠菌,转至综合医院感染科抗真菌治疗。
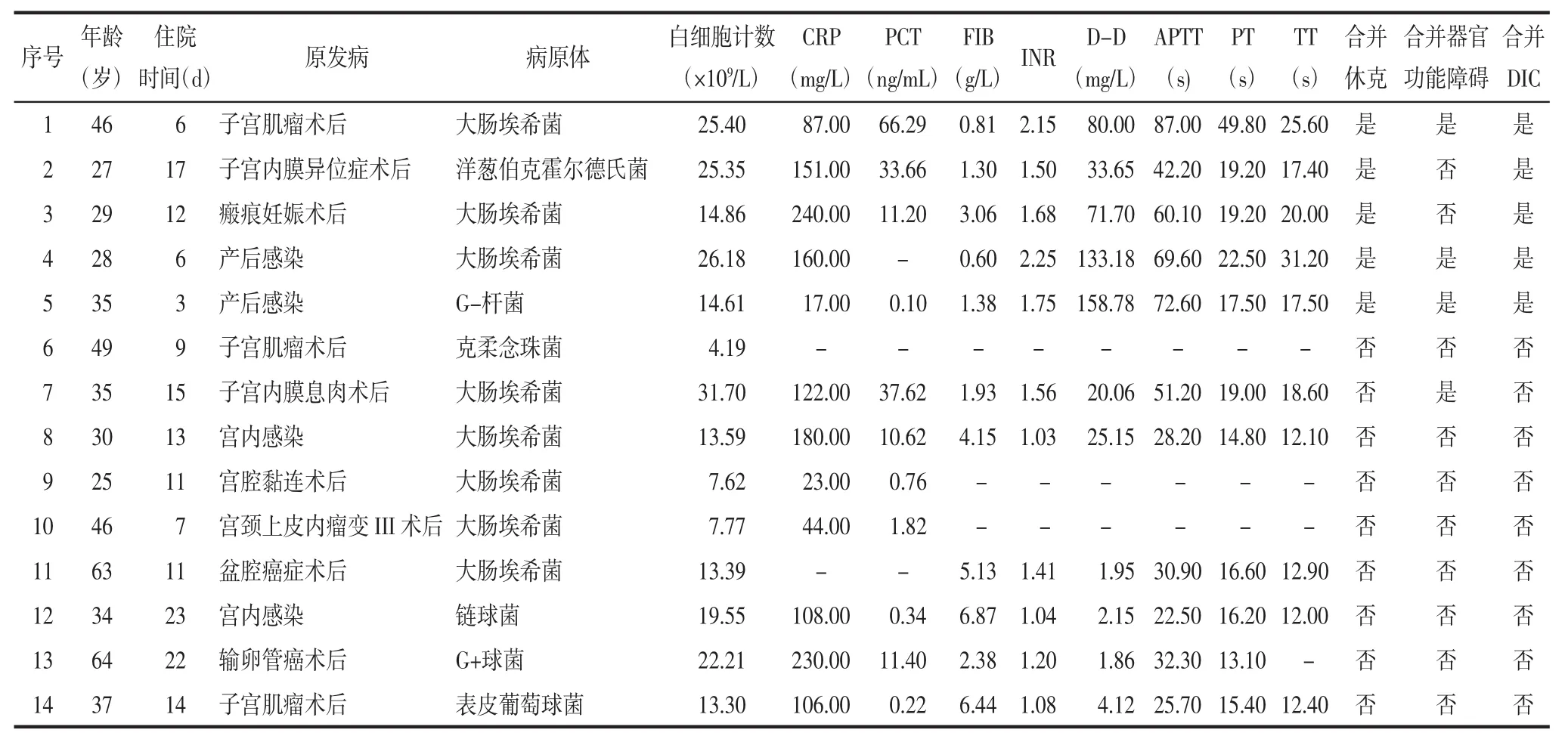
表1 14例患者的一般情况及实验室检查结果
表2 G-杆菌组与G+球菌组患者基本情况、病原体情况及实验室检查比较 (±s)
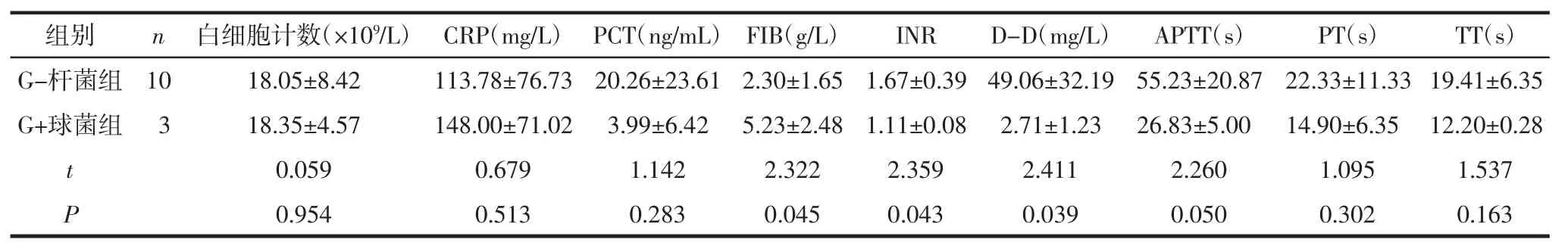
表2 G-杆菌组与G+球菌组患者基本情况、病原体情况及实验室检查比较 (±s)
组别 n 白细胞计数(×109/L) CRP(mg/L) PCT(ng/mL) FIB(g/L) INR D-D(mg/L) APTT(s) PT(s) TT(s)G-杆菌组 10 18.05±8.42 113.78±76.73 20.26±23.61 2.30±1.65 1.67±0.39 49.06±32.19 55.23±20.87 22.33±11.33 19.41±6.35 G+球菌组 3 18.35±4.57 148.00±71.02 3.99±6.42 5.23±2.48 1.11±0.08 2.71±1.23 26.83±5.00 14.90±6.35 12.20±0.28 t 0.059 0.679 1.142 2.322 2.359 2.411 2.260 1.095 1.537 P 0.954 0.513 0.283 0.045 0.043 0.039 0.050 0.302 0.163
2.5 病情与转归14例患者中合并脓毒性休克5例,合并肝功能受损4例。14例患者均伴随不同程度的凝血功能异常,其中严重凝血功能异常(有DIC倾向)5例,经过经验性抗感染或针对药敏结果给予抗感染治疗,12例病情好转后出院,2例转至综合医院ICU治疗缓解后出院。
3 讨论
2018年中国脓毒症/脓毒性休克急诊治疗指南[3]与2016年国际严重脓毒症及脓毒性休克管理指南[4]接轨将脓毒症定义为:感染或疑似感染的患者,当脓毒性相关序贯器官衰竭 [sequential(sepsis-related)organ failure assessment,SOFA]评分较基线升高≥2分,诊断为脓毒症[3]。该定义与以往指南中的严重脓毒症诊断相似,这可能是因为合并器官功能障碍的脓毒症死亡率明显增高,目的在于突出脓毒症对全身脏器的损害,与无器官功能损害的血流感染区分,强调脓毒症的严重性。本研究14例患者中合并脓毒性休克患者5例,占35.7%,均为G-杆菌感染,其中4例合并肝功能异常,5例休克患者均发生严重的凝血指标异常,提示G-杆菌脓毒症易合并感染性休克,凝血指标的改变对感染程度及预后情况有很好的提示作用。
3.1 妇产科围手术期合并脓毒症的特点本研究中主要病原菌为G-杆菌,感染病例10例,占71.4%。所有病例均伴随着白细胞、CRP及PCT的显著升高,但G-杆菌组与G+球菌组间相似。妇产科围手术期感染多以G-杆菌为主,故妇产科围手术期脓毒症病原体也以G-杆菌为主,G-杆菌感染一般较G+球菌感染病情更加急重,炎症反应也更加强烈[5],且更易合并脓毒性休克,但CRP和PCT水平在G-杆菌与G+球菌中是否存在差异目前仍有争议。Abe等[6]对251例脓毒症患者研究中发现,G-杆菌组较G+球菌组的CRP及IL-6水平显著升高。王绍鸣等[7]对108例脓毒症患者进行研究发现,G-杆菌感染者血清PCT、CRP及内毒素水平高于G+球菌感染者。而吴志恒等[5]的研究仅发现G-杆菌感染者较G+球菌感染者的炎症反应更加严重,而PCT及CRP水平差异无统计学意义。最近的临床研究多支持G-杆菌脓毒症患者的PCT及CRP等炎症指标水平显著高于G+球菌脓毒症患者,尤其是PCT水平[8-9]。同时妇产科围手术期合并脓毒症的患者较其他重症感染导致脓毒症的患者年轻,且多未合并基础疾病,抵抗力及免疫反应更加强烈而迅速,炎症反应及表现也更加强烈。
G-杆菌组脓毒症的凝血系统激活较G+球菌组更加严重,本研究中5例存在DIC倾向的患者均出自G-杆菌组,且2组凝血指标中FIB(P=0.045)、INR(P=0.043)及D-D(P=0.039)水平差异存在统计学意义。机体对病原微生物入侵的反应不仅包括炎症细胞及炎症介质的作用,还包括同时发生的凝血系统激活,感染从多个方面影响机体凝血功能造成凝血功能紊乱,如损伤内皮细胞,激活外源性凝血途径,抑制生理性抗凝系统和纤溶系统活性,凝血过程中所生成的多种凝血因子可以反过来促进炎症反应的发生,它们相互促进、相互影响,共同形成了脓毒症的病理生理过程[10]。严重的凝血系统激活会导致凝血瀑布的激活及纤溶系统的亢进,早期表现为广泛的微血栓形成,进一步发生凝血因子的耗竭,导致严重的DIC,病死率极高。降低病死率的关键在于早期预测到凝血异常的存在,及早预防或纠正DIC。肝素及低分子肝素不仅可以改善凝血功能,还可以抑制炎症因子及氧自由基的释放[11],修复血管内皮功能[12]。2018年何丹等[13]的Meta分析指出低分子肝素可降低脓毒症患者28 d病死率,改善预后,故建议针对妇科围手术期脓毒症患者早期应用低分子肝素抗凝,以预防DIC的进一步发展,降低脓毒症的病死率。
3.2 感染病原体情况本研究中G-杆菌感染者以大肠埃希菌为主,G+球菌感染者以金黄色葡萄球菌为主,真菌感染仅1例,为克柔念珠菌。随着医学的不断发展,脓毒症的微生物谱也在不断变迁。妇产科围手术期感染致病菌多为G-杆菌,院内G-杆菌感染最常见的致病菌为肠杆菌科细菌,其中铜绿假单胞菌、鲍曼不动杆菌、产超广谱β-内酰胺酶(ESBLs)的大肠埃希菌等在各国医院内感染中呈升高态势[14]。大肠埃希菌是人类肠道常驻菌之一,一般不致病,但在人体正常屏障受损、抵抗力下降等情况下,可引起脓毒症,大肠埃希菌最主要的耐药机制是产ESBLs。我国Mohnarin网监测显示,2015—2016年大肠埃希菌中ESBLs检出率为59.4%,虽较前一年检出率有所下降,但较10年前ESBLs检出率升高了31.6%[15-16]。院内感染另一常见的G-杆菌为非发酵菌,包括铜绿假单胞菌及鲍曼不动杆菌,它们在自然界中广泛分布,对于全身抵抗力下降或有局部损伤的患者,如进行化学治疗的肿瘤者,可导致脓毒症,病死率多在50%以上[17]。
3.3 抗菌治疗对于脓毒症的抗感染治疗,指南推荐初始经验性抗感染治疗尽可能采取可能覆盖所有致病菌[细菌和(或)真菌],且在疑似感染源组织内能达到有效浓度的单药或多药治疗;一旦有病原学依据,应考虑降阶梯治疗,选择最恰当的单一治疗[3]。本研究的14例脓毒症患者中,应用三代头孢以上广谱抗生素治疗8例,应用万古霉素抗G+球菌治疗3例,初始治疗便采用左氧氟沙星单一用药治疗且疗效满意的患者3例,所有患者经过治疗均达到临床缓解。可见在病原学明确的病例,根据临床特点及感染部位经验性选择单一抗生素抗感染治疗也可达到满意的疗效,且单一用药可以降低耐药性、二重感染的发生,是感染性疾病的优选方案,但脓毒症病情进展迅速,如初始症状严重或病情进展极快,又无病原学依据,仍建议初始选择广谱抗生素治疗,积极控制感染。对于感染症状相对减轻可考虑依据临床经验选择单一抗感染药物治疗,并积极留取药敏培养,为治疗提供病原学依据,同时密切关注病情进展及化验指标变化,及时调整抗感染方案。
3.4 脓毒血症的防治由于近年来引起脓毒症的病原菌对常用抗感染药物的耐药性增加,使脓毒症的治疗面临严峻挑战。合理预防与及时治疗是降低脓毒症发生率与病死率的关键。术前综合评估患者病情及合并症情况;术中严格遵守无菌操作,熟练的手术操作减少副损伤;术后做好床边隔离,减少或防止细菌的入侵,尤其是铜绿假单胞菌和耐药性金黄色葡萄球菌的交叉感染;深静脉置管时,严格无菌操作,可以预防脓毒症的发生。同时注意严密监测患者病情变化,及早发现脓毒症的早期症状,尽早进行复苏、支持治疗,应用尽可覆盖可疑致病菌的广谱抗生素[18],并对合并凝血功能障碍的患者应用低分子肝素可以显著降低脓毒症的不良预后及死亡风险。
综上所述,妇产科围手术期脓毒症的病原体多为G-杆菌,G-杆菌所致的脓毒症炎症反应强烈,表现为白细胞、CRP及PCT的升高;同时伴有显著的凝血系统激活,表现为FIB消耗、D-D升高及INR延长。此类脓毒症发展迅速,易发生脓毒性休克,病死率高,围手术期注意观察患者病情变化及实验室检查异常,有助于早期发现及诊断脓毒症。尽早的抗感染治疗是治疗的关键,尤其可以根据妇产科围手术期脓毒症的特点经验性选择针对G-杆菌的抗生素治疗,减少耐药性及二重感染的发生。此外早期应用低分子肝素预防DIC对改善预后至关重要。
