腹主动脉球囊阻断在凶险性前置胎盘患者的治疗效果观察
2019-05-05张建好
王 瑛,于 娟,张建好
(1.郑州市第一人民医院妇产科,郑州 450000;2.郑州大学第一附属医院介入科,郑州 450000)
在瘢痕子宫孕产妇中,凶险性前置胎盘的发生率可明显增加[1]。现阶段临床上介入联合剖宫产术,术中仍然容易发生难以控制的出血,导致失血性休克、弥散性血管内凝血的发生,不良妊娠结局的发生率较高[2-3]。腹主动脉球囊阻断,能够在短暂性的阻断腹主动脉血流的过程中,为剖宫产手术过程中的胎盘处理操作、剥离面出血的缝扎等提供保障,降低手术总体出血量,改善妊娠结局[4-5]。部分研究者报道了髂内动脉球囊阻断在辅助治疗凶险性前置胎盘过程中的作用,认为髂内动脉球囊阻断能够降低子宫切除的风险,降低孕产妇死亡率和新生儿窒息的风险[2],但对于腹主动脉球囊阻断的临床效果分析不足。为了指导临床上凶险性前置胎盘的手术治疗,本研究选取2015年1月-2018年2月在我院治疗的80例凶险性前置胎盘产妇,探讨腹主动脉球囊阻断联合剖宫产手术治疗凶险性前置胎盘的临床效果。
1 资料与方法
1.1 一般资料 选取2015年1月-2018年2月在我院治疗的80例凶险性前置胎盘产妇,纳入标准:(1)符合中华医学会妇产科学分会制定的标准[5];(2)且均经手术确诊;(3)均为单胎妊娠;(4)产妇及家属知情同意。排除标准:(1)合并有凝血功能障碍、肝肾功能障碍、失血性休克等合并症;(2)有恶性肿瘤、大动脉炎、结核、血液系统疾病等。根据患者最终选取的治疗方案分为观察组(n=46)和对照组(n=34),两组患者一般资料比较差异无统计学意义(P>0.05),见表 1。

表1 两组一般资料比较
1.2 治疗方法 对照组患者采用剖宫产术B-lynch缝合,术中胎儿娩出后,采用B-lynch缝合,采用1-0的可吸收缝合线自子宫下段切口处的右侧2 cm起进针,从子宫肌层及浆膜层上方2 cm处穿出,缝合线绕过子宫前壁及宫体部,绕过宫体左侧切口外缘中外1/3处进针,穿过肌层及浆膜层,于对侧切口下缘2 cm处出针,缝合的过程中助手在放置缝线滑脱的同时,在子宫下段切口左右各进行一次“8”字缝合。术后给予常规抗生素预防感染、补液等治疗;观察组患者在剖宫产术前1 h左右在介入科做动脉介入手术,患者取仰卧位,经过股动脉采用12F的动脉导管壁,植入COOK 30~40 mm的主动脉球囊,球囊放置在第3腰椎以上水平,对比剂充盈球囊后,观察到两侧的股动脉博动消失为界,抽空球囊后采用肝素钠冲洗。剖宫产术后胎儿娩出后立即给予充盈球囊,阻断腹主动脉血流量,剥离胎盘组织后,观察出血面出血情况,缝扎止血后给予腹主动脉恢复血流,球囊的阻断时间不超过40 min。对于手术过程中发现胎盘植入子宫下段范围较大,或发生难以控制的剖宫产术中出血,可以在腹主动脉球囊阻断的情况下进行子宫动脉结扎术。术后给予穿刺点按压制动,24 h后协助活动一侧下肢,避免血栓的形成。采用负压吸引装置评估手术过程中的出血量。
1.3 检测方法 血栓弹力图检测:在术后24~48 h内取1 mL血液标本与TEG试剂混匀,并加入20 μL氯化钙混合,预热机器至37℃正常状态后开始检测。检测仪器为血栓弹性描记仪(美国Hemoscope公司,型号 5000)。
1.4 统计学处理 采用SPSS19.0进行统计分析,计量资料采用±s表示,两组比较使用t检验,计数资料比较使用χ2检验,P<0.05表示差异有统计学意义。
2 结果
2.1 两组手术情况比较 观察组手术时间、术中出血量和术中输血量明显少于对照组,差异比较有统计学意义(P<0.05),见表 2。

表2 两组手术情况比较
2.2 两组子宫切除率、术后感染比较 观察组子宫切除率明显低于对照组(P<0.05);观察组和对照组产褥感染率比较差异无统计学意义(P>0.05),见表3。
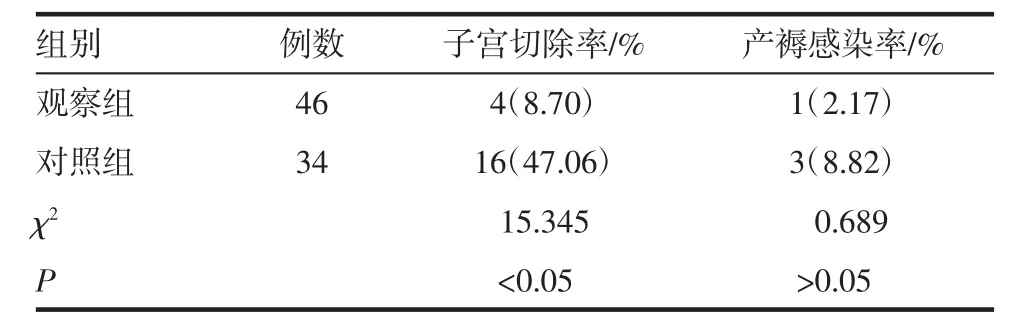
表3 两组子宫切除率、术后感染比较
2.3 两组新生儿情况比较 观察组和对照组Apgar 1 min评分、5 min评分和出生体质量差异比较无统计学意义(P<0.05),见表 4。

表4 两组新生儿情况比较
2.4 观察组和对照组TEG指标比较 观察组术后凝血反应时间和血凝块形成速率分别为(6.21±0.81)min和(2.00±0.51)min,明显低于对照组(P<0.05),而MA 为(61.14±6.06)mm,明显高于对照组(P<0.05),见表5。
2.5 两组并发症情况 两组术后无周围脏器组织损伤、肾功能损害以及周围神经损害等并发症发生。

表5 观察组和对照组凝TEG指标比较
3 讨论
多次孕产史或者前次剖宫产病史,能够导致子宫下段肌层张力的改变,再次妊娠过程中胎盘下缘达到或超过宫颈内口,导致绒毛膜滋养细胞浸润子宫下段原剖宫产切口部位,增加了剖宫产手术过程中的出血风险。特别是在具有宫腔操作病史或黄体酮保胎治疗的患者中,凶险性前置胎盘剖宫产手术过程中子宫下段的胎盘植入风险更高[6]。一项包括98例凶险性前置胎盘的病情分析可见,常规剖宫产手术术中发生产后出血的风险可超过35%以上,术中合并有弥散性血管内凝血或胎盘植入的风险也超过8%以上[7]。因此,临床上寻找可靠而有效的止血方式,对于改善凶险性前置胎盘母婴结局具有重要的意义。
在剖宫产手术过程中通过子宫动脉结扎术,能够减少剖宫产术中出血,特别是对于子宫下段收缩较差的患者,子宫动脉结扎的效果较为明显。但子宫动脉结扎过程中,子宫下段的结扎影响胎盘剥离面的缝合,同时部分患者结扎后的隐匿渗血仍然较为明显;髂内动脉球囊阻塞能够通过阻断子宫动脉血管的血流灌注,进而减少手术操作过程中的汹涌出血量,但妊娠中晚期多数患者的髂内动脉血管分支也参与到了子宫血流的供应过程中,单独阻断髂内动脉的效果较为局限;腹主动脉球囊阻断能够较彻底地阻断盆腔或子宫动脉的血流供应,其持续性阻断时间能够维持在30~40 min,为胎盘剥离和子宫下段出血点的缝合止血等操作提供了基础[8-9]。同时腹主动脉球囊阻断,能够为麻醉治疗师术中控制血压、维持外周循环血量的平稳提供契机[10]。
对于凶险性前置胎盘采用不同的剖宫产手术方式,可以发现术前采用腹主动脉球囊阻断治疗的患者,其手术时间明显缩短,手术过程中的出血量或输血量均明显减少,提示腹主动脉球囊阻断能够为剖宫产手术提供有效的条件,并能够改善胎盘创面出血情况。通过汇集不同的腹主动脉球囊阻断的相关研究,笔者认为这主要考虑与腹主动脉球囊阻断后下列几个方面的影响有关[11-13]:(1)腹主动脉球囊阻断治疗后,能够减少子宫下段的剥离面出血,为剖宫产手术者观察清理剥离面的残留提高效率,特别是对于怀疑有胎盘植入的患者,腹主动脉球囊阻断后,能够为植入部分的胎盘切除提供空间和时间;(2)腹主动脉球囊阻断后,能够降低子宫动脉的血流灌注量,降低出血速度,减少输血的比例。阳笑等[14]认为,采用腹主动脉球囊阻断治疗后,剖宫产术中总体出血量可平均减少400~800 mL,特别是对于术前磁共振检测怀疑有胎盘植入的患者,腹主动脉球囊阻断的临床效果更为明显。本研究中虽然并未发现观察组患者治疗后的感染发生率的改善情况,但观察组患者的子宫切除率明显下降,子宫切除率是评估凶险性前置胎盘孕产妇临床结局的重要指标,子宫切除率的下降进一步提示腹主动脉球囊阻断的辅助治疗效果,这主要由于腹主动脉球囊阻断能够减少难以控制的术中出血情况的发生,提高术中常规止血操作的效果,进而降低了子宫切除率[15]。但部分研究者还认为,腹主动脉球囊阻断能够降低患者的术后感染率,认为其术后产褥期感染的风险可平均下降3%以上[13],本次研究并未发现相关结论,考虑可能与样本量的限制和产后随访时间的不同有关。观察组新生儿Apgar 1 min评分和5 min评分与对照组无明显的差异,提示不同的手术方式并不会影响到新生儿结局。血栓弹力图K能够反映纤维蛋白原的功能和水平;MA能够反应血小板的活化程度及血小板的功能;R值能够反映凝血酶反应时间,评估凝血过程的启动时间,治疗后的观察组患者的R、K值均明显下降,而MA明显上升,提示患者体内凝血功能的改善,同时血小板功能得到了稳定,避免了术后弥散性血管内凝血的发生,这主要考虑与腹主动脉球囊阻断治疗能够降低手术过程中出血量,避免凝血因子的丢失和消耗有关。
本研究的创新性在于探讨腹主动脉球囊阻断治疗后血栓弹力图的改变情况。综上所述,腹主动脉球囊阻断能够有效地辅助治疗凶险性前置胎盘,其手术时间短、出血少,能够显著降低子宫切除率,并降低新生儿窒息风险,稳定患者的凝血功能。
