高血压合并糖尿病患者糖化血红蛋白水平与血压变异性的相关性研究
2019-04-25余意君徐艳玲吴慧君周志云
顾 力,余意君,徐艳玲,吴慧君,郑 伟,周志云,顾 晔
(武汉市第四医院/华中科技大学同济医学院附属普爱医院心电生理科 430033)
动态血压监测能反映24 h动态血压水平,血压变异性(blood pressure variability,BPV)表示一定时间内患者血压波动的程度,反映心血管自主神经对血流动力学的影响,被认为能够独立于平均血压的心血管疾病预测因子[1-3]。原发性高血压常伴随以交感神经激活为主的自主神经功能损伤[4],高血压合并糖尿病患者由于糖代谢异常,进一步加重自主神经功能损伤[5],导致BPV增加。目前对高血压合并糖尿病患者血糖水平与BPV的关系研究很少。糖化血红蛋白(HbA1c)反映近3个月血糖控制水平[6],本研究通过分析高血压合并糖尿病患者不同HbA1c水平组的BPV变化,观察HbA1c水平与BPV的相关性,现报道如下。
1 资料与方法
1.1一般资料 回顾性分析2015 年 5 月至2017 年 10月在本院住院的原发性高血压病合并糖尿病患者95例,根据患者入院时HbA1c水平分为HbA1c水平正常组(HbA1c<7%,n=43)和HbA1c水平增高组(HbA1c≥7%,n=52)。原发性高血压诊断标准按照《中国高血压诊治指南2010》[7],即持续或 3 次以上不同日动脉收缩压大于或等于140 mm Hg和(或)舒张压大于或等于90 mm Hg,并排除继发性高血压病。2型糖尿病诊断依据《中国2型糖尿病防治指南(2013年版)》[8],即有典型的糖尿病症状伴有随机血糖大于或等于11.1 mmol/L,或有空腹血糖(FBG)≥7.0 mmol/L,或在口服葡萄糖糖耐量试验(OGTT)中2 h血糖监测大于或等于11.1 mmol/L(无症状者改日重复检测),严重的肝、肾功能不全,以及严重贫血、甲状腺功能亢进和恶性肿瘤患者被排除。本研究通过本院伦理委员会审批,所有患者均知情同意。
1.2方法
1.2.124 h动态血压检测 所有监测患者均使用24 h动态血压监护仪(日本爱安德株式会社,型号:TM-2430)监测24 h动态血压,将袖带缚于左上臂,间断自动充气。监测期内患者正常起居,连续记录24 h,每次血压测量时要求患者停止活动,或站或坐下并把佩戴袖带的手自然下垂于身体侧面,其余时间患者活动不受限。8:00-21:59设置为日间间隔30 min测量1次,22:00至次日7:59设置为夜间间隔60 min测量1次,全天有效测量次数占总测量次数大于80%作为有效数据。
1.2.224 h平均血压及BPV分析 根据 24 h 动态血压测得的血压值计算平均血压和BPV 指标: 24 h平均收缩压(24 h SBP)、24 h平均舒张压(24 h DBP)、24 h平均脉压差(24 h PP)、白天平均收缩压 (dSBP)、白天平均舒张压(dDBP)、白天平均脉压差(dPP)、夜间平均收缩压(nSBP)、夜间平均舒张压(nDBP)、夜间平均脉压差(nPP)。BPV分析包括24 h收缩压变异系数(24 h SBPCV)、24 h舒张压变异系数(24 h DBPCV)、白天收缩压变异系数(dSBPCV)、白天舒张压变异系数(dDBPCV)、夜间收缩压变异系数(nSBPCV)和夜间舒张压变异系数(nDBPCV)、夜间收缩压和舒张压下降百分率。
1.2.3生化指标测定 用美国雅培ARCHITECTC8000生化分析仪,以分光光度法测定血尿酸(UA)、肌酐(Cr)、胆固醇(CHOL)、三酰甘油(TG)、低密度脂蛋白(LDL)、高密度脂蛋白(HDL)。用美国Bio-Rad血红蛋白测试系统,应用离子交换高压液相法(HPLC)测定HbA1c。
1.2.4心脏彩超检查 均采用Philips Sonos 5500型彩色多普勒超声诊断仪,由具有工作经验的超声专科医师在对本研究不知情的状况下完成,超声采集数据并测定左室舒张末内径(LVEDd)和左室射血分数(EF)。
2 结 果
2.1两组一般临床资料比较 两组性别、年龄、吸烟史、冠心病史、肾功能、血脂、EF及降压和降糖药物应用比较,差异均无统计学意义(P>0.05)。HbA1c水平增高组HbA1c水平高于HbA1c水平正常组(P<0.05),见表1。
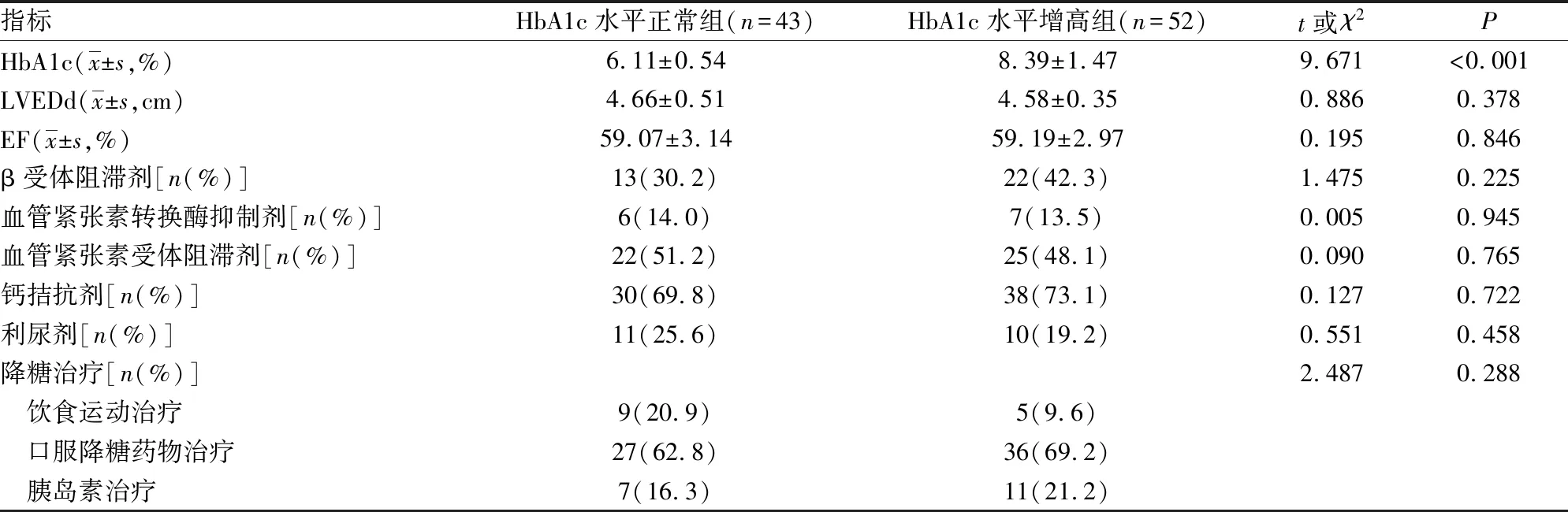
2.2两组平均血压和BPV分析 两组各时间段的动态血压分析显示,两组各时间段平均收缩压、舒张压和脉压差比较,差异均无统计学意义(P>0.05);HbA1c水平增高组24 h SBPCV、24 h DBPCV、dSBPCV 和 dDBPCV 均高于HbA1c水平正常组(P<0.05);两组nSBPCV 和 nDBPCV、夜间收缩压和舒张压下降百分率比较,差异均无统计学意义(P>0.05),见表2。以HbA1c水平为因变量,对高血压病合并糖尿病患者HbA1c水平正常组和HbA1c水平增高组各时间段的收缩压和舒张压BPV,在校正性别、年龄和β受体阻滞剂的影响后,进行多因素Logistic 回归分析显示,24 h SBPCV、24 h DBPCV、dSBPCV 和 dDBPCV升高是高血压病合并糖尿病患者HbA1c水平增高的危险因素,见表3。
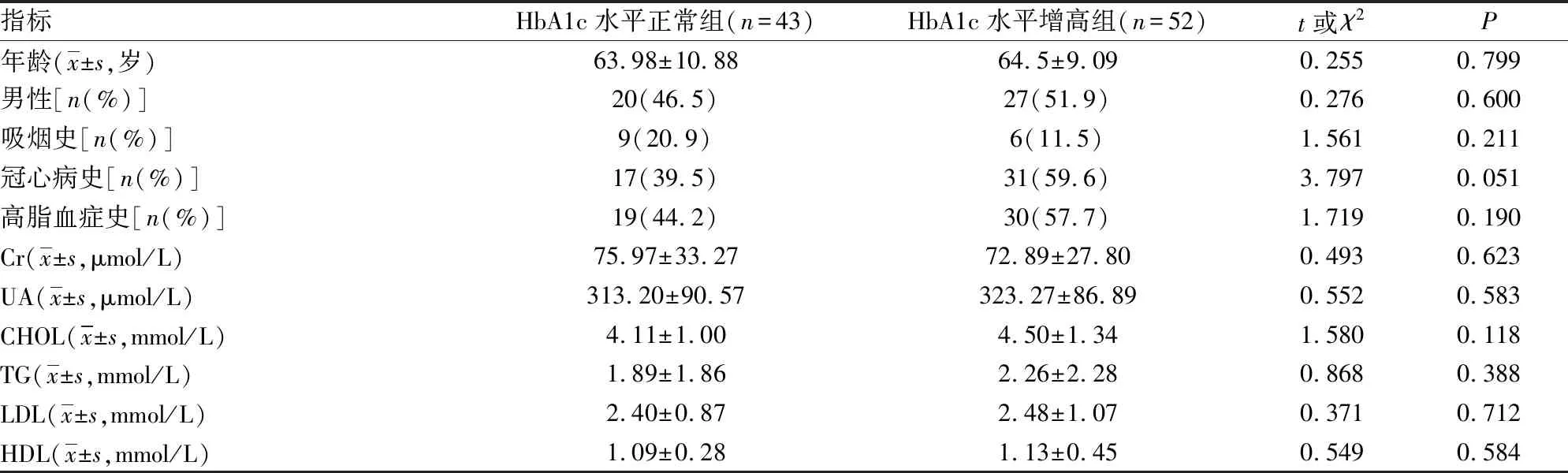
表1 两组一般临床资料比较
续表1 两组一般临床资料比较

表2 两组平均血压和BPV比较
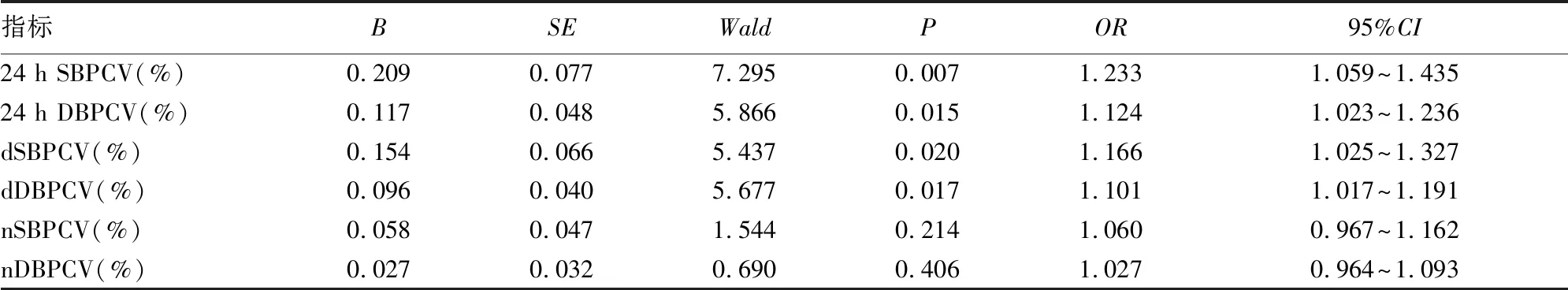
表3 高血压病合并糖尿病患者HbA1c水平增高的危险因素Logistic回归分析
2.3HbA1c水平与BPV各指标之间的相关性 HbA1c水平与BPV各指标之间的Pearson相关分析显示,HbA1c水平与24 h SBPCV、24 h DBPCV、dSBPCV和dDBPCV呈正相关(P<0.05),见表4。
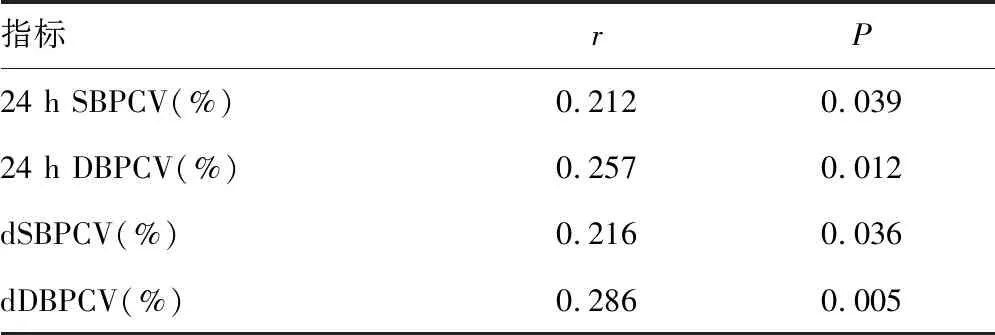
表4 HbA1c水平与BPV各指标之间的相关性
3 讨 论
既往研究表明,高血压病患者心血管事件的发生不仅与血压控制水平相关,而且与BPV密切相关[9]。BPV增加可导致高血压病患者靶器官受损,BPV变化在高血压病的治疗中越来越受到重视[2]。随着人们生活水平的提高,高血压病合并糖尿病患者日益增加,患者由于动脉粥样硬化和糖代谢异常,使自主神经功能受损更严重。既往研究发现,糖尿病患者中,BPV增加与发生心脑血管不良事件密切相关[10-11]。高血压病合并糖尿病患者由于糖代谢紊乱,导致神经营养障碍,进一步加重自主神经功能损伤。相关研究还显示,血糖水平增高会引起血管内皮细胞平衡失调和缺血、缺氧损伤,导致血管内皮结构和功能异常,发生交感神经过度兴奋,加重高血压病患者自主神经功能损伤,使高血压合并糖尿病患者血压波动性增加,出现BPV增加[12-14]。DCCT研究表明,血糖控制是减少糖尿病微血管和大血管相关并发症的基石,HbA1c≥7.0%使糖尿病微血管和大血管相关并发症风险增加[15]。本研究进一步发现,高血压病合并糖尿病HbA1c水平增高组24 h SBPCV、24 h DBPCV、dSBPCV和dDBPCV均高于HbA1c水平正常组,提示高血压病合并糖尿病患者血糖水平未控制时,自主神经功能受损更严重,表现为全天和白天BPV增加更明显,考虑可能是由于高血压病患者白天以交感神经活动为主,在活动和应激状态下收缩压和舒张压失去正常的调节功能所致。高血压合并糖尿病患者不仅要关注血压水平,对于同时伴随BPV水平增高的患者,其自主神经功能受损更加严重,心血管事件风险增加。本研究还显示,HbA1c水平与24 h SBPCV、24 h DBPCV、dSBPCV 和 dDBPCV 呈正相关,因此对于高血压病合并糖尿病伴BPV水平增高患者,规范有效地降糖治疗显得尤为重要。
既往研究发现,应用β受体阻滞剂治疗对患者BPV存在影响[16]。在本研究中,高血压病合并糖尿病HbA1c水平增高组和HbA1c水平正常组中,使用β受体阻滞剂比例无明显差异;两组在校正性别、年龄和β受体阻滞剂的影响后,进行多因素Logistic 回归分析显示,24 h SBPCV、24 h DBPCV、dSBPCV 和 dDBPCV仍然为高血压病合并糖尿病患者HbA1c水平增高的影响因素。本研究结果显示,在本研究人群中,高血压病合并糖尿病患者24 h和白天的收缩压与舒张压变异系数的差异不受β受体阻滞剂影响,是HbA1c水平增高的危险因素。
动态血压监测为无创性检查,操作简单,不仅能够检测高血压合并糖尿病患者血压控制水平,BPV还有助于评估患者的自主神经功能状态。在高血压合并糖尿病患者治疗过程中,积极监测血压和HbA1c水平,同时关注BPV,明确患者的自主神经功能状态,具有重要的临床意义。本研究也存在一定的局限性,本研究为回顾性研究,病例数较少,今后需进行多中心前瞻性研究,进一步明确高血压合并糖尿病患者血压与HbA1c水平,以及BPV与心血管事件之间的关系。
