减肥手术后腹部脂肪及骨密度的变化定量CT研究*
2019-04-25张晨鑫高宏凯程晓光
张晨鑫,徐 黎,王 玲,高宏凯,韩 辉,程晓光△
(1.北京积水潭医院放射科,北京 100035;2.解放军总医院第三医学中心普外科,北京 100039)
随着社会经济的发展及人民生活方式的提高,肥胖症的发病率日益升高,世界卫生组织已经将肥胖列为威胁健康的第五大危险因素[1]。肥胖症患者除了肥胖本身所带来的严重心理和社会问题外,肥胖与冠心病、高血压病、阻塞性睡眠呼吸暂停综合征、2型糖尿病及一些皮肤软组织疾病和骨关节炎等关系密切[2]。减肥手术是治疗严重性、继发性、难治性肥胖最有效的方法,近年来得到了越来越广泛的应用。相关研究显示,接受减肥手术的患者在减轻体质量的同时,由肥胖引起的其他疾病如糖尿病、高血压、高脂血症、脂肪肝等也相应得到改善[3]。但减肥手术后腹部脂肪分布及骨密度的改变国内鲜有报道,本研究利用定量CT测量腹部脂肪分布及骨密度,观察减肥手术后早期腹部脂肪分布及骨密度变化情况及其对代谢的影响。
1 资料与方法
1.1一般资料 2015年5月至2016年1月于武警总医院普外科接受减肥手术的患者6例,男3例,女3例,年龄18~39岁。根据临床需求于术前在北京积水潭医院行定量CT(QCT)检查,所有检查者均知情同意且填写基本信息调查表,并于术后6个月随访复查。
1.2方法
1.2.1临床资料 所有研究对象在术前的QCT检查前均填写基本信息标准化问卷,采集信息包括姓名、性别、年龄、现病史、既往史和家族史等。
1.2.2术前观察指标 (1)人体基本测量参数:身高、体质量、体质量指数(BMI)、腰围、臀围。(2)实验室血生化指标:空腹血糖(FPG)、三酰甘油(TG)、总胆固醇(TC)、低密度脂蛋白胆固醇(LDL-C)、高密度脂蛋白胆固醇(HDL-C)。血液标本均取于术前清晨空腹。(3)QCT腹部脂肪分布及骨密度的测量:采用Toshiba Aquilion 80排CT扫描机(日本Toshiba公司)加垫美国Mindways公司(Mindways Software公司,Austin,TX,USA)的5样品固体体模进行螺旋扫描。受检者仰卧于检查床,双手抱头,扫描范围为第12胸椎(T12)至骶骨第1节段(S1)水平。扫描技术参数为120 kV,125 mAs,视野(FOV)500 mm×500 mm,床高120 cm,螺距0.8 mm,矩阵512×512。将获得的扫描数据传输至QCT测量分析软件(QCT PRO)工作站。按测量操作规范测量T12~S1各椎间隙层面脂肪面积。以腹壁肌肉外层为界区分腹内脂肪与皮下脂肪组织,自动计算腹部总脂肪面积(TFA)及腹内脂肪面积(VFA),皮下脂肪面积(SFA)=TFA-VFA。各层面脂肪面积乘以层间距后相加为相应的总脂肪体积,即总脂肪体积(TTFV)、总腹内脂肪体积(TVFV)、总皮下脂肪体积(TSFV)。同时,使用QCT分析软件测量第1腰椎(L1)~第3腰椎(L3)骨密度并得到平均值。
1.2.3手术方式 (1)2例行腹腔镜胃转流术:将胃切成两部分,即近端的小囊胃和远端的残端胃,然后游离并切断空肠,远端空肠与近端胃吻合,旷置全部的十二指肠及约40 cm的近端空肠。(2)4例行腹腔镜袖状胃切除术:该手术沿胃小弯走行方向保留4~8 cm幽门以上胃窦,切除胃的大部,减少胃的容积。
1.2.4术后随访 术后6个月要求患者返院再次复查人体基本测量指标、实验室血生化检查、腹部QCT。
2 结 果
2.1手术前后各观察指标比较 减肥手术前后基本人体测量指标、实验室血生化项目、腹部脂肪体积和腰椎骨密度的比较,见表1、图1。
表1 手术前后各观察指标比较
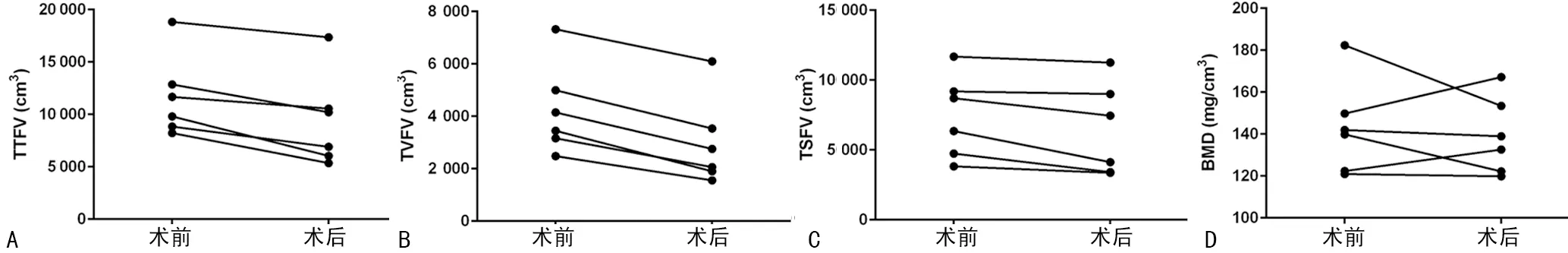
A:TTFV;B:TVFV;C:TSFV;D:骨密度
图1 手术前后各观察指标变化
2.2手术前后腹部脂肪各层面面积变化 减肥手术后各个层面TFA、VFA、SFA相对减少量见图2。VFA相对减少量最多,由上至下逐渐增多,尤其以L5/S1层面最多;而TFA、SFA各层面减少量曲线较平稳。
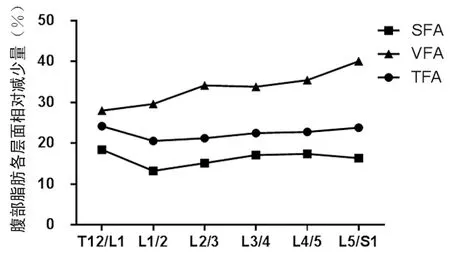
图2 减肥手术后各个层面的腹部脂肪相对减少量
3 讨 论
由于肥胖与糖尿病、高血压、心血管疾病等代谢性疾病密切相关,是代谢综合征发生、发展的重要独立因素。目前,腹部脂肪的研究越来越引起大家的重视。腹部脂肪分为皮下脂肪和内脏脂肪,二者之间既有内在联系,形态和功能又不尽相同。有研究表明,腹内脂肪细胞的代谢比皮下脂肪细胞活跃,可分泌多种脂肪细胞因子,这些细胞因子的分泌变化,不仅涉及以脂肪形式进行的能量储存及释放,还涉及胰岛素敏感性的改变、低度炎性反应及凝血和纤溶异常等[4]。因此,腹内脂肪分布情况对于肥胖及相关性疾病的研究有重要意义,是评价肥胖的重要指标。
减肥手术引起的摄食减少、肠道神经内分泌的变化可有效地治疗重度肥胖、预防和减少肥胖并发症的发生、发展。而患者在体质量降低的同时,腹部脂肪也会不同程度的减少。减肥手术后腹部脂肪减少的疗效确切,但既往研究因为观察对象人群的多样性和成像技术的不同,并没有得出准确一致的腹部脂肪分布改变的结果[5-8],且未对腹部不同层面脂肪分布变化的差异进行研究。
本研究发现,在减肥手术6个月后,所有患者的腹内脂肪、皮下脂肪均有明显降低,并且以腹内脂肪减少为主,其腹内与皮下脂肪比也相应减低。在各层面脂肪面积减少方面,仍以腹内脂肪减少为主,且下腹部较上腹腹内脂肪减少量多。研究对象手术前后实验室检查仅TG比较,差异有统计学意义(P<0.05),而FPG、TC、HDL-C、LDL-C等其他代谢参数变化不大,提示减肥手术后短期体内血糖、脂肪代谢等变化并不明显。
目前国内外仍将体质量超重部分减少的百分比作为减肥手术治疗效果判断的标准[9],事实上,由肥胖引发的各种并发症如2型糖尿病、高血压、高血脂等对患者生存质量甚至存活期的影响要远远超过肥胖本身。因此,应该把与这些并发症关系更加密切的腹部脂肪尤其是腹内脂肪含量的改变作为疗效判断的指标。结合本研究,QCT评价腹部脂肪分布的改变在判断疗效、指导临床进一步治疗、研究减肥手术相关机制上具有一定的意义。
减肥手术后腹部脂肪减少量不同层面差异较小,且已有研究认为腹部单层面脂肪面积与腹部脂肪体积之间具有高度相关性[10],因此,考虑到CT的放射性,在今后的临床应用中可以仅扫描腹部单层面来评估腹部脂肪分布的改变情况。
以往大部分国外研究结果表明,减肥手术会造成骨质疏松,骨量减少[11],但也有些研究发现术后骨密度不减少甚至增加[12]。然而,以往的研究多使用的是双能X线吸收法(DXA),一些理论模型和实验研究证明DXA的骨密度测量比QCT更易受到软组织和体质成分的影响[13]。减肥患者的骨外脂肪变化较大,可引起DXA的测量结果出现错误[14]。而QCT则提供了较DXA更为准确的真实骨密度的评估[15]。本研究发现减肥手术前与手术后6个月骨密度比较,差异无统计学意义(P>0.05),与其他研究存在一定的差异,分析原因可能是由于样本量较小,且研究对象年龄多处于骨量增加的青春发育期,术后随访时间较短等因素。
本研究的主要不足之处在于样本量较小,对不同的手术方式、不同年龄与性别、不同术后随访时间的腹部脂肪分布及骨密度的改变情况仍需要进一步的大样本随机对照研究。其次,QCT测量的骨密度受骨髓脂肪的影响,但骨髓脂肪术后是否发生变化仍未知。
综上所述,减肥手术后早期体质量、BMI、腰围、臂围、TG明显降低;同时腹内与皮下脂肪也明显减少,并以腹内脂肪为主,而腹内脂肪减少又以下腹部为主;腰椎骨密度术后未见明显改变。QCT是评估减肥手术疗效、研究术后腹部脂肪分布及骨密度变化的准确可靠的方法。
