3种去除瘢痕妊娠病灶方案的疗效研究
2019-04-25刘祖翠
刘祖翠,陈 琼,张 俊
(重庆市巴南区人民医院妇科 401320)
国内剖宫产率多年来居高不下,近年开放二胎后,瘢痕妊娠发病率也随之呈上升趋势,因而剖宫产后并发症也成为了临床研究热点之一。对瘢痕妊娠处理包括药物治疗、子宫动脉栓塞术、清宫术、经宫腔镜切除术、经阴道切除术及腹腔镜辅助妊娠病灶切除多种方法,但不同方案各有利弊,治疗效果不一致。本文收集了在本院住院的113例确诊为瘢痕妊娠的患者资料,分析不同的治疗方案的治疗效果,现将研究结果报道如下。
1 资料与方法
1.1一般资料 收集2012年1月至2018年4月在本院确诊为瘢痕妊娠的113例患者的相关资料,年龄20~40岁,妊娠时间42~84 d。其中,Ⅰ型瘢痕妊娠42例(37.17%),Ⅱ、Ⅲ型瘢痕妊娠71例(62.83%)。所有处理方案的选择均获得了患者及其家属的知情同意。
1.2方法
1.2.1确诊瘢痕妊娠方法 瘢痕妊娠均经本院或市内外三级医院妇科超声造影或磁共振成像(MRI)检查,检查结果明确了患者瘢痕妊娠的类型,妊娠病灶大小及子宫瘢痕部位子宫肌层厚度。
1.2.2治疗方法 113例确诊患者入院后均采取了同样的预处理方案,即子宫动脉栓塞术中注入甲氨蝶呤100 mg,于介入当天开始口服米非司酮75 mg,每天1次,连续2 d的预处理方案,预处理第3天行妊娠病灶去除术。113例患者分别进行了宫腔镜下妊娠病灶切除术、阴式手术妊娠病灶切除术或刮宫术。其中刮宫术组62例,宫腔镜下妊娠病灶切除术(宫颈镜)组33例,阴式手术妊娠病灶切除术(阴式手术)组18例。具体手术方案如下:(1)宫腔镜组在麻醉状态下使用宫腔镜明确妊娠病灶的部位,并在宫腔镜下行妊娠病灶电切术;(2)阴式手术组在麻醉状态下经阴道前穹隆进入膀胱宫颈的间隙,暴露瘢痕妊娠病灶,完整切除妊娠病灶并分别缝合瘢痕切口及阴道壁切口;(3)刮宫术组在麻醉状态下负压吸刮宫腔(以前壁下段为主),直至宫壁粗糙感结束。
1.2.3观察指标 观察术中血红蛋白下降值、术后并发症(术中子宫穿孔、输尿管、膀胱损伤等),以及处理后第1天、第1周、第3周、第4周的绒毛膜促性腺激素(HCG)下降情况及最终HCG下降至正常的时间及经阴道彩超复查宫腔内残留情况。

2 结 果
2.13组术中血红蛋白下降值比较 刮宫术组术中血红蛋白下降值为(8.29±4.10)g/L,宫腔镜组术中血红蛋白下降值为(8.18±4.12)g/L,阴式手术组术中血红蛋白下降值为(14.78±4.83)g/L,阴式手术组术中血红蛋白下降值与其他两组比较差异有统计学意义(P<0.05);其余两组比较差异无统计学意义(P>0.05),见图1。所有患者均未发生术中大出血,但有1例术后17 d发生持续性出血。
2.23组并发症发病情况比较 刮宫术组1例(5.6%)术中发生子宫穿孔,及时行经腹腔镜探查并切除妊娠病灶,术中发现该患者子宫瘢痕妊娠处肌层薄弱;1例(5.6%)因术后残留病灶在术后17 d随访过程中发生持续性出血,行经阴道瘢痕妊娠残余病灶切除术予以治疗;12例(66.67%)患者术后复查彩超提示,宫腔内存在不同程度大小的异常回声,其中Ⅰ型患者3例,Ⅱ、Ⅲ型患者9例,对这类患者采取出院门诊随访,随访期间有7例患者最终因HCG下降缓慢及宫腔内持续存在包块而再次入院,行经宫腔镜或经阴道残余病灶切除术治疗。宫腔镜组有2例患者术中发现切除病灶接近浆膜层,采取了经阴道子宫修补的补救措施。阴式手术组的18例患者均未发生尿道、膀胱、输尿管损伤等损伤情况。
2.33组疗效评价 术后3组血HCG水平均明显下降;宫腔镜组、阴式手术组与刮宫术组的HCG水平比较,术前及术后不同时间段差异均有统计学意义(P<0.05),见表1。刮宫术组术后血HCG下降到正常范围所需时间[(33.27±1.47)d ]较宫腔镜组[(22.63±1.75)d]和阴式手术组[(23.64±1.88)d]更长,差异有统计学意义(P<0.05);宫腔镜组与阴式手术组血HCG下降到正常所需时间比较差异无统计学意义(P>0.05)。刮宫术后复查妇科彩超有13例存在不同残留病灶,有8例(其中Ⅰ型1例,Ⅱ、Ⅲ型7例)经宫腔镜及经阴道去除妊娠病灶,再次复查妇科彩超未再提示宫腔内明显异常病灶。
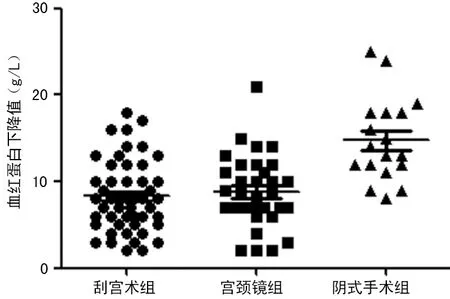
图1 3组术中血红蛋白下降值比较

表1 3组各时间段血HCG水平比较
a:P<0.05,与刮宫术组比较
3 讨 论
瘢痕妊娠处理过程中的严重并发症主要为持续阴道出血及子宫破裂等,可能导致子宫切除的发生[1]。胚胎存活的宫腔型瘢痕妊娠任其自然妊娠,最终因出血等无法控制的因素而采取子宫切除的比例高达70%[2]。SADEGHI等[3]报道,瘢痕妊娠患者未经药物或介入等预处理而直接采取刮宫术,8.33%因无法控制的大出血而采取了子宫切除术的方案。郭亮亮等[4]的研究也发现,瘢痕妊娠直接行清宫术,发生大出血的风险高达18.2%,采取子宫动脉栓塞术的补救性措施后均取得良好的止血效果。林耀蕙等[5]则是采取在宫腔镜下直接处理内生型瘢痕妊娠的方法,其中3例因术中出血多而采取球囊压迫止血的方式择期处理,1例因宫腔镜处理过程中大出血中转开腹处理。骆亚平等[6]采取宫腹腔镜联合治疗8例外生型瘢痕妊娠,治疗效果满意并能修补加强瘢痕妊娠缺损处。庄元等[7]在未经药物或介入的预处理情况下对60例外生型瘢痕妊娠患者行腹腔镜瘢痕妊娠病灶切除术,有5例术中发生大出血,其中3例中转开腹。卢艳等[8]宫腔镜下直接处理瘢痕妊娠,5例术中发生大出血后采取了补救性治疗措施。因此,预防性子宫动脉栓塞术后行刮宫术或宫腔镜检查是治疗瘢痕妊娠有效、安全和微创的治疗方案[9]。子宫动脉栓塞术的应用减少了瘢痕妊娠病灶清除过程中的大出血,已经被广泛推广[10]。因而本研究在采取清除异位妊娠病灶的措施前均联合应用了子宫动脉栓塞术及药物预处理的方案,所有预处理后的患者中,仅1例采取刮宫术的患者发生了持续性妊娠出血,最终采取阴式手术妊娠病灶切除术去除残余病灶的方法顺利处理完毕。阴式手术妊娠病灶切除术去除妊娠病灶的方法较其他两种方法失血量有所增加,分析原因主要是因为患者术前采取了子宫动脉栓塞术,子宫及宫颈的血流被阻断,无论采取何种方法均不会明显增加子宫及宫颈的失血量,而阴式手术妊娠病灶切除术会增加分离宫颈前壁相关组织过程中的出血。本研究也分析了不同瘢痕妊娠类型的患者采取不同方法的出血情况,结果显示出血量与妊娠类型无明显关系。因此,无论采取何种去除妊娠病灶的方案,术前行子宫动脉栓塞及药物的预处理方案,均可降低患者术中发生大出血、子宫切除及中转开腹的风险。
郭亮亮等[4]采取瘢痕妊娠直接清宫术,并将子宫动脉栓塞术作为补救性措施,取得了良好治疗效果。QIAN等[11]将宫腔镜作为瘢痕妊娠刮宫后持续妊娠的补救性治疗措施,也取得了令人满意的治疗效果,他对45例瘢痕妊娠刮宫后持续妊娠患者行宫腔镜下切除病灶,有43例患者达到满意的治疗效果,且后期随访过程中无并发症发生。对于在药物治疗过程中及清宫术后持续阴道出血和血清HCG水平异常的异位妊娠患者,残余的异位妊娠组织可以通过宫腔镜成功去除[12]。2016年版《子宫瘢痕妊娠诊治专家共识》根据不同分型、可能出现的不同并发症及患者的生育要求,也详细阐述了甲氨蝶呤、子宫动脉栓塞术、清宫术、B超或宫腔镜下妊娠物清除术及经腹或阴道子宫瘢痕修补术或药物与侵入性操作相联合的方案[13]。
本研究发现,经相关影像学诊断为Ⅰ型瘢痕妊娠的病例,采取3种方案的治疗结果有所不同,刮宫术组宫腔残留较其他组偏多,血HCG下降周期较其他组偏长。采取刮宫术方案的部分患者术后复查彩超提示宫腔内存在残留病灶或血HCG下降不理想,采取院外口服米非司酮治疗的措施后部分患者可达到满意的结局。部分主要为Ⅱ、Ⅲ型的患者因宫腔持续存在残留病灶最终采取了宫腔镜或阴式手术残留病灶切除术,均达到满意的治疗效果。因此对于Ⅰ型妊娠病灶患者可首先考虑介入后行刮宫术,而宫腔镜或阴式手术方案可作为Ⅰ型妊娠病灶清除不满意患者的补救性治疗方案,可减少绝大部分患者的经济负担及手术带来的创伤。
本研究也发现,Ⅱ、Ⅲ型病灶采取刮宫术的方案治疗,不能达到满意的治疗效果的比例明显增加,经米非司酮药物治疗效果不理想,甚至部分患者血HCG有反弹,病灶逐渐增大,最终采取了宫腔镜或阴式手术残余病灶去除术的补救方案。本研究统计了不同瘢痕厚度采取不同治疗方案的结局情况,发现3组在影像学提示瘢痕组织薄弱的情况下,医生会人为而非随机地对该类患者进行了宫腔镜或阴式手术妊娠病灶切除术的病灶清除方案,因此该统计无法完全达到随机分组并准确统计的标准,可能存在一定的偏差。本研究观察到,经宫腔镜去除妊娠病灶的过程中,影像学提示瘢痕处较厚的个别病例仍发现妊娠组织接近浆膜层;同时,也有刮宫术中发生子宫穿孔的患者采用阴式手术妊娠病灶切除术去除病灶过程中发现子宫瘢痕处薄弱的情况发生,因此采用影像学判断瘢痕厚度不完全准确。本研究建议无论何种类型的妊娠病灶,对于影像学考虑妊娠部位薄弱者均不建议直接行刮宫术,建议首选治疗方案为阴式手术妊娠病灶去除术。
综上所述,无论是何种类型的瘢痕妊娠,子宫动脉栓塞预处理方案均可减少术中大出血的风险;Ⅰ型妊娠病灶可首先考虑采取刮宫术的方案,效果不满意者可后期行宫腔镜或阴式手术残留病灶去除术作为理想的补救性治疗措施。宫腔镜妊娠病灶切除术去除病灶的方法可用于各种类型妊娠病灶的处理,如术中发现子宫瘢痕部位薄弱,可中转为阴式手术妊娠病灶切除术并缝合加强瘢痕部位;阴式手术妊娠病灶切除术去除病灶的方案为侵入性操作,手术创伤大,解剖层次要求清晰,可用于Ⅱ、Ⅲ型妊娠病灶的病例尤其是有再生育要求且子宫瘢痕薄弱,发生子宫破裂风险大的患者,该手术在有效去除病灶的同时可以修补病灶缺损组织,增加组织强度,同时可有效避免损伤周围器官。
