低场强MRI对新生儿缺氧缺血性脑病诊断及其与多层螺旋CT对比分析*
2019-04-17河南省新乡市第一人民医院新乡医学院第五临床学院新生儿科河南新乡453000
1.河南省新乡市第一人民医院(新乡医学院第五临床学院)新生儿科 (河南 新乡 453000)
2.新乡医学院分子病原体实验室(河南 新乡 453003)
崔法新1 王青霞1 胥 彬1姚志军2
新生儿缺氧缺血性脑病(HIE)为围生期窒息引起的部分或完全缺氧、脑血流减少或暂停所致的胎儿或新生儿脑损伤。及时诊断对指导临床治疗、改善患儿预后有重要意义。多层螺旋CT(MSCT)作为一种具备扫描速度快、分辨率高、无创等特点的检查方式,在临床应用较为广泛[1]。低场强MRI相较于高场强MRI在影像信噪比方面存在一定劣势,但部分学者采用低场强MRI在新生儿HIE诊断中也取得了一定效果[2]。本文旨在比较低场强MRI在新生儿HIE诊断中的应用情况,对比分析其与MSCT诊断价值优劣,现报告如下。
1 资料与方法
1.1 一般资料 对2016年5月至2018年6月我院46例HIE患儿临床资料进行回顾性分析。纳入标准:符合《儿科学》(第8版)[3]中HIE诊断标准者;于出生1~11d内行头颅低场强MRI和CT检查,2种检查间隔不超过1h者;自愿签订知情同意书者。排除标准:合并产伤性颅内出血者;中枢神经系统先天畸形或宫内TORCH感染者;临床资料不全者。其中男24例,女22例;年龄1~11d,平均(4.78±0.94)d;早产儿5例,足月儿41例。
1.2 检查方法 患儿仰卧位,头颅摆放端正后用软垫等填充固定。于检查前约20min对患儿以10%水合氯醛0.5mL/Kg灌肠。
低场强MRI:检查前约20min对患儿以10%水合氯醛0.5mL/Kg灌肠。采用GE 0.2T低场强MRI机,颅脑专用线圈,常规扫描轴位、矢状位T1WI Flair、T2WI、T2WI Flair。T1WI Flair序列:TE/TR 23ms/1700ms,T2WI序列:TE/TR 110ms/3100ms,T2WI Flair序列:TE/TR 113.4ms/7000ms;层厚8.0mm,视野240mm,矩阵:256×160。
MSCT:采用西门子SOMATOM Emotion 16螺旋CT机,扫描参数:110kV,230mAs,螺旋扫描后重建1.5mm薄层,视野180mm。
由2名具有副主任医师以上职称的影像科医师进行双盲观察、分析,协商统一结果。
1.3 HIE分度标准 HIE MRI、CT分度[4]:轻度:MRI示大脑实质斑片状/点状长T1、T2信号,CT示点状/斑片状低密度阴影,低密度CT值≤18HU,病灶范围≤2个脑叶,不伴有脑内或脑实质内出血或重要功能区灰质受累。中度:MRI示大脑实质异常信号,CT示低密度阴影,病灶累及3~5个脑叶,病灶区域的灰白质界限模糊或消失,可伴有脑内或脑室出血或/和l~2个重要功能区灰质受累,或病灶累及大脑脑叶的数量<3个但伴有脑室出血或/和脑内出血病灶或/和1~2个重要功能区灰质受累。重度:病灶累及范围≥6个脑叶,MRI示大脑半球弥漫性长Tl长异常信号,CT示大脑半球弥漫性低密度阴影,病灶区域的灰白质对比消失,常伴有脑内或脑室内出血或重要功能区灰质受累,或病灶累及脑叶数目<6个但伴有>2个的脑实质出血灶和/或>2个的重要功能区灰质受累。
HIE临床分度[3]:轻度:易激惹,肌张力正常,拥抱反射活跃,吸吮反射正常,可有肌阵挛,无中枢性呼吸衰竭,瞳孔扩大,脑电图(EEG)正常,症状在72h内消失,预后好。中度:嗜睡,肌张力减低,拥抱反射、吸吮反射减弱,常有惊厥,有中枢性呼吸衰竭,瞳孔缩小,EEG低电压,可有痫样放电,症状在14d内消失,可能有后遗症。重度:昏迷,肌张力松软,拥抱反射、吸吮反射消失,有惊厥并可呈持续状态,中枢性呼吸衰竭明显,瞳孔不等大,对光反射迟钝,EEG爆发抑制,等电位,症状可持续数周,病死率高,存活着多有后遗症。
1.4 统计学分析 数据分析用SPSS 19.0软件处理,分类资料以频数(n)表示,低场强MRI、MSCT与HIE临床分度的差异性采用多组配对χ2检验;计算低场强MRI、MSCT与HIE临床分度的Kappa值(Kappa值越高,说明二者的一致性越强,Kappa>0.4即为两诊断方法具有一致性,Kappa>0.7即为两诊断方法具有较好的一致性)。P<0.05认为有统计学意义。所有检验均为双侧检验。
2 结 果
2.1 新生儿HIE低场强MRI分度与临床分度比较 新生儿HIE低场强MRI分度与临床分度差异无统计学意义(χ2=1.000,P>0.05),Kappa值0.842。见表1。
2.2 新生儿HIE MSCT分度与临床分度比较 新生儿HIE MSCT分度与临床分度差异无统计学意义(χ2=2.778,P>0.05),Kappa值0.556。新生儿HIE低场强MRI分度与临床分度一致性优于HIE MSCT分度。见表2。
2.3 HIE患儿诊断图像分析图1-3为同一女性患儿诊断图像,临床分度轻度HIE,T1WI表现皮层下斑点状及弯曲条状高信号(图1);T2WI上病灶与周围白质信号相仿,显示不清(图2);CT示各脑叶均可见呈蘑菇状、近圆状、云絮状形态学改变,灰白质交界部分模糊(图3)。图4-6为同一男性患儿诊断图像,临床分度重度HIE,两侧大脑半球示广泛长T1、长T2信号,右额叶尚可见点状T1高信号(图4-5);CT可见两侧大脑半球广泛低密度,皮髓质交界消失,双侧基底节、丘脑及小脑呈相对高密度,反转征明显(图6)。
3 讨 论
文献显示,我国新生儿HIE在活产儿中发生率约为3‰~6‰,新生儿期死亡率约为15%~20%,存活者中20%~30%可能存在不同程度的神经系统后遗症[5]。对该疾病尽早明确诊断,及时采取适当的治疗措施,并定期随访掌握疾病情况,是使患儿获得良好预后的关键。
MSCT可准确判断脑水肿部位和程度。相关研究显示,MSCT诊断新生儿HIE可通过测定脑白质密度及CT值进行评估,以CT值≤18HU为异常[6]。新生儿正常灰质CT值约为36HU,白质约为22~30HU,CT值每下降1HU,则表明脑组织含水量增加约1.3%,CT值≤15HU时,则可认为病变软组织部分液化坏死[7]。同时,中、重度HIE患儿常伴有蛛网膜下腔出血(SAH)、脑实质出血或脑室内出血,MSCT在检查HIE合并颅内出血方面较敏感[8]。但Gentsch A等[9]研究认为,不同胎龄新生儿脑内水分含量不同,早产儿脑内水分含量高于足月儿,可能对新生儿HIE MSCT分度结果产生一定影响。胡龙非等[10]研究还发现,CT对小脑幕、皮层等部位易出现误诊,对微量SAH易出现漏诊,存在一定弊端。
相对于高场强MRI,低场强MRI影像信噪比是其弱项。但低场强MRI可利用设备自身的性能特点与改进来补偿,如:随场强的降低,人体组织T1缩短,从而采集的重复时间(TR)也可相应缩短,便可较多次的采集和平均提高影像信噪比。同时,低场强下脂肪和水的化学移位频率显著低于高场强,故可通过使用较窄带宽的频率采集以获得信噪比增益[11]。新生儿HIE脑损害以脑水肿、脑出血、脑白质损害最为常见。脑水肿低场强MRI表现主要为脑室系统、脑池、脑沟变窄,灰白质界限不清,可反映HIE严重程度。脑实质出血低场强MRI表现为皮质及皮质下的点条状出血,其深部白质内出血仅在额枕部为斑点状,在T1WI序列上呈高信号,T2WI上为等低信号,较CT、B超敏感[12]。基底节区T1WI上异常高信号的原因可能有出血、胶质增生及过度髓鞘化。黄玉芬等[13]报道HIE颅内脑外出血以SAH最为常见,但MRI对蛛网膜下腔的出血敏感性差,少量出血不易显示,可能是少量出血被脑积液稀释所致,存在一定缺陷。本研究中,新生儿HIE低场强MRI分度与临床分度差异无统计学意义,Kappa值0.842,优于HIE MSCT分度,可见低场强MRI在新生儿HIE诊断中较MSCT更具优势。

表1 新生儿HIE低场强MRI分度与临床分度比较(n)
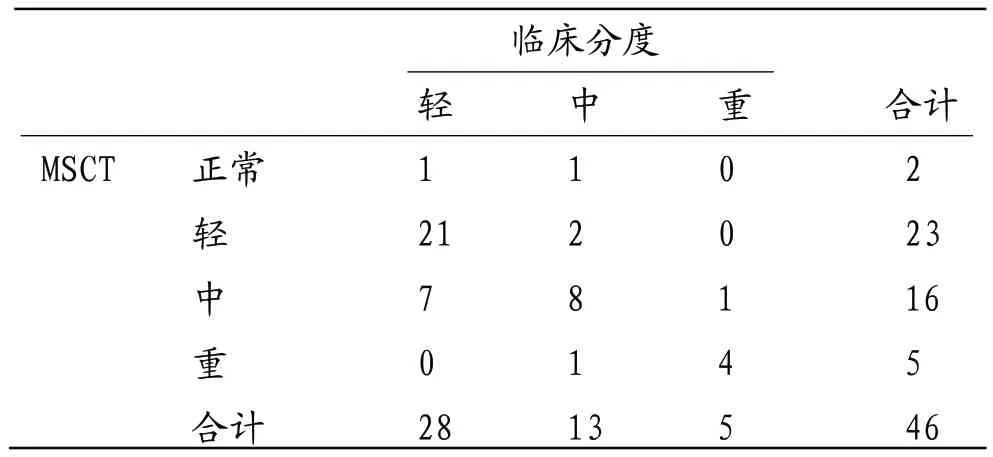
表2 新生儿HIE MSCT诊断分度与临床分度比较(n)

图1-3为同一女性患儿。图1:T1WI表现两侧顶枕叶皮层下斑点状及弯曲条状高信号;图2:T2WI上病灶与周围白质信号相仿,显示不清;图3:CT示各脑叶均见呈蘑菇状、近圆状、云絮状形态学改变,灰白质交界部分模糊。图4-6为同一男性患儿,临床分度重度HIE,图4:两侧大脑半球示广泛长T1信号、右额叶尚可见点状T1高信号,图5:T2WI病变呈长T2信号;图6:CT可见两侧大脑半球广泛低密度,皮髓质交界消失,双侧基底节、丘脑及小脑呈相对高密度。
Charon V等[14]也获得了一致结果。综上所述,新生儿HIE低场强MRI分度与临床分度一致性较高,对新生儿HIE诊断有一定价值,较MSCT更具优势。
