内镜下ESD治疗早期食管癌的有效性、安全性
2019-04-11黄莉王东峰李洪霖吴建春李晖
黄莉 王东峰 李洪霖 吴建春 李晖
(1河南省中医院 河南中医药大学第二附属医院肿瘤科,河南 郑州 450002;2上海市中医院肿瘤科)
食管癌是一种常见的消化道恶性肿瘤,其发病人群庞大,且我国尤为高发。食管癌的发病原因至今尚不明确,现多考虑与饮食习惯和生活环境有关,且食管癌表现有明显的遗传易感性,但由于具体的发病机制尚不明确,临床仍无法从根源上实现对食管癌的预防〔1〕。有研究表明〔2,3〕,每年全世界人口中死于食管癌的病例高达30万例,而我国占据死亡人口的50%,且发病人群多集中在40岁以后的中老年。因此,食管癌的治疗成为临床关注的焦点。与其他消化道恶性肿瘤类似,食管癌患者的早期症状不明显,可表现为吞咽食物时有梗噎感、灼烧样疼痛、停滞感。食管癌的诊断方式简单,行稀钡X线双重对比造影,通过食管黏膜皱襞、龛影和充盈缺损情况即可诊断。据影像学检查可判断食管癌发病部位,中下段食管与胃体接近,其治疗受到临床的关注〔4~6〕。随着人们对健康的关注和体检意识的提高,我国早期食管癌的诊断率显著提高。ESD是早期食管癌临床治疗中最有效的方式之一,通过微创技术即可完整切除患者病变组织,提高了患者的预后。但关于ESD治疗早期食管癌患者的生存周期及其影响因素的探究较少,本研究通过对80例行ESD治疗的早期食管癌患者进行随访,旨在进一步明确ESD的临床价值,并探究其疗效的影响因素。
1 资料与方法
1.1一般资料 研究对象选取河南省中医院2012年1月至2014年1月期间收治的早期食管癌患者80例,纳入标准:①超声、内镜提示病变且局限于黏膜层;②血清癌胚抗原(CEA)检查>5 ng/ml;③确诊为早期食管癌,并接受ESD治疗;④TNM临床病理分期为M0,无远处淋巴结转移;⑤无合并严重的肝脏、肾脏、肺等实质性脏器组织疾病,心脑血管指标检查正常,可耐受内镜下切除术;⑥对本研究内容知情,均自愿参加并与我科签署知情同意书。排除标准:①Karnofsky评分<70分,Zubrod-ECOG-WHO评分<2分的患者;②有邻近或远处器官、组织或淋巴结侵袭的患者;③有获得性免疫缺陷综合征、结核等传染性疾病的患者;④严重的血液系统、免疫系统疾病或其他系统恶性肿瘤的患者;⑤既往行食管癌切除术或内镜治疗的患者。80例患者中男59例,女21例;年龄41~80〔平均(62.53±8.27)〕岁。本研究经河南省中医院医学伦理委员会批准进行。
1.2方法 手术相关器械采用Olympus公司 GIF-Q260J型号胃镜、KD-650L型一次性黏膜切开刀,KD-611L型IT刀,HX-610-135L和HX-610-090L型止血夹,FD-410LR电凝钳,D-201-11804型透明帽。胃镜下对病灶进行定位,并在距离病灶边缘5 mm处进行标记,使病灶充分抬举后进行“甘油果糖氯化钠注射液”注射,注射采用Olympus公司NM-4L-1注射针进行注射。自肛侧端向口侧端将病灶进行环形切开,切开范围须包围标记点以确保病灶充分切除。利用透明帽使黏膜层与肌层分开,将病变组织剥离,而后根据患者术中出血血管情况及创面情况采用电凝钳或止血夹止血。将剥离后的病变组织置于生理盐水瓶中,充分洗净后用细图钉将组织展开并固定于泡沫平板上,记录病灶大小等信息后送病理检查。对所有患者均进行为期4年随访,关注患者术后生存情况。
1.3观察指标 ①患者基线资料:入院前临床症状、发病部位、病变范围、巴黎分型;②患者术后并发症发生情况;③患者术生存周期情况:无复发生存期(DFS)的Kaplan-Meier分析;④早期食管癌患者ESD术后DFS危险因素探究。
1.4统计学方法 采用SPSS23.0进行χ2、t检验。
2 结 果
2.1基线资料 临床症状:80例患者入院前均表现有不同程度临床症状,其中18例有进食哽咽感,14例吞咽动作有不利感,18例胸骨后不适,10例剑突下不适,19例有反酸胃灼痛症状,8例有上腹部胀痛。其中2例进食哽咽不适合并胸骨后不适,2例剑突下不适合并上腹部胀痛,3例反酸胃灼痛合并上腹部胀痛。发病部位:3例食管上段,6例食管中上段,48例食管中段,7例食管中下段,16例食管下段。病变范围:80例患者共85个病灶切除,范围为1.0~7.5 cm;其中病变范围≤0.5倍全周者71个,0.5倍全周<病变范围<0.75倍全周者11个,病变范围≥0.75倍全周者3个。巴黎分型:根据巴黎分型进行消化道早癌形态学分型,早期食管癌均为表浅型(Ⅱ),其中11例“0 ~Ⅱa”,38例“0 ~Ⅱb”,18例“0~Ⅱc”,7例“0~Ⅱa+Ⅱc”,6例“0~Ⅱc+Ⅱa”。
2.2患者术后并发症发生情况比较 患者ESD术后共发生并发症8例,其中4例消化道出血,经急诊胃镜检查提示钛夹脱落,于胃镜下钛夹止血联合质子泵抑制剂及时止血后出血症状均控制;3例吸入性肺炎伴发热,患者血象升高,经抗生素治疗后均痊愈;1例胸腔积液伴发热,给予患者胸腔穿刺引流治疗后痊愈;术后并发症总发生率为10.00%,经及时对症处理后均康复。
2.3两组患者生存情况比较 80早期食管癌患者中共69例完成4年随访,其中5例随访丢失,6例在随访期间死亡,ESD术后4年生存率91.30%,69例患者ESD术后平均DFS为(42.53±8.27)个月。术后 1年:随访丢失0例,死亡0例,无复发生存77例(96.25%,77/80);术后2年:随访丢失1例,死亡1例,无复发生存74例(93.67%,74/79);术后3年:随访丢失3例,死亡2例,无复发生存70例(90.90%,70/77);术后4年:随访丢失5例,死亡3例,无复发生存65例(86.67%,65/75);见图1。
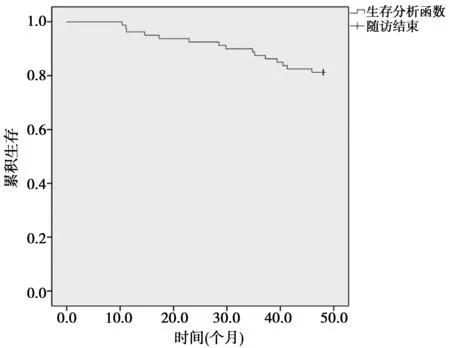
图1 80例早期食管癌ESD术后患者DFS的Kaplan-Meier分析
2.4DFS的影响因素探究 汇总80例患者年龄、发病部位、病变范围及肿瘤异型程度相关信息,将复发标记为1,未复发标记为0,并进行多因素Logistic回归分析,结果显示:肿瘤异型程度为早期食管癌患者ESD术后DFS危险因素,见表1。

表1 早期食管癌患者ESD术后DFS的危险因素Logistic回归分析
3 讨 论
由于饮食结构的改变,食管癌的发生率在各国均居高不下,且食管癌患者发病对消化系统功能影响较大,患者的生活质量受到严重影响〔7~9〕。目前临床对食管癌的首选治疗仍为手术治疗,且手术治疗的方式多样,中晚期患者多给予Ivor Lewis根治术、McKeown根治术等,但此类根治术的创伤性较大,不适用于早期食管癌患者。对于早期食管癌患者,其病变尚未到达肌层,主要局限于黏膜及黏膜下层,只要将其病变黏膜或黏膜下层组织切除即可实现根治〔10~13〕。ESD是早期食管癌首选的外科治疗方式,其借助内镜设备即可实现病变组织的完整切除,对早期食管癌及癌前病变的治疗具有重要意义。与Ivor Lewis根治术、McKeown根治术等术式相比ESD手术切除的创伤性更小、费用较低,有利于患者的术后恢复〔14~16〕。ESD的开展源自1996年末端绝缘体电刀等器械,随着点在染色内镜及电子放大内镜的不断发展,ESD的应用亦逐渐成熟,目前已广泛应用于临床黏膜及黏膜下病变的切除治疗中〔17,18〕。手术通过黏膜下注射“甘油果糖氯化钠注射液”可使病变组织充分抬举,进而将整个病变组织完全切除,且切除后组织可取出作病理检查。Murali等〔13,19〕研究报道表明,ESD的完整切除率在90.00%~100%。随着ESD术式的不断规范化,完整切除率亦得到明显提升,本研究的ESD切除率达到100%。
肿瘤异型程度为早期食管癌患者ESD术后DFS危险因素,值得在早期食管癌临床治疗中关注。
本研究显示,内镜下多隧道ESD治疗早期食管癌能显著延长患者复发时间,且术后并发症发生率低,具有较高的临床有效性和安全性,肿瘤异型程度为早期食管癌患者ESD术后DFS的危险因素。
