腰椎后路融合内固定术围手术期输注悬浮红细胞的危险因素分析
2019-04-10陈晓峰郭伟俊许伟亮韩桩汛李浩褚学远劳泽辉蔡东岭
陈晓峰 郭伟俊 许伟亮,2 韩桩汛 李浩 褚学远 劳泽辉 蔡东岭
腰椎后路融合手术是治疗慢性腰腿痛及腰椎退行性疾病的常见手术治疗方式[1]。由于腰椎后路手术术区暴露的要求较高及血管较丰富,围手术期常需要输血[2]。既往研究表明,围手术期输血与诸多术后并发症的发生密切相关,可增加术后感染、肾功能不全、肺炎、脓毒血症、术后住院时间过长等不良事件的发生率[3,4]。
年龄、性别、术前合并症、手术节段、手术时间、脊柱矫形等与围手术期输血的相关性已被证实[1,5],上述高危因素的发现有利于医生早期评估病人的输血风险,有助于持续改进临床用血,使珍贵的血制品得到更有效、更充分的利用。
然而,目前针对腰椎后路融合手术病人围手术期输血的报道不多,且研究对象以欧美人群为主。基于此,本研究对468例腰椎后路融合手术病人的临床资料开展回顾性分析,以了解输血事件发生情况,分析导致输血事件发生的相关独立危险因素。
资料与方法
一、纳入与排除标准
本研究收集2016年1月至2018年6月在广州市番禺区中医院骨伤三科实施腰椎后路融合手术病人的临床资料。纳入标准:①符合融合手术指征(规范保守治疗无效、术前存在腰椎失稳或合并腰椎退行性滑脱等),行腰椎后路融合术;②融合方式为经腰椎后路椎体间融合术(posterior lumbar interbody fu⁃sion,PLIF)或经椎间孔椎体间融合术(transforami⁃nal lumbar interbody fusion,TLIF);③融合手术节段≤5个;④年龄≥18岁。排除标准:①接受前路或前后路联合手术入路的病人;②采用微创方式(Mast Quadrant通道下TLIF手术)完成手术的病人;③因外伤需行手术治疗的病人。
二、一般资料
经纳入标准及排除标准筛选,共468例病人入选,其中男191例(40.8%),女277例(59.2%);年龄为(57.0±11.9)岁。身体质量指数(body mass index,BMI)为(24.1±5.1)kg/m2,术前血红蛋白(Hb)为(134±17)g/L。吸烟者45例(9.6%)、饮酒者25例(5.3%);伴高血压者158例(33.8%)、糖尿病者52例(11.1%)、肺脏疾病者18例(3.8%)、心脏疾病者51例(10.9%)、肾脏疾病者30例(6.4%)、低蛋白血症者78例(16.7%)、骨质疏松症者195例(41.7%)。术前使用抗凝药者30例(6.4%),美国麻醉医师协会(America Society of Anesthesiologists,ASA)评分Ⅰ级157例(33.54%)、Ⅱ级249例(53.21%)、Ⅲ级62例(13.25%),单节段融合者172例(36.7%)、2个节段者240例(51.3%)、3个节段者50例(10.7%)、4个节段者6例(1.3%)。实施全椎板减压者148例(31.6%)、半椎板减压者320例(68.4%)。
三、研究方法及观察指标
根据围手术期是否发生异体血输注事件,将468例病人分为输血组和非输血组。参考Basques等[6]研究中的定义,即手术开始72 h内至少输注1个单位悬浮红细胞为输血组。输血指征依照《临床输血技术规范》[7]执行:①Hb>100 g/L,可以不输;②Hb<70 g/L,应考虑输血;③Hb为70~100 g/L者,根据病人实际年龄、贫血程度、心肺代偿功能以及有无代谢率增高等因素决定。收集并比较两组病人的下列指标。
1.人口统计学资料 包括性别、年龄、BMI、吸烟史、喝酒史。
2.ASA评分和主要合并症 糖尿病、高血压、肺脏疾病、心脏疾病、肾脏疾病、骨质疏松症等。其中,糖尿病、高血压定义为接受专科药物治疗或在住院术前评估中发现上述疾病。肺部疾病定义为:病人具有需要住院治疗的哮喘、慢性阻塞性肺疾病、慢性支气管炎、肺栓塞病史。心脏疾病定义为:既往有心房颤动、心律失常、心肌梗死、二尖瓣脱垂、心力衰竭等病史,目前正在使用相应的药物治疗。
3.术中变量 手术时间(从手术切口切开到缝合覆盖敷料所耗时间)、融合节段、椎管减压方式(全椎板切除或半椎板切除)、术中失血量、术中是否使用自体血回输。
4.术后变量 术后引流量、术后并发症发生情况(指术后出现肺炎、尿路感染、手术切口感染或愈合不良、中度以上贫血、肾衰竭、菌血症或脓毒血症)。
四、统计学分析及指标赋值
本研究使用 Epidata 3.1(The EpiData Associa⁃tion,丹麦)进行病历资料的数据收集与录入。统计学分析使用SPSS v20.0数据包(IBM公司,美国)进行数据分析,对于资料中缺失的身高、体重等数据使用多重插补法替代缺失值。年龄、BMI等计量资料以均数±标准差±s)表示,采用独立样本t检验行单因素分析;吸烟比例、减压方式等计数资料以率(%)表示,采用χ2检验行单因素分析。
将单因素分析得出的P<0.05的潜在独立危险因素纳入多元Logistic回归分析(对于某些连续变量进行赋值,年龄≥66岁定义为高龄,手术时间≥215 min为手术时间超长,术前Hb≤125 g/L为血红蛋白偏低,融合节段≥3个定义为多节段融合,BMI参考中国《成人体重判定》[8]标准分为体重过低、正常、超重、肥胖),计算出各独立危险因素的效应值。其中,因为术中失血量、术后引流量对围手术期输血的影响非常显著,因此并未将其纳入到Logistic回归模型中,以免掩盖其他作用较少但非常具有临床意义的因素,显著性水平α设为0.05。
结 果
队列中有23例缺失体重资料,35例缺失身高资料,为保证样本量及保持检验效能,采用多重插补的方法对缺失的数据进行补全。队列中有61例(13.0%)发生输血事件。研究队列的人口学资料及临床病例资料见表1。
腰椎融合术围手术期输血的单因素分析(表1)显示输血事件发生与年龄、性别、BMI、术前Hb、合并心脏疾病、骨质疏松症、ASA评分、低蛋白血症、术前使用抗凝药、融合节段、手术时间、术中出血量、术后引流量及术后并发症相关。
多元Logistic回归分析(表2)提示年龄≥66岁(OR=2.3,95%CI为1.2~4.7,P=0.015)、术前Hb≤125g/L(OR=2.6,95%CI为1.3~5.1,P=0.006)、融合节段≥3个(OR=3.0,95%CI为 1.4~6.3,P=0.004)、手术时间≥215 min(OR=4.0,95%CI为 2.1~7.6,P<0.001)是围手术期输血发生的独立危险因素。
讨 论
一、脊柱手术围手术期输血的发生率
本研究结果显示,在广州市番禺区中医院骨伤三科行腰椎后路融合内固定术的468例病人中,共61例(13.0%)在手术开始后72 h内发生输血事件。其中年龄≥66岁、术前Hb≤125 g/L、手术时间≥215 min以及融合节段≥3个可显著增加输血风险,是围手术期输血的独立危险因素。
既往研究报道脊柱手术围手术期异体血输血的发生率高低不一,且国内的相关报道并不多见。陈龙等[9]对浙江省人民医院行脊柱融合内固定手术的253例进行分析,指出该中心异体血红细胞输血发生率为32%。2018年的一项纳入加拿大722例行脊柱融合术病人的回顾性研究表明约18%病人在围手术期发生输血事件[10]。Basques等[6]对美国外科医师协会-全美手术质量持续改进项目(American Col⁃lege of Surgery National Surgery Quality Improve Pro⁃gram,ACS⁃NSQIP)数据库中4 223例病人的临床资料进行回顾分析,研究结果显示同种异体血输血发生率为16.7%。Yoshihara等[11]分析了美国国家住院病人样本库(National Inpatient Sample,NIS)中为期6年约1 000家医院的资料,指出同种异体血输血事件发生率约为11%。意大利的米兰仁爱研究医院神经外科医疗中心对2014~2016年的874例样本进行回顾分析,显示输血事件发生率为6%[1]。在本回顾性分析中,异体血输血发生率约为13.0%,处于中等偏低水平,笔者考虑可能的原因有两方面:①纳入本研究的病例以腰椎退行性疾病(包括腰椎间盘突出症、腰椎管狭窄症)为主,并不包括脊柱创伤、脊柱肿瘤及脊柱后凸/侧弯畸形的病例;②ACS⁃NSQIP及NIS数据库纳入了全美各级医院的医疗数据,因此开展脊柱后融合手术所需的设备及手术团队经验的同质性较差。
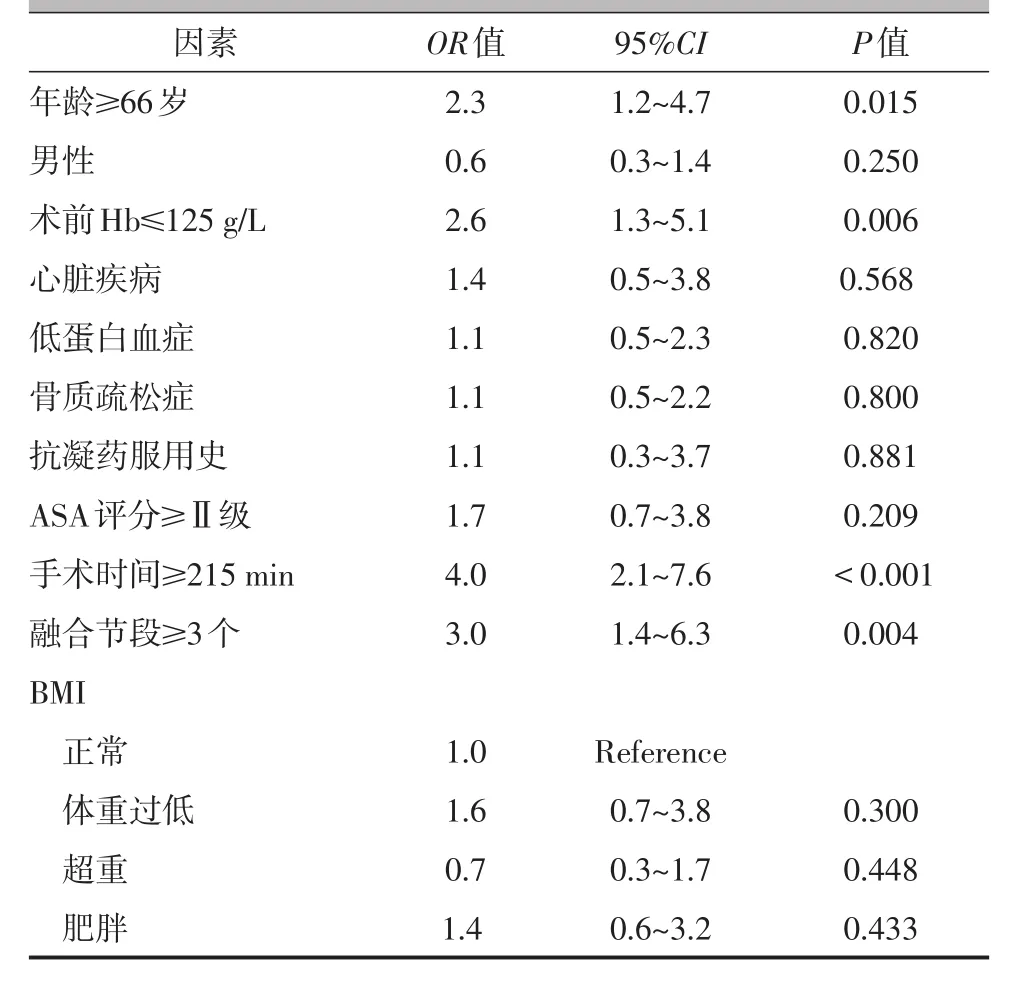
表2 腰椎融合手术围手术期输血多元Logistic回归分析
二、年龄与围手术期输血的关系
本队列中,年龄最小的病人为18岁,最大的病人为88岁,年龄≥66岁的病人围手术期输血风险显著升高,是年龄<66岁病人输血风险的2.3倍。该结果与已发表的研究结果基本一致。Aoude等[3]回顾分析ACS⁃NSQIP数据库2010~2013年间13 170例接受腰椎融合手术病人的临床资料,结果显示年龄≥50岁是增加输血风险的独立危险因素。Yoshihara等[11]分析2004~2009年美国全国住院病人样本数据库中约227万例脊柱融合手术病人资料,显示中老年病人比中青年病人接受同种异体输血的概率更高。老年人生理储备随年龄增大而下降,高龄群体易出现衰弱状态(机体易损性增加、抗应激能力减退的非特异性状态),导致机体内稳态失平衡,可增加围手术期输血风险[12]。因此,对于高龄手术病人,手术医师在术前谈话时向病人家属充分交代输血风险,同时可适当提高术前Hb水平,并做好充分术前备血。
三、Hb与围手术期输血的关系
Ristagno等[1]研究表明在围手术期输血的诸多危险因素中,术前Hb或许是最具有预测价值的指标之一,并指出术前Hb每降低10 g/L,围手术期输注异体红细胞的风险增加2.8倍,且术前Hb≤133 g/L者的输血风险升高6.7倍。此外,Basques等[6]研究结果亦提示术前贫血状态(红细胞压积<0.36)是影响输血发生的独立危险因素,贫血人群输血风险是非贫血者的2倍。本研究的结果提示,当Hb水平低于125 g/L时,输血的风险可增加2.6倍,尽管该结果与前面提及的研究基本一致,然而本研究所取的125 g/L这一分界值的依据是取468例病人中术前Hb最低的25%,接近我国贫血的诊断标准;而Rist⁃agno等[1]研究所取的133 g/L亦接近于欧美人群的贫血标准;可见,术前低Hb状态是术中或术后输血的危险因素。这提示医生须注意手术前改善Hb水平,可降低术中及术后输血的风险。
四、影响围手术期输血的手术相关因素
(一)手术时间
本研究结果证实,手术时间是影响围手术期输血事件发生的独立危险因素,手术时间超长者(手术时间≥215 min)是手术时间正常病人输血风险的4倍。其原因大致可归咎于更复杂的手术、更多的骨暴露以及更长的内固定[1]。手术时间过长与围手术期输血发生率升高的关联性在既往的文献报道中已有相关的报道:手术时间每延长60 min,输血的发生率增加4.2%[10]。与本研究结果一致。
(二)多节段融合
多节段融合亦显著增加输血风险。本研究的多元回归分析提示,当融合节段≥3个时,围手术期的输血风险增加3倍,与Aoude等[3]的大样本分析结果基本一致。既往已有研究表明腰椎融合术围手术期输血的发生率与融合节段的数量具显著相关性[13]。McCunniff等[14]在研究中报道了接受腰椎手术的病人术中每增加1个融合节段,输血风险可增加30%。Lenoir等[15]及Carabini等[5]更是把多节段融合作为脊柱手术输血风险预测模型的重要预测因子。因此,通过术前细致的询问病史、体格检查与分析影像学资料,严格把握融合手术的指征,明确责任节段以精准地进行腰椎融合手术,是降低围手术期输血风险的有效手段之一。
(三)手术方式
一项全美研究显示,在2000~2009年接受开放腰椎融合手术的病人中,行后路融合手术(PLIF、TLIF)的比例为80.6%[16]。PLIF手术通过切除后路椎板,牵开硬膜囊和神经根,切除椎间盘植入植骨块或融合器于椎间隙,后方进行钉棒内固定,因而手术时间较长、出血量较多;而TLIF手术则是经单侧椎间孔入路进入椎间隙,仅切除一侧小关节,保留另一侧小关节、椎板及脊柱后方韧带,出血量及输血发生率均较PLIF手术低。2017年,Kunder等[17]的一项纳入990例的Meta分析显示TLIF的失血量(350 ml)显著低于PLIF手术(418 ml),而未对二者间输血发生率作比较。本研究未比较两种术式的出血量及输血发生率,将在后续研究中展开。
目前临床上以微创经椎间孔入路腰椎椎间融合术(minimally invasive transforaminal lumbar inter⁃body fusion,MIS⁃TLIF)及经斜方入路腰椎椎间融合术(oblique lumbar interbody fusion,OLIF)的开展较为常见。MIS⁃TLIF经工作通道扩张肌间隙,在有效避免广泛剥离椎旁肌肉的前提下显露椎间隙,保留椎旁肌的生理功能,有效减少术中出血。Parker等[18]在一项前瞻性研究中指出MIS⁃TLIF手术的平均出血量为200 ml,显著低于传统TLIF手术的出血量(350 ml)。OLIF通过腰大肌及腹部大血管间隙显露腰椎,在通道下完成椎间盘摘除及植骨融合,可有效避免后路椎管内静脉丛的出血,从而大大减少术中失血。一项系统回顾[19]对16项研究共1 571例接受OLIF手术的病例进行疗效及并发症的分析评价,指出OLIF手术的出血量较低,平均约为109.9 ml,但该研究并未指出输血事件的发生率,考虑为接受OLIF手术的出血量较少,输血事件发生率极低。
五、其他因素
本研究中自体血回输技术的使用率为25.9%(121/468),其中非输血组自体血回输技术的使用率为15.0%(61/407),输血组自体血回输技术使用率为100%(61/61)。有学者指出自体血回输可有效降低腰椎手术异体血输血的发生率[20],符合生理规律,无输异体血的反应,并发症少;同时能避免异体输血传播的疾病等;不产生对红细胞、蛋白抗原等血液成分的免疫反应,无免疫抑制,能够降低术后感染率;节省开支,能降低病人医疗负担[21]。
BMI在本研究中其结果并不具有统计学意义,然而,多元Logistic回归分析显示BMI与输血事件的发生呈非线性关系,与体重正常者相比,体重过低和肥胖病人均显示输血风险升高的趋势,而超重病人则显示出保护效应。
六、本研究的局限性
本研究是一项单中心研究,因而研究人群的代表性相对缺乏且存在一定的选择性偏倚,但是所有样本取自统一医疗中心有利于控制。此外,广州流动人口较多,广州市番禺区中医院作为广州南部三级甲等中医院,每年开展脊柱融合手术数百例,样本在广东地区具有一定代表性。由于影响后路腰椎融合手术输血的因素复杂多样,且回顾性研究固有的缺点难以克服,主要表现在以下两方面:①部分变量(如身高、体重等)存在缺失,为了避免直接排除缺失值带来的偏倚及统计检验效能降低,因而采用多重插补的统计学方法来代替缺失值;②部分潜在影响失血量及输血事件的危险因素未能纳入到本研究中,如术前服用选择性5-羟色胺再摄取抑制剂类药物[22],或围手术期使用抗纤维蛋白溶解[23,24]的干预。
七、结论
本研究证实年龄≥66岁、术前Hb≤125 g/L、手术时间≥215 min以及融合节段≥3个是影响后路腰椎融合术病人围手术期输血的独立危险因素。通过该回顾性分析揭示不可控因素(如年龄、性别),可协助医护人员为病人进行术前宣教及谈话时给予恰当的期望值,而对于可控因素(术前Hb水平、手术时间、融合节段),提示医生对术前低Hb病人需适当给予一定干预,在保证手术效果前提下精准把控融合指征,并在术中注意手术操作以尽量缩短手术时间,从而在不同角度优化输血发生率,实现由限制性输血向个体化输血的转变[25]。
