区域折射多焦点人工晶状体植入术后视觉质量分析
2019-04-08孙良南朱远飞刘欣华
孙良南,朱远飞,路 璐,张 靓,刘欣华
作者单位:(518001)中国广东省深圳市眼科医院 暨南大学附属深圳眼科医院 深圳大学眼视光学院 深圳眼科学重点实验室
0引言
随着白内障手术技术的不断成熟和进步,其已经从单一的复明手术逐步向屈光性手术发展,患者的要求也已经从单一的远视力提高发展为远、中、近全程视力改善和摆脱对眼镜的依赖。多焦点人工晶状体(IOL)在提高患者视近功能方面有着明显的优势,但其在视光方面的副作用和主观感觉方面的适应障碍仍存在较大争议[1]。本研究通过观察并比较于我院行白内障超声乳化摘除联合单焦点IOL植入和多焦点IOL植入术的患者的视功能恢复情况,评价多焦点IOL的临床效果,现将结果报告如下。
1对象和方法
1.1对象前瞻性研究。选取2016-06/2017-02在我院行白内障超声乳化吸除联合IOL植入术的白内障患者50例83眼,按植入的IOL类型不同分为两组。观察组患者22例37眼,其中男12例20眼,女10例17眼;平均年龄61.7±8.79岁;术前视力0.98±0.26,角膜散光0.52±0.21D,眼轴长度22.97±0.82mm;行白内障超声乳化联合多焦点IOL植入术。对照组患者28例46眼,其中男14例24眼,女14例22眼;平均年龄64.9±9.07岁;术前视力1.01±0.30,角膜散光0.48±0.22D,眼轴长度23.02±0.89mm;行白内障超声乳化联合单焦点IOL植入术。纳入标准:(1)确诊为白内障,晶状体核硬度Emery分级Ⅱ~Ⅳ级;(2)角膜散光≤1.00D,无不规则散光;(3)Kappa角<0.4mm;(4)自然光线下,瞳孔直径>2mm。排除角膜病变、青光眼、葡萄膜炎、眼底病变等其它眼部疾病患者。两组患者性别构成比、年龄、术前视力、角膜散光、眼轴长度等一般资料比较,差异无统计学意义(P>0.05)。本研究经医院伦理委员会批准,患者均知情同意并签署知情同意书。
1.2方法
1.2.1手术方法两组患者均由同一位主刀医师行白内障超声乳化联合IOL植入术。术前均进行详细的眼部检查,并应用IOL Master进行生物学测量,使用 SRK-T公式计算IOL度数,术前设计目标屈光度观察组为0~+0.50D,对照组为0~-0.50D。观察组患者植入区域折射型多焦点IOL(SBL-3),其为亲水性丙烯酸酯材料,双非球面零球差设计,包含两个扇形光学区域,面积较大部分负责视远,面积较小部分负责视近,视近区域附加+3.00D度数。对照组患者植入单焦点IOL(soft HD),其为亲水性丙烯酸酯材料,非球面零球差设计。术前复方托吡卡胺滴眼液散瞳,盐酸丙美卡因表面麻醉3次,做颞侧3.0mm透明角膜切口,连续环形撕囊直径5.0~5.5mm,水分离后乳化碎核吸出,吸除残留皮质,植入IOL,观察组将IOL视近光学面调整至鼻下方。术后两组患者均采用妥布霉素地塞米松滴眼液、普拉洛芬滴眼液、玻璃酸钠滴眼液点眼,4次/d,持续至术后3wk。
1.2.2观察指标术后3mo,采用标准视力表检查两组患者裸眼5m远视力(UCDVA)、裸眼60cm中距离视力(UCMVA)、裸眼30cm近视力(UCNVA),结果转换为LogMAR视力记录并统计分析;使用插片法测量术眼附加+1.5~-5.0D球镜度数后视力,间隔0.5D,并绘制离焦曲线;使用OQASⅡ客观视觉质量分析系统按照标准流程[2]在暗室检测术眼客观视觉质量,检测指标包括客观散射指数(OSI)、调制传递函数截止频率(MTF cut-off)、对比度100%、20%、9%时的模拟视力(CVA)及客观调节幅度;参照美国《多焦人工晶状体植入术后生活质量调查表》制作调查问卷,调查患者中近距离阅读(包括使用电脑、读书看报、读超市标签等)是否需要戴镜;记录有无眩晕、眩光、重影等视觉干扰症状;根据眼别分别评估患者的满意度,分为非常满意、较满意、基本不满意、完全不满意,非常满意和较满意视为满意。
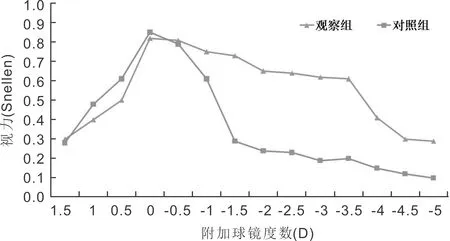
图1两组患者术后3mo离焦曲线。
统计学分析:使用SPSS 19.0软件对数据进行分析。计量资料采用均数±标准差描述,组间比较采用独立样本t检验。计数资料采用率表示,组间比较采用χ2检验或Fisher确切概率法。P<0.05表示差异有统计学意义。
2结果
2.1两组患者术后视力的比较术后3mo,观察组和对照组裸眼远视力(0.095±0.031vs0.078±0.025)差异无统计学意义(t=1.103,P=0.273),但观察组患者裸眼中距离视力和裸眼近视力(0.146±0.043和0.165±0.048)均优于对照组(0.537±0.102和0.754±0.150),差异均有统计学意义(t=16.623、21.548,均P<0.001)。
2.2两组患者术后离焦曲线术后3mo,离焦曲线结果显示对照组仅在0.0D出现1个波峰,之后曲线下降趋势明显,而观察组离焦曲线在0~-3.5D间形成一个宽大的平台,下降趋势平缓,见图1。
2.3两组患者术后客观视觉质量检查术后3mo,观察组和对照组患者MTF cut-off、100%CVA、20%CVA、9%CVA差异均无统计学意义(P>0.05),OSI和客观调节幅度差异均有统计学意义(P<0.01),见表1。
2.4两组患者术后问卷调查情况术后3mo,观察组和对照组患者脱镜率分别为91%(20/22)、7%(2/28),差异有统计学意义(P<0.01);术后眩光、重影等光学干扰症状发生率分别为11%(4/37)、7%(3/46),差异无统计学意义(P=0.695);满意度分别为92%(34/37)、85%(39/46),差异无统计学意义(P=0.50)。
3讨论
白内障的治疗不仅要注重患者术后的视力,还应该关注术后的视觉质量。近年来,多焦点IOL在临床上的应用越来越广泛,患者在多焦点IOL植入术可后获得良好的远、中、近视力,明显提高术后脱镜率。目前已有多种类型的多焦点IOL应用于临床[3-4],包括衍射型、折射型及两者混合型,其主要通过在晶状体平面增加+3.0~+4.0D,将入射光衍射或折射至视网膜进行成像,形成多个焦点,并应用同时知觉理论,促使远、近光线通过多焦点IOL聚焦于视网膜上的屈光度超过3.0D,使得大脑皮质无法将物像融合,而选择清晰物像,并抑制另一模糊物像,确保提供较好的远、近视力[5]。区域折射多焦点IOL SBL-3的设计基于非对称区域折射原理,视近扇形面直抵圆心的位置,保证在任意瞳孔大小远近屈光面的比例都一致,在一定程度的瞳孔偏位情况下依然能保证双焦点成像,最主要的特征为可矫正老视且最大程度地避免眩光等不良视觉效应[6-8],非球面多焦点设计可明显改善视觉畸形和对比敏感度[9]。
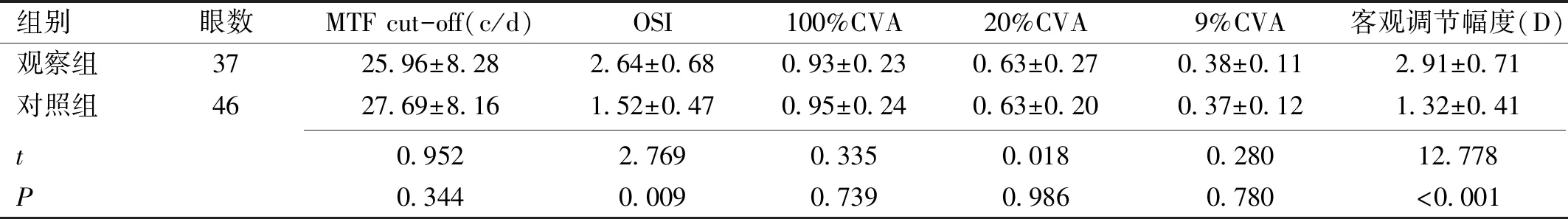
组别眼数MTF cut-off(c/d)OSI100%CVA20%CVA9%CVA客观调节幅度(D)观察组3725.96±8.282.64±0.680.93±0.230.63±0.270.38±0.112.91±0.71对照组4627.69±8.161.52±0.470.95±0.240.63±0.200.37±0.121.32±0.41 t0.9522.7690.3350.0180.28012.778P0.3440.0090.7390.9860.780<0.001
注:观察组:行白内障超声乳化联合多焦点IOL植入术;对照组:行白内障超声乳化联合单焦点IOL植入术。
本研究结果显示,两组患者术后均可获得良好的裸眼远视力,而观察组裸眼中、近距离视力明显优于对照组,术后脱镜率也明显高于对照组,这与既往研究结果一致[10-11]。OQASⅡ客观视觉质量分析系统检测客观调节幅度的原理是在最佳矫正情况下,通过附加-1.0~+3.0D的调节刺激,以0.5D递增,每个调节刺激下采集4副点扩散函数(PSF)图像,通过检测PSF图像即视觉质量的改变明确患者的调节幅度情况。客观调节幅度为视觉质量由最佳下降到只有50%之间的幅度,其优点为视标内置,避免干扰的同时更加客观、准确。本研究中观察组和对照组术后3mo的客观调节幅度分别为2.91±0.71、1.32±0.41D,差异有统计学意义(P<0.01)。离焦曲线结果显示,术后3mo,对照组仅在0.0D出现1个波峰,之后曲线下降趋势明显,而观察组离焦曲线在0~-3.5D间形成一个宽大的平台,与OQASⅡ客观视觉质量分析系统检测的客观调节幅度检查结果相符。此外,我们发现两组患者MTF cut-off、三种对比度视力差异均无统计学意义(P>0.05),观察组OSI大于对照组,差异有统计学意义(P<0.05),分析可能与区域折射多焦点IOL的不同光学面及过渡区增加了光的散射有关。
研究发现,多焦点IOL植入术后眩光等不良现象的发生率与单焦点IOL植入术后无明显差异[12-13],另有研究发现多焦点IOL植入术后眩光、色圈、重影等症状发生率较单焦点IOL植入术后高[14]。本研究结果显示,观察组患者术后眩光、重影等光学干扰症状发生率为11%,略高于对照组(7%),但两者差异无统计学意义(P>0.05)。分析认为术后的视觉干扰症状和手术满意度受主观因素影响较大,患者的心理因素、术前期望值不同对术后的主观感受有很大影响,因此术前与患者的充分沟通非常重要。
综上所述,单焦点IOL和多焦点IOL都能够很好地提高白内障患者的术后远视力,区域折射多焦点IOL(SBL-3)客观调节幅度明显大于单焦点IOL,可为患者提供良好的全程视力和视觉质量,提高术后脱镜率和满意度。
