老年患者多重用药处方精简干预临床效果的Meta分析
2019-03-27李晨林欣陈孟莉
李晨,林欣,陈孟莉*
(1解放军总医院药学部南楼药房,2解放军总医院国家老年疾病临床医学研究中心,北京100853)
老年患者多病共存现象较为普遍,≥65岁老年患者中约一半有≥3种疾病共存,1/5的患者存在≥5种疾病,这意味着大多数老年患者每天用药数目远远≥3种。适当的多重用药[1]可以改善患者症状,延缓疾病进展,而不适当的多重用药常会引起药物间相互作用、不良事件发生,据统计有约17%老年患者入院是由药物不良反应导致的[2]。

Cooper等[7]对老年患者使用特定类别药物进行处方精简的研究进行系统综述,概括总结目前处方精简具体的目标药物类别; 2018年Thillainadesan等[8]分析处方精简干预对老年住院患者用药及临床结局的影响,结局指标主要涉及潜在不适当用药数目及用药相关问题分析。目前相关研究均未从临床较为直观的结局指标如全因死亡率、不良反应事件发生率等方面表明处方精简干预措施的临床可行性及益处。笔者将通过荟萃分析方法评价处方精简干预对老年多重用药患者临床结局的影响。
1 对象与方法
1.1 检索策略
本次文献检索范围为建库(1990年)至2018年2月,收集已发表的处方精简干预对老年多重用药患者临床结局的中英文文献。通过在Pubmed、Web of Science(SCI)、Embase、The Cochrane Library、中国知网(CNKI)、万方(WanFang)数据库中使用主题词检索文献。检索主题词包括:(1)“elderly” or “aged” or “the aged” or “geriatric” or “older” or “aging” or “veteran” or “older adult” ;(2)“polypharmacy” or “≥3种药物” or “drug” or “medication” or “prescri*”;(3)“deprescrib*” or“reduc*” or “stop*” or“withdraw*” or “cessation” or “ceas*” or “discontinu*” ;(4)文章类型选择 Clinical Trial, Controlled Clinical Trial, Multicenter Study, Pragmatic Clinical Trial, Randomized Controlled Trial (RCT);(5) 1 and 2 and 3 and 4。由2位研究者独立对检索文献的标题和摘要进行审查,按照纳入排除标准进行筛选,并排除重复数据和文献,如有分歧,进行讨论。纳入标准:(1)研究对象年龄≥65岁,用药种类数≥3种,如果纳入人群绝大多数用药种类中位数≥3种,该研究也包含在内;(2)干预措施包括特异性处方精简及以教育为主处方精简,对照组干预为日常照护;(3)结局指标涉及全因死亡率、跌倒,住院时长、急诊访问率等其他临床指标;(4)研究类型为公开发表的随机对照实验。排除标准:(1)非RCT研究;(2)有关健康结局或生活质量相关指标未使用标准化量表进行描述;(3)除中文和英文外其他语种的相关文章。
1.2 数据提取
仔细阅读文献标题、摘要进行筛选,根据纳入排除标准阅读全文,确定文献是否入选,并对文章质量进行评价,最后进行资料提取。资料提取内容包括:标题、第一作者、文章类型、国家、干预类型、使用辅助工具、干预地点、随访时间、纳入人数、平均年龄、结局指标、具体见表1。
1.3 文献质量评估方法
RCT研究根据Cochrane 协作网偏倚风险评价工具进行偏倚评估,主要包括6个方面,即随机分配方法、分配方案隐藏、盲法、结果数据的完整性、选择性报告研究结果、其他偏倚来源,具体见图1。
1.4 统计学处理
采用Review Manager 5.3软件进行Meta分析。

表1 老年多重用药患者处方精简干预纳入随机对照试验基本特征
MAI: medication appropriateness index; DBI: drug burden index; STOPP: screening tool of older person′s prescriptions; FORTA: fit for the aged; FRIDs: fall-risk-increasing drugs: START: screening tool to alert right treatment; SF-36: short-form 36; ADR: adverse drug reactions; PIM: potentially inappropriate medication; EQ-5D: the Euro Qol-5D instrument; MMSE: mini-mental state examination; ED: Emergency Department; IADL: instru-mental activity of daily living; ADL: activity of daily living; SIB-S: short form of severe impairment battery.

图1 纳入随机对照研究偏倚分布
通过I2来评估纳入研究的异质性;若研究之间具有较好的同质性,即I2<50%,采用固定效应模型进行合并分析;反之,采用随机效应模型进行合并分析。计算合并统计量OR值及95%置信区间(95%CI)。
2 结 果
2.1 文献检索结果
本研究共检索得到文献1 185篇(PubMed 455篇;Embase 509篇;Cocharne 21篇;SCI 200篇;CNKI 0篇;万方0篇),自动及手动去重后共870篇,通过阅读筛选最终纳入18篇RCT文献。
2.2 Meta分析结果
2.2.1 全因死亡率 在已纳入的18篇RCT研究中,13篇文章中研究结局包含全因死亡率[9,12-19,23-25],随访时间在1.25~15个月不等。在13篇文章中有2篇报道同一研究的不同临床结局[23,24]。2014年Pitkala等[19]研究中是对病房进行随机分组而非单个患者进行随机分组,研究人群选择年老体弱患者导致流失较多,尚未进行干预,随机组和对照组死亡人数已有差异,在全因死亡率的分析中对结果造成显著差异,对该研究进行敏感性分析,发现剔除该研究后异质性降低较多,故将此研究从全因死亡率分析中剔除,偏倚见图2。
对纳入的11篇文章进行异质性检验,I2=18%,采用固定效应模型进行meta分析,共涉及3 961名患者(干预组,n=2 108),为减少结局偏倚,全因死亡率采用意向性分析(Intention-To-Treat,ITT),基于目前纳入数据表明:处方精简不能改善多重用药老年患者的全因死亡率[OR=0.86(0.67,1.09)]。
2.2.1.1 随访时间不同全因死亡率比较 根据随访时间不同汇总11篇RCT研究中全因死亡率,对随访时间较长(>6个月)、随访时间较短(≤6个月)全因死亡率异质性分析显示I2值分别为0%和10%,故选用固定效应模型分析全因死亡率,结果发现随访时间较长(>6个月)的处方精简干预对降低患者全因死亡率有一定优势[OR=0.58,95%CI(0.39~0.86);6篇RCT,n=1 959],而随访时间较短(≤6个月)的处方精简过程并未改变患者全因死亡率[OR=1.02,95%CI(0.76~1.36);6篇RCT,n=2 097]。图3为不同随访时间处方精简干预全因死亡率的森林图。
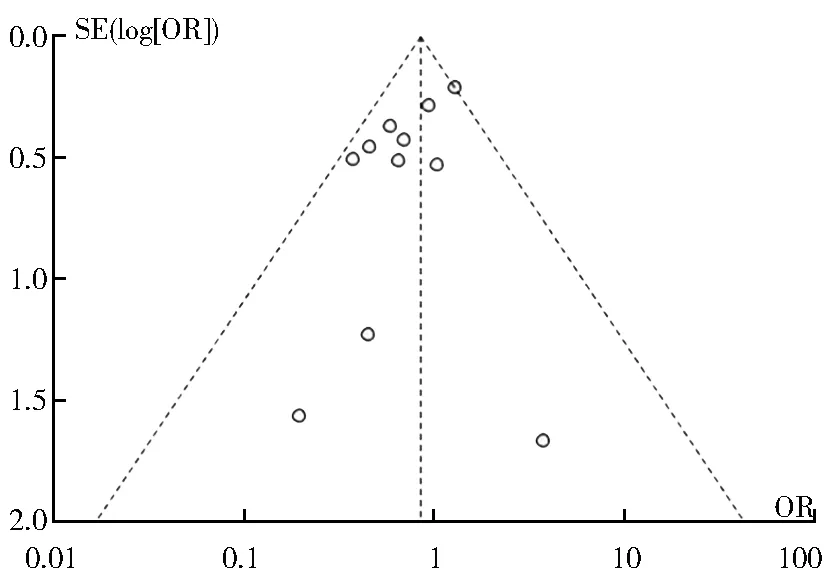
图2 全因死亡率的漏斗图
2.2.1.2 特异性干预全因死亡率分析 仅有一篇RCT研究采用教育干预方式,其余10篇均为特异性干预。汇总特异性干预全因死亡率相关数据,异质性分析显示I2=0%,故选用固定效应模型。结果显示特异性处方精简干预方式可以降低患者全因死亡率[OR=0.68,95%CI(0.51~0.92);10篇RCT,n=2 997],图4为特异性精简干预对全因死亡率的森林图。
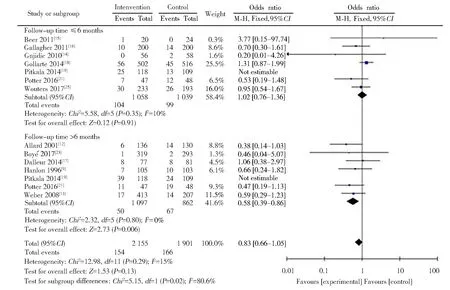
图3 基于随访时间进行处方精简干预对多重用药老年患者死亡率的亚组分析(随机对照研究)

图4 基于干预方式不同进行处方精简干预对多重用药老年患者死亡率的亚组分析(随机对照研究)
2.2.1.3 不同年龄段全因死亡率比较 对≥80岁及< 80岁2个年龄段全因死亡率的异质性分析发现,I2值分别为39%和0%,选用固定效应模型分析死亡率,结果表明对不同年龄段患者进行处方精简干预不影响全因死亡率[OR=0.63,95%CI(0.40~1.02)vsOR=0.95, 95%CI(0.72~1.25)]。
2.2.1.4 不同认知状态全因死亡率比较 汇总不同认知状态对全因死亡率影响数据,对认知完好及认知障碍患者全因死亡率异质性分析显示I2分别为0%和42%,差异无统计学意义(P>0.05),选用固定效应模型,结果显示处方精简干预对不同认知状态患者的全因死亡率无显著性影响[OR=0.63,95%CI(0.37~1.07)vsOR=0.93, 95%CI(0.71~1.22)]。
2.2.2 跌倒 汇总有关处方精简干预后跌倒人数及年人均跌倒次数的数据,异质性分析显示I2分别为0%和8%,采用固定效应模型分析显示处方精简不能减少跌倒人数(OR=0.98, 95%CI(0.74~1.27);4篇RCT;n=1 614),但可以降低年人均跌倒次数(mean difference,MD)[MD=-0.11, 95%CI(-0.21~-0.02),3篇RCT,n=844]。森林图见图5。
2.2.3 住院时长 在18篇RCT中有3篇以住院时长作为结局指标,异质性分析显示I2=65%,有较高异质性,采用随机效应模型分析。结果显示处方精简干预可以缩短老年多重用药患者住院时长[MD=-0.49, 95%CI(-0.76~-0.22),n=1 325],森林图见图6。
3 讨 论
处方精简作为一种新兴药学服务尚未被国内医务人员所熟悉[27]。2016年NHS向医疗保健工作者推行“PrescQIPP多重用药和处方优化”程序并进行调查,结果显示医护人员对多重用药定期评估产生的获益表示认同,但只有41%的医疗保健人员对处方精简干预行为进行积极回应,主要是因为该干预对医护人员或团队要求较高,且临床支持证据不充分[4]。本文是国内首次系统描述处方精简干预对老年多重用药患者临床结局的影响。


图5 处方精简干预对多重用药老年患者人均年跌倒次数的影响(随机对照研究)
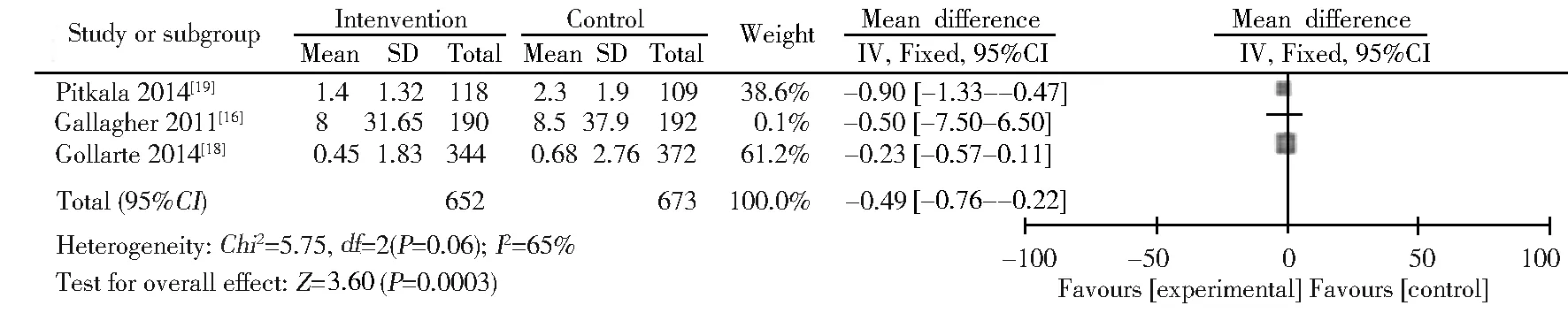
图6 处方精简干预对多重用药老年患者住院时长的影响(随机对照研究)
目前已有流行病学和动物学证据表明多重用药与高龄状态较差的健康结局相关[28,29],但从目前纳入研究的荟萃分析结果表明,高龄老年患者药物精简未能改变全因死亡率。若仅从OR值分析,<80岁老年患者相较高龄患者精简干预降低全因死亡率的趋势更明显,可能表明处方精简敏感性受年龄周期的限制;认知完好较认知障碍患者在降低全因死亡率方面似乎更有优势,以上两方面均需进一步研究。选择适宜年龄段及认知状态的老年患者,采用特异性干预方式、适宜的随访时间等均可能是精简干预取得临床获益的因素。
处方精简干预要求每次只精简一种药物,且精简的目标药物不影响治疗用药临床结局,这也是处方精简干预临床获益不明确的重要原因。例如对高龄患者使用的预防用药进行精简,患者的健康结局尤其是全因死亡率几乎不受影响,这与之前对特定类别药物进行处方精简的系统分析结果一致,所以仅从临床结局分析,可能会削弱处方精简干预的优势。
在纳入的18篇RCT中有6篇是对易致跌倒药物进行精简研究[11,13,16,18,21-23],荟萃分析结果表明处方精简不能减少跌倒人数,但可降低老年患者年人均跌倒次数,这和Iyer等研究得到的结论是一致的,对中枢神经系统药物如镇静药物、抗抑郁药、胆碱酯酶抑制剂和抗精神病药物等进行干预并长期随访,结果显示抗精神病药物干预在降低老年患者跌倒次数、提高认知功能方面具有一定优势[30]。处方精简干预RCT研究中有3篇结局涉及患者的住院时长,分析结果表明处方精简干预可以缩短患者住院时长,但文章间的异质性较大,需谨慎解读[16,18,19]。
处方精简一词广泛使用较迟,因此在检索时需要扩大检索范围。本文纳入的研究中,较多研究旨在评估处方精简干预的可行性而不是对健康相关结局指标或临床结局的影响,导致结局指标较多且散,难以进行定量分析。患者的健康状况、干预地点、随访时间的不确定性均会对结局产生偏倚影响,因此得到的荟萃分析结果需谨慎解读。从检索结果可以看到近年有关处方精简的RCT研究越来越多,大家越来越关注处方精简这一药学干预手段,但上述局限性很难在目前的研究中得到获得最佳临床受益的目标人群,仍需更高质量、更严谨的RCT进行验证。
综上,目前证据表明特异性处方精简干预或较长随访时间的处方精简干预过程可能会延长患者寿命。有限的证据表明,处方精简干预不能减少跌倒患者人数,但可以减少患者年跌倒次数,缩短住院时长。尽管仍需要更多的RCT研究,但目前证据表明通过处方精简干预减少不适当的多重用药是安全可行的。
