终末期肾脏病并发缩窄性心包炎1例
2019-03-20任棉韩飞寿张飞陈江华
任棉 韩飞 寿张飞 陈江华
患者 男,23岁。因“反复双下肢浮肿10余年,腹胀2年余”于 2015年 10月 27日收治入浙江大学医学院附属第一医院。患者10余年前因反复双下肢浮肿诊断为慢性肾病,2009年外院肾穿刺病理学检查结果提示“不典型膜性肾病,不除外膜增生性肾小球肾炎”,予糖皮质激素、环磷酰胺及环孢素等药物治疗(外院用药,具体不详)效果不佳。2年前患者感腹胀、活动后略感胸闷,尿量约400ml/d。入院查体示:血压 163/116mmHg,慢性肾病面容,肺呼吸音粗,腹膨隆,腹壁紧张,移动性浊音阳性,双下肢轻度浮肿。实验室检查示:Hb 71g/L,白蛋白30.0g/L,肌酐 650μmol/L,血钙 1.52mmol/L,血磷2.17mmol/L,甲状旁腺激素311.0pg/ml。腹部超声检查示:左肝饱满,肝静脉增宽,腹腔大量积液。肺部CT检查示:肺部两侧胸腔积液伴两下肺萎缩,心影增大。予以维持性血液透析、腹水引流、静脉补充白蛋白等治疗后,患者腹胀症状未见缓解,血压150/100mmHg,尿量500ml/d。心脏超声检查示:心包局部增厚、增强、脏壁层黏连伴局部心包强回声斑块形成,室间隔舒张早期矛盾运动;左心室舒张功能减低(限制性充盈),下腔静脉、肝静脉扩张征(图1-4)。腹部+泌尿系统+血管彩色超声检查示:大量腹水,左肝饱满,肝三支静脉增宽,双肾慢性病图像。胸部X线正位片示:心影增大。诊断考虑为“缩窄性心包炎”。心胸外科会诊结果:因患者一般情况较差,不适宜行心包切除术。

图1 心脏超声检查示室间隔舒张早期矛盾运动

图2 心脏超声检查示心包强回声斑块
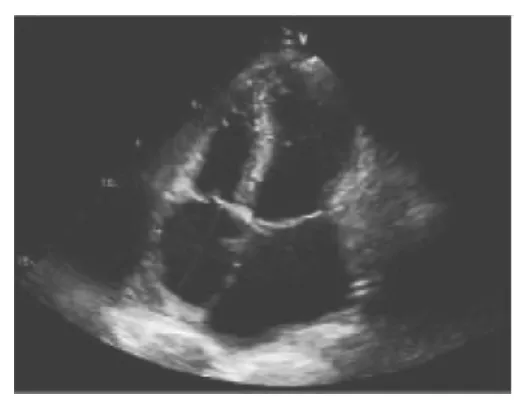
图3 心脏超声检查示左心房内径4.23cm,左心室内径3.49cm
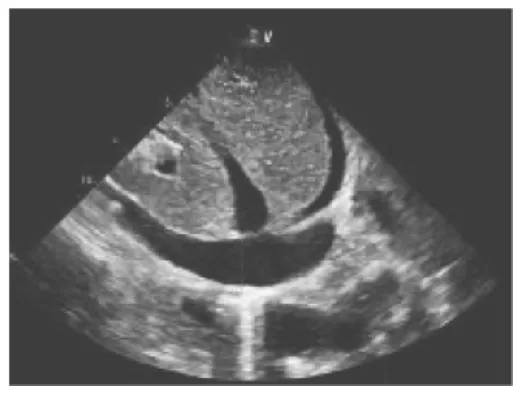
图4 心脏超声检查示下腔静脉直径2.26cm
后因患者持续存在胸闷、腹胀等不适,且不耐受血液透析,于2016年4月2日始行腹膜透析,方案为1.5%透析液[通用名:腹膜透析液(乳酸盐-G 1.5%),中国广州百特医疗用品有限公司,规格:含1.5%葡萄糖(2L;2.5L/袋)]2 000ml留腹 6h,2次/d,模式为持续非卧床腹膜透析。患者行腹膜透析后,控制超滤量约600~800ml/d,小便量约400ml/d,腹胀缓解,全身无浮肿、皮肤未见明显干燥,病情稳定,于2016年4月8日出院。后患者于门诊随访,至2017年9月12日,未诉明显不适,相关评估参数为:腹膜透析方案为1.5%透析液2 000ml留腹6h,3次/d,腹膜转运类型为高平均,血压 138/98mmHg,Hb 134g/L,白蛋白 33.0g/L, 肌酐 384μmol/L,血 钙2.06mmol/L,血磷 1.35 mmol/L,甲状旁腺激素184.9 pg/ml,尿量500ml/d,日超滤量550ml。复查心脏超声示:心包局部增厚、增强、脏壁层粘连伴局部心包强回声斑块形成,室间隔舒张早期矛盾运动;下腔静脉、肝静脉扩张。肾功能较前有所恢复,营养状态及其他评估指标未提示明显异常。
讨论终末期肾脏病并发缩窄性心包炎在临床上属罕见病。心包缩窄是由于心脏被致密增厚的纤维化或钙化心包所包围,进而心室舒张期扩张受限,充盈减少,导致心搏量下降以及回流受阻。缩窄性心包炎的典型症状为呼吸困难、乏力、周围水肿等,体征为心脏舒张功能障碍引起的静脉充血征,如低血压、肝肿大、腹水、颈静脉扩张、Kussmaul征[1]。欧洲心脏病学学会心包疾病诊断与治疗指南指出,缩窄性心包炎多由心脏外科手术、心包炎(尤其结核性心包炎)继发而来,可结合基于右心舒张功能受损相关的临床症状、体征以及一项或多项提示心包缩窄的影像学检查(心脏动态超声、胸部X线片、心导管检查、心脏CT和心脏MRI等)诊断,外科手术为最重要的治疗手段。而终末期肾脏病并发缩窄性心包炎只被描述为极罕见[2],其病因、发病机制以及诊疗未予以相关推荐。
本例患者以腹水为首发症状,临床表现及影像学检查均无急性心包炎及心包积液等相关提示,既往无心包炎及外科手术病史。而慢性肾病患者由于肾小球滤过功能下降,尿毒素体内蓄积,可引起全身慢性炎症反应,累及心包可能引起心包的纤维化;同时,尿磷排泄减少,高血磷会与血钙结合成磷酸钙沉积于软组织,导致软组织异位钙化。有研究表明,纤维母细胞生长因子23和Klotho蛋白(Fgf 23-Klotho)活性缺乏导致钙磷代谢紊乱,在小鼠模型上体现为广泛血管和软组织钙化[3],且有临床研究证实由肾小管表达的Klotho蛋白在肾功能受损时表达下调,而它的缺乏与慢性肾病患者并发左心室肥厚密切相关[4]。该例患者未发现缩窄性心包炎的常见诱因,既往慢性肾病10余年,其并发的缩窄性心包炎可能与慢性肾病进程中尿毒素累积及钙磷代谢紊乱有关,但目前无相关证据证实。
外科手术是目前指南推荐唯一确证有效的治疗方法,缩窄性心包炎患者行心包切除术治疗,5年生存率为78%,10年生存率为58%[5]。但相比于单纯的缩窄性心包炎患者,合并终末期肾脏病的患者由于肾脏排泄及代谢功能下降,尿毒素蓄积及内分泌功能障碍,会并存水、电解质、内分泌代谢紊乱,营养不良,心脏、消化道及中枢神经系统等多脏器损伤,对于外科手术而言,均是围术期及术后恢复的危险因素。文献报道的3例终末期肾脏病并发缩窄性心包炎的患者,均在1年内死亡,其中2例选择手术治疗[6-8]。这可以看出,终末期肾脏病并发缩窄性心包炎的患者生存预后极差,目前尚无有效治疗手段。Cardells等[9]报道了3例缩窄性心包炎患者在外科手术失败或不具备手术适应证时,采用腹膜透析治疗后临床症状明显缓解的案例。相比血液透析,腹膜透析对于血流动力学及血容量的影响较小。既往报道指出,腹膜透析减轻了心脏的容量负荷,对终末期肾病合并难治性充血性心力衰竭是有效且安全的治疗手段[10-11]。本例患者由血液透析改为腹膜透析后临床症状明显改善,实验室指标评估稳定,肾功能较住院期间有所恢复,心脏限制性充盈征象缓解。笔者总结该例患者的治疗体会,除国际腹膜透析学会心血管危险因素评估与管理的相关推荐外,随访评估患者的残肾功能、腹膜转运功能、血压、血糖及营养状态等[12],控制好患者的超滤水平有助于减轻其心脏的容量负荷,而规律复查心脏动态超声评估患者心脏舒张功能,对于评价患者缩窄性心包炎进展及是否存在循环衰竭的危险有着积极的意义。此外,腹膜透析可能是终末期肾脏病合并缩窄性心包炎患者可供选择的治疗方式之一。但其治疗价值仍需进一步长期随访评估以及更多临床病例的验证。
