膀胱尿路上皮癌患者外周血中性粒细胞/淋巴细胞比值及相关病理特征的关系研究
2019-03-19吴红章
吴红章
(河北省任丘市人民医院泌尿外科,河北任丘 062550)
外周血中性粒细胞/淋巴细胞比值(NLR)作为全身炎性反应的标志之一,对癌症的发展及预后发挥着重要的作用。监测血液中NLR是一种方便易行、重复性好且价格低廉的方法,在临床诊断治疗中的作用日益显现[1-2]。目前,NLR与恶性肿瘤的关系已成为临床研究的热点[3],本研究分析了91例膀胱尿路上皮癌患者术前NLR值,并探讨NLR与膀胱尿路上皮癌患者病理特征的关系,为临床上监测膀胱尿路上皮癌患者的肿瘤发展状态,提高诊断效能,评价治疗效果提供依据, 现将结果报道如下。
1 资料与方法
1.1一般资料 收集2015年1月至2017年10月在本院确诊的膀胱尿路上皮癌患者91例,并经病理证实为膀胱尿路上皮癌。其中男57例,女34例;年龄39~77岁,平均年龄(56.4±11.2)岁。对象纳入标准:(1)术前未接受过放、化疗治疗;(2)术后经病理诊断为膀胱尿路上皮癌患者;(3)术前1个月内无感染性疾病,无传染性疾病史,无其他可能影响血常规的相关疾病;(4)术前1周内未服用激素等可能影响血常规的药物;(5)中性粒细胞、淋巴细胞及相关病理指标资料完整。排除标准:(1)近期有感染性疾病或有自身免疫性疾病史、传染性疾病史的患者;(2)合并其他部位原发肿瘤病史者;(3)术前接受放疗或化疗者;(4)实验室资料、病理资料等不完整。
1.2实验室检测方法 所有患者在术前均进行血常规检测,采集空腹静脉血2~5 mL,由Sysmex XT-2000i全自动五分类血液分析仪完成检测。记录外周血中性粒细胞计数、淋巴细胞计数,并计算NLR值,NLR=中性粒细胞计数/淋巴细胞计数。
1.3病理资料收集 主要包括肿瘤数量、肿瘤大小、病理分级、浸润程度、组织分化程度、是否发生淋巴结转移等,其中肿瘤大小、病理分级、浸润程度、组织分化程度通过术后病理科出具的病理报告获得,肿瘤数量、是否发生淋巴结转移等数据通过查阅病历或由手术医生提供。
2 结 果
2.1膀胱尿路上皮癌患者临床病理特征与NLR水平关系 本次研究表明,不同性别、不同年龄间的NLR水平比较,差异无统计学意义(P>0.05)。肿瘤≥4 cm的患者NLR水平高于肿瘤<4 cm的膀胱尿路上皮癌患者(P<0.05)。多病灶患者NLR水平高于单病灶患者(P<0.05)。病理分级为G3、G4的患者NLR水平高于病理分级为G1、G2的患者(P<0.05)。组织分化程度越高,患者NLR水平越高(P<0.05)。有淋巴结转移的患者NLR水平高于无淋巴结转移的患者(P<0.05)。浸润程度为T3、T4的患者NLR水平高于浸润程度为T1、T2的患者(P<0.05)。见表1。

表1 膀胱尿路上皮癌患者临床病理特征与NLR水平的关系
2.2确定NLR临界值 根据患者外周血中性粒细胞计数和淋巴细胞计数来计数NLR,并绘制ROC曲线,确定NLR临界值。制作ROC曲线图并计数曲线下面积,见图1,选取约登指数最大的NLR值为临界值。结果显示,本研究以NLR=3.1为临界值,曲线下面积为0.839。将NLR>3.1的38例设为NLR高水平组,NLR≤3.1的53例设为NLR低水平组。
2.3NLR取值影响因素的Logistic回归分析结果 以NLR分组(NLR高水平组和NLR低水平组)为因变量,以肿瘤大小、肿瘤数目、病理分级、是否有淋巴结转移、肿瘤浸润程度、组织分化程度为自变量进行多因素二分类Logistic回归分析。结果可见,是否有淋巴结转移、肿瘤浸润程度及组织分化程度是影响NLR取值的独立影响因素。发生淋巴结转移的膀胱尿路上皮癌患者,其NLR为高水平的概率高于无淋巴结转移的患者(P<0.05);肿瘤浸润度为T1、T2的患者,其NLR为高水平的概率低于浸润度为T3、T4的患者(P<0.05);与高分化程度的膀胱尿路上皮癌患者相比,中、低分化程度的患者发生NLR高水平的概率较低(P<0.05)。而本次研究发现,肿瘤大小、肿瘤数目和病理分级等病理特征对NLR的影响差异无统计学意义(P>0.05)。见表2。

图1 膀胱尿路上皮癌患者外周血NLR的ROC曲线
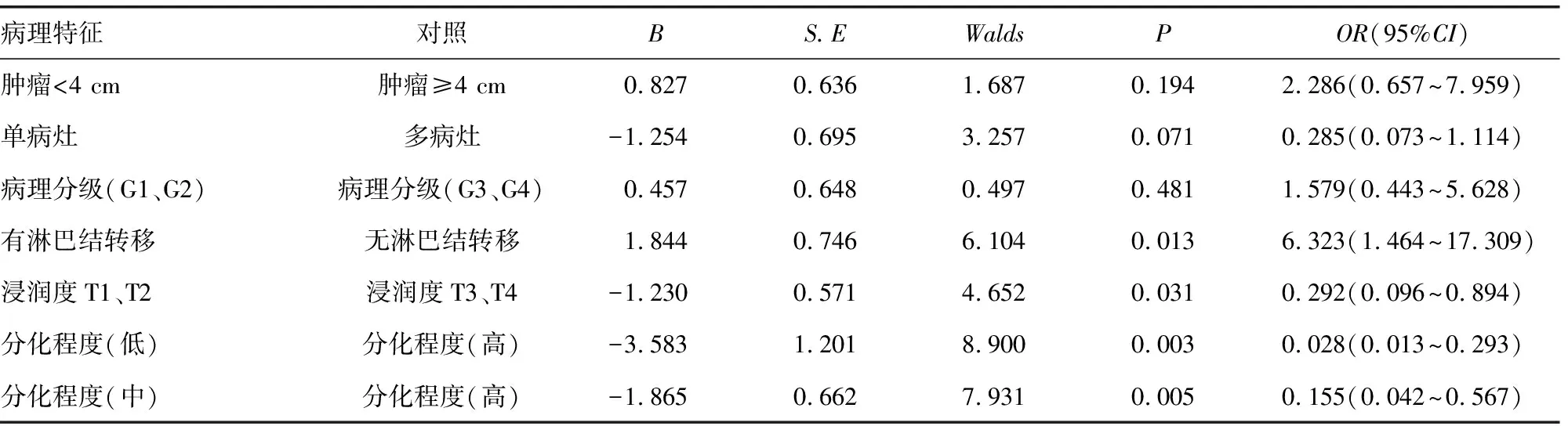
表2 NLR取值影响因素的Logistic回归分析结果
3 讨 论
炎性反应与肿瘤的发生、发展密切相关, 多种炎症因子共同参与了恶性肿瘤细胞发生、发展过程[1,4]。中性粒细胞在非特异性细胞免疫系统中起着十分重要的作用,它处于机体抵御炎性反应的第一线,当发生炎性反应时,它们被趋化性物质吸引到炎症部位产生免疫应答。淋巴细胞是机体重要免疫细胞,能够监测肿瘤的免疫作用, 淋巴细胞减少提示机体免疫力降低。因此,NLR增大说明机体炎性反应增加而对肿瘤的抑制能力相对下降,进而介导肿瘤的发展过程[1]。
本次研究发现有淋巴结转移的患者NLR值为高水平(NLR>3.1)的概率高于未发生淋巴结转移的患者,这与其他研究结果基本一致[5-8],目前NLR已被证明与淋巴结转移有一定相关性,在高NLR 组患者中,淋巴结的转移率也更高[9]。中性粒细胞持续活化分泌的血管内皮生长因子可促进肿瘤血管生成和肿瘤的转移,而淋巴细胞可抑制肿瘤的浸润及淋巴结的转移。因此,NLR 的升高提示中性粒细胞计数相对增多和淋巴细胞的相对降低,导致淋巴结转移的增强和抑制肿瘤能力减弱,从而促进淋巴结的转移[10-11]。
本次研究发现肿瘤细胞浸润度低(T1、T2)的患者发生NLR低水平(NLR≤3.1)的概率明显高于浸润度高(T3、T4)的肿瘤患者,提示肿瘤细胞浸润度与NLR水平可能存在正相关关系。有研究表明,适宜的微环境是肿瘤细胞生长、浸润、分化的必要条件[12],中性粒细胞和淋巴细胞是构成肿瘤微环境的主要细胞之一,中性粒细胞能够释放促肿瘤因子,该因子通过对肿瘤细胞生长及调亡信号进行调节从而导致肿瘤细胞的浸润[13],而淋巴细胞通过参与构建免疫屏障,发挥机体对肿瘤细胞的免疫功能,从而抑制肿瘤细胞的生长或杀伤恶性肿瘤细胞,因此,是机体免疫力的重要指标,淋巴细胞下降反映机体抗肿瘤免疫能力下降。NLR 升高是中性粒细胞升高和淋巴细胞下降共同作用下的结果,NLR升高表明肿瘤组织浸润能力相对于免疫功能更强,一定程度上促进了肿瘤组织的生长与浸润能力。
本次研究结果表明,肿瘤为中、低分化程度的患者,其NLR为低水平(NLR≤3.1)的概率更大,提示分化程度高的膀胱尿路上皮癌患者NLR值较高,这与其他研究结果相一致[14-17]。有文献表明中性粒细胞相对于淋巴细胞水平越高,其抑制转化生长因子信号通路的能力越强,肿瘤发展越快[18]。此外,中性粒细胞还可以分泌各种炎性因子和细胞因子引起各种氧化损伤,改变微环境和血管通透性,从而促进肿瘤的生长与分化能力。
多因素Logistic回归分析发现,肿瘤是否发生淋巴结转移、浸润程度与分化程度是影响膀胱尿路上皮癌患者NLR取值的独立危险因素,可作为临床上预测膀胱上皮癌发生、发展过程及治疗效果的重要预测指标,具有重要的临床意义。但由于本次研究受到样本量和研究时间的限制,具有一定的局限性,期待多中心、大样本以及分子生物学研究深入探讨病理特征与NLR的关系,为NLR在膀胱尿路上皮癌临床诊断、治疗、干预效果评价方面提供更充分的理论依据。
4 结 论
NLR与肿瘤淋巴结转移状况、浸润程度和组织分化程度间有显著相关性,以NLR作为膀胱尿路上皮癌发生、发展的预测指标具有一定的临床意义。
