药物洗脱支架置入后早期冠状动脉支架内血栓的危险因素分析
2019-03-18刘永兴彭万忠杨海萍邢靖贤刘娟刘均英于建才徐泽升
刘永兴 彭万忠 杨海萍 邢靖贤 刘娟 刘均英 于建才 徐泽升
早期支架内血栓(early stent thrombosis,EST)是冠状动脉介入治疗术后一种少见而严重的并发症,发生率为1%~5%[1],病死率约为25%[2],预后差。近年来,随着经皮冠状动脉介入治疗(percutenous coronary intervention,PCI)技术的发展,PCI患者逐年增多,冠状动脉病变更复杂。因此,随着药物洗脱支架的广泛应用,EST的发生越来越被重视。本研究通过分析我院心脏中心近10年PCI患者的资料,探讨EST的危险因素。
1 对象和方法
1.1 研究对象
本研究为回顾性研究。沧州市中心医院2008—2018年行PCI的患者共有20 518例,107例发生EST,发生率为0.5%(107/20 518),病死率为23.4%(25/107)。107例患者中,4例PCI术后1个月内猝死在院外,6例由于再次胸痛就诊于其他医院,均为很可能的支架内血栓患者,97例经冠状动脉造影证实的明确EST患者为EST组。在未发生EST的PCI患者中,按照年龄、性别、危险因素相近似的原则,使用MATCH加权配对方法(1∶2)选取194例为对照组。291例患者中,男性127例(43.6%),女性164例(56.4%),年龄18~80岁,平均年龄为(68.1±8.2)岁。入选标准为:(1)发生在PCI术后24 h内的急性支架内血栓;(2)发生在PCI术后24 h至1个月内的亚急性支架内血栓。排除标准为:(1)发生在PCI术后1个月至1年内的晚期支架内血栓;(2)发生在PCI术后1年以上的极晚期支架内血栓。本研究符合医学伦理学要求,经我院伦理委员会批准。
1.2 方法
行冠状动脉造影评估冠状动脉病变情况,并由两名心脏病专家诊断EST。记录两组患者基线临床资料、冠状动脉造影情况和PCI资料。
1.3 统计学方法
2 结果
2.1 两组的临床资料比较
97例EST患者中,22例为急性支架内血栓,18例死亡;75例为亚急性支架内血栓,3例死亡。两组的高血压、高低密度脂蛋白胆固醇血症、吸烟、分叉病变、左前降支病变、右冠状动脉病变、左回旋支病变及进行预扩张等相似(均为P>0.05),但两组的糖尿病、高三酰甘油血症、高纤维蛋白原、ST段抬高型急性冠状动脉综合征、弥漫病变、小血管病变、多枚支架串联、支架≥30 mm、第二代药物涂层支架、未高压后扩张及使用血小板膜糖蛋白Ⅱb/Ⅲa受体拮抗剂等有显著差异(均为P<0.05),见表1。
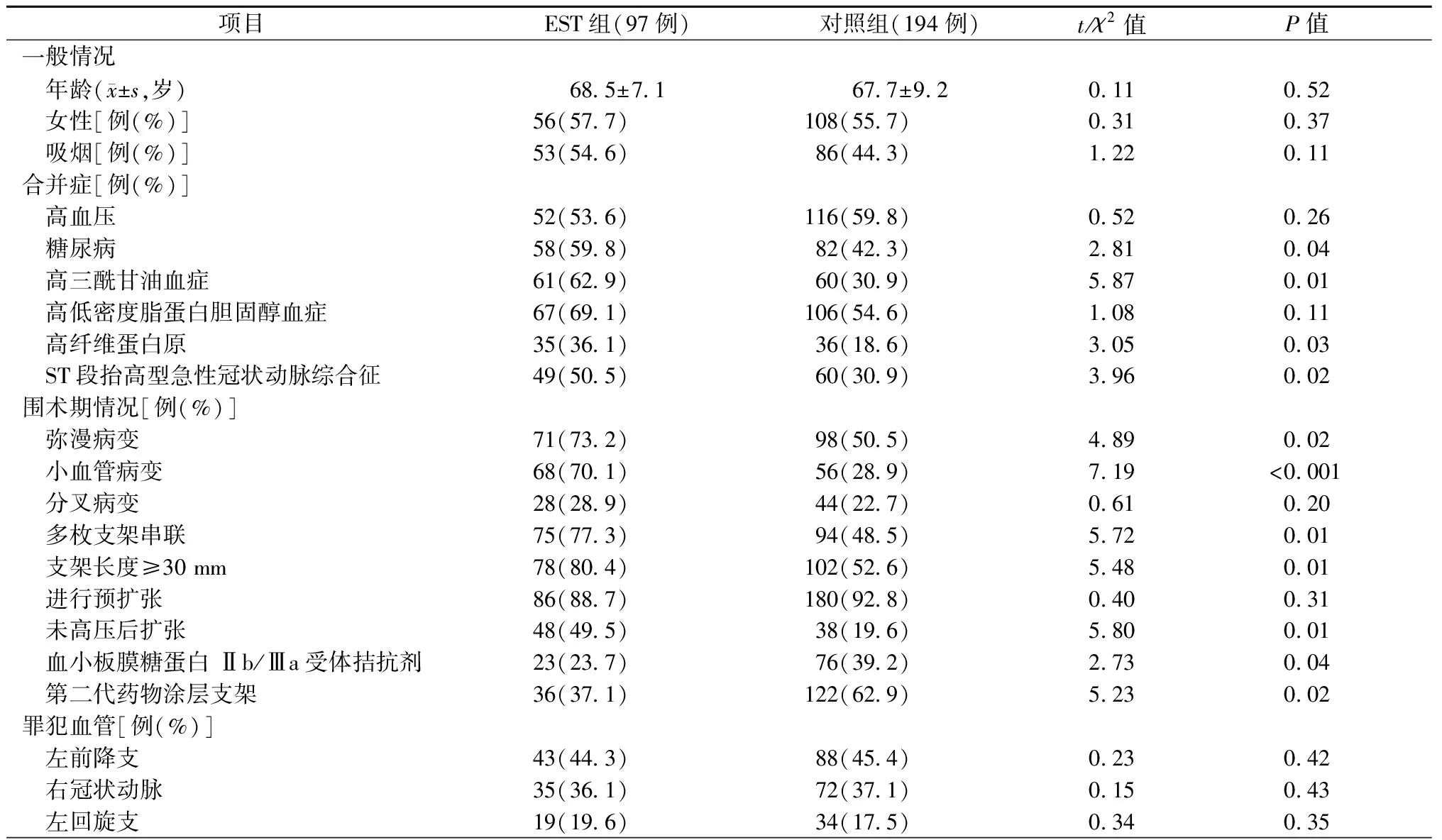
表1 两组的临床和冠状动脉造影资料比较
2.2 EST危险因素分析
多因素logistic回归分析发现,高三酰甘油血症、弥漫病变、小血管病变、多枚支架串联、支架长度≥30 mm、未应用第二代药物涂层支架、未高压后扩张是EST的危险因素(均为P<0.05)。其中,直径≤2.75 mm的小血管病变是最强的预测因素,见表2。

表2 EST危险因素分析
3 讨论
随着PCI技术的发展,手术并发症越来越受到关注,EST是PCI术后严重并发症,本研究中,其发生率为0.52%,病死率为23.4%,预后差,需引起医生的重视。
研究证实,支架内血栓是多因素共同作用的结果。本研究发现,EST主要与以下因素有关:(1)冠心病的危险因素:与既往研究相似[3],本研究发现EST组合并糖尿病及高三酰甘油血症的患者多,易导致冠状动脉多支病变或弥漫长病变,需置入多枚支架;(2)患者的临床特点:与Ascenzo等[4]研究相似,本研究证实EST组的ST段抬高型急性冠脉综合征及高纤维蛋白原的患者显著增多,可能与急性冠状动脉综合征患者的血液高凝状态有关;此外,再灌注损伤亦可能促进支架内血栓形成;(3)冠状动脉病变因素:冠状动脉弥漫病变、小血管病变增多,且为EST的独立危险因素,其中小血管病变是EST最强的预测因素。小血管病变尚无明确的定义,本研究将其定义为直径≤2.75 mm的冠状动脉。冠状动脉直径越小,血管阻力越大,冠状动脉血流量越小,故小血管病变支架内血栓的风险增高。Ishigami等[5]亦证实,冠状动脉直径及支架直径越小,发生支架内血栓的可能性越大。此外,病变长度>20 mm的病变定义为弥漫病变,EST组中的弥漫病变长度往往>30 mm,甚至更长,需置入支架长度≥30 mm或多枚支架串联[6],冠状动脉支架长度≥31.5 mm时,支架内血栓形成的事件明显增加,可能与置入支架越长,血管内膜损伤面积越大及内皮化延迟相关;(4)支架本身因素:研究证实,第二代药物洗脱支架置入后,联合应用抗栓药物,EST的发生率偏低(<1%)[7-8]。本研究中,EST组中第二代药物洗脱支架的使用率为37.1%,明显低于对照组62.9%。第二代药物洗脱支架多采用钴铬或钴基合金支架平台,减小支架金属梁的厚度,有效缓解支架周围的炎症反应,减少EST的发生;同时,载体药物和聚合物涂层的改进,使用氟化共聚物涂层有更高的白蛋白吸附率,减少与纤维蛋白的结合,显著降低血小板聚集水平,减少支架内血栓的发生;(5)PCI技术因素:支架置入术后的管腔形态不满意是术后亚急性血栓形成的主要预测因素[9]。本研究中,EST组中支架置入后未进行高压后扩张的患者占49.5%,而对照组中占19.6%,发生EST的小血管病变的患者大部分均未进行高压后扩张,因此支架置入后应给予高压后扩张,尤其是小血管病变,以减少支架膨胀不全及贴壁不良现象,降低EST的发生。支架贴壁不良可造成局部血流动力学改变,延迟血管内皮化,促进血栓形成。同时,支架边缘夹层及病变覆盖不完全,也是EST形成的危险因素[10];(6)抗栓药物的应用:药物涂层支架置入后需至少口服1年的阿司匹林和氯吡格雷双联抗血小板药物。近期研究发现,抗血小板治疗不充分亦是EST的主要原因之一[4]。本研究中,EST组应用血小板膜糖蛋白Ⅱb/Ⅲa受体拮抗剂的患者占23.7%,显著低于对照组39.2%,故除常规双联抗血小板药物外,对氯吡格雷抵抗的患者,必要时换用替格瑞洛[11],或应用血小板膜糖蛋白Ⅱb/Ⅲa受体拮抗剂强化抗血小板治疗,尤其对于EST高危的复杂冠状动脉病变的围术期抗栓治疗,更应该重视。
本研究有一些局限性。本研究为回顾性研究,研究质量不高,且未对患者进行长期随访。总之,EST有多种危险因素,其中直径≤2.75 mm的小血管病变是EST最强的预测因素,应选用第二代药物涂层支架;同时,高压后扩张越不能忽视,可防止支架贴壁不良,减少EST的发生。
利益冲突:无
