腹腔镜手术与开腹手术对急性阑尾炎患者创伤指标、免疫功能和疼痛评分对照分析
2019-03-09路海舰中一东北国际医院有限公司普外科辽宁沈阳110000
路海舰 中一东北国际医院(有限公司)普外科 (辽宁 沈阳 110000)
内容提要: 目的:探讨腹腔镜或开腹手术治疗急性阑尾炎,对患者免疫功能、创伤指标及疼痛评分的影响。方法:选取医院收治的急性阑尾炎患者158例,按照手术方式不同,分成腹腔镜组(80例)和开腹组(78例),比较两组手术前和手术7d后创伤指标、疼痛评分与免疫功能指标的变化。结果:腹腔镜组CD4+(48.18±3.24)%、CD4+/CD8+(1.67±0.49)显著高于开腹组,IL-8(24.45±3.17)pg/mL、PA(248.34±12.76)mg/L、TNF-α(65.94±7.56)pg/mL、CD8+(28.83±2.47)%、CRP(7.85±1.76)mg/L、IL-10(13.28±3.71)pg/mL显著低于开腹组(P<0.05);腹腔镜组在手术后NRS评分(3.28±0.74)分显著低于开腹组(5.63±1.06)分,P<0.05。结论:腹腔镜手术治疗急性阑尾炎相比开腹手术而言,对患者创伤性更小,免疫功能伤害更低,疼痛程度更轻。
急性阑尾炎是一种急腹症,发病率较高,临床上多采取阑尾切除术进行治疗。阑尾切除术按照术式不同,一般可分成腹腔镜切除术及开腹切除术。开腹切除为19世纪末应用以来的经典术式。而随着腹腔镜临床应用推广,腹腔镜介入手术成为急性阑尾炎治疗的临床新风向。本研究通过分析两种术式对急性阑尾炎的治疗效果,报道如下。
1.资料与方法
1.1 临床资料
本研究资料来源于医院2017年3月~2017年12月接诊的158例急性阑尾炎患者,纳入标准:①均为右下腹痛,经腹部CT、B超及术后病理学等检查确诊为急性阑尾炎;②患方签署知情同意书;③患者均为首次发病,既往无腹部手术史。排除标准:①排除对手术不耐受者;②排除有凝血功能障碍或全身感染性疾病者[1]。将入选者分成2组,腹腔镜组80例,男42例,女38例,年龄24~65岁,平均(41.52±3.07)岁,开腹组78例,男41例,女37例,年龄21~59岁,平均(38.73±2.95)岁,两组一般资料可以匹配比较,差异不显著(P>0.05)。
1.2 方法
1.2.1 开腹组
开腹组患者均为全麻状态下展开手术,患者平卧,按照患者腹部体征与病史特点,切开患者右下腹部直肌,或者麦氏点处,做一个纵向切口,大概4~6cm左右,吸尽腹腔积液。找到阑尾组织后,分离阑尾系膜和阑尾,“8”字包埋残余阑尾,双重结扎阑尾根部、肠系膜及阑尾动脉,用浸泡生理盐水的纱布擦净术野,缝合,关腹。
1.2.2 腹腔镜组
手术在全麻、平卧状态下开始,切开脐部1cm以上,置入1.0cm套管鞘,建立CO2人工气腹。戳穿右锁骨中线和脐平面的交点,置入1.0cm套管鞘,作为主操作孔。另于耻骨上方3cm处,建立副操作孔,置入0.5cm套管鞘。在腹腔镜观察下,沿回盲部探寻阑尾,吸出腹腔积液,将阑尾提起,以扇形方式展开阑尾组织,用超声刀游离阑尾动脉与阑尾系膜,以4号丝线结扎阑尾根部。用钛夹夹闭阑尾系膜,根部套扎后,以超声刀切断阑尾,加固处理,电凝阑尾根部黏膜,取出切除的阑尾。检查根部穿孔及术野出血情况,关闭CO2气腹,缝合。
1.3 观察指标与判定标准
比较两组手术前、手术7d后的临床效果。免疫功能指标有CD4+、CD8+和CD4+/CD8+,创伤指标有白介素-8(IL-8)、血清前白蛋白(PA)、C反应蛋白(CRP)、肿瘤坏死因子(TNF-α)、白介素-10(IL-10)。疼痛评分采用数字评分法(NRS),共有11个数字,0为无痛,10为最痛[2]。
1.4 统计学分析
使用统计学SPSS 24.0分析数据,计数资料以率(%)表示,χ2检验,计量资料以±s表示,组间和配对比较,t检验,P<0.05为差异有显著性。
2.结果
2.1 两组免疫功能和创伤指标变化的比较
手术前,两组免疫功能指标和创伤指标无显著差异(P>0.05),手术后,两组腹腔镜组IL-8、PA、CRP、TNF-α、IL-10均显著降低,CD4+/CD8+显著上升,腹腔镜组CD4+显著上升,CD8+显著降低,P<0.05。组间比较,腹腔镜组IL-8、PA、TNF-α、CD8+、CRP、IL-10显著低于开腹组,CD4+、CD4+/CD8+显著高于开腹组,P<0.05,见表1。
表1.组间免疫功能和创伤指标变化的比较(±s)
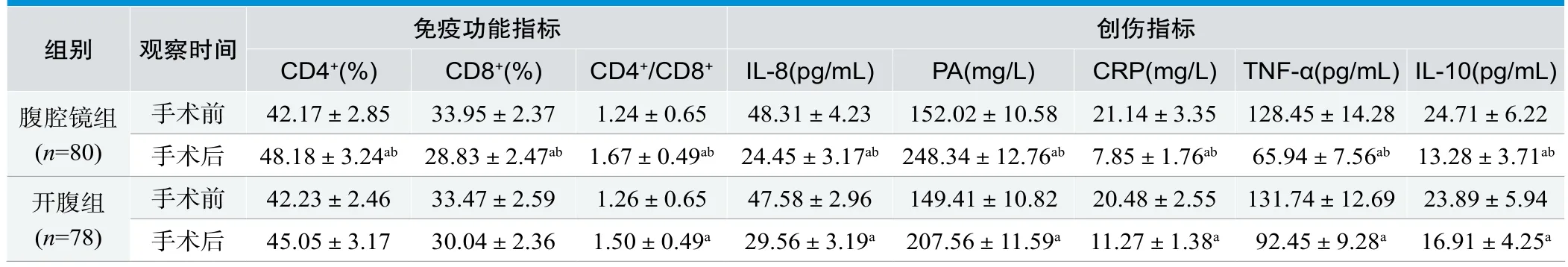
表1.组间免疫功能和创伤指标变化的比较(±s)
注:比手术前,aP<0.05;比开腹组,bP<0.05
创伤指标CD4+(%) CD8+(%) CD4+/CD8+ IL-8(pg/mL) PA(mg/L) CRP(mg/L)TNF-α(pg/mL)IL-10(pg/mL)腹腔镜组(n=80)组别 观察时间 免疫功能指标手术前 42.23±2.46 33.47±2.59 1.26±0.65 47.58±2.96 149.41±10.82 20.48±2.55 131.74±12.69 23.89±5.94手术后 45.05±3.17 30.04±2.36 1.50±0.49a 29.56±3.19a 207.56±11.59a 11.27±1.38a 92.45±9.28a 16.91±4.25a手术前 42.17±2.85 33.95±2.37 1.24±0.65 48.31±4.23 152.02±10.58 21.14±3.35 128.45±14.28 24.71±6.22手术后 48.18±3.24ab 28.83±2.47ab 1.67±0.49ab 24.45±3.17ab 248.34±12.76ab 7.85±1.76ab 65.94±7.56ab 13.28±3.71ab开腹组(n=78)
2.2 两组疼痛评分变化情况的比较
手术前,腹腔镜组NRS评分为(7.18±1.25)分,开腹组(6.94±1.18)分,差异不显著(P>0.05),手术后,腹腔镜组(3.28±0.74)分,开腹组(5.63±1.06)分,差异显著(P<0.05)。
3.讨论
急性阑尾炎病情发作时,由于大量炎性因子进入血液,会造成免疫系统紊乱,诱发一系列免疫应激反应。而免疫应激反应严重程度往往涉及到手术临床情况,例如术中出血量、创口大小等因素。免疫应激反应越严重,患者术后产生预后不良、感染等不良事件的概率就越大,患者越为疼痛[3]。本研究通过分析开腹手术和腹腔镜手术对急性阑尾炎的临床影响,发现腹腔镜组患者术后CRP、IL-10、CD8+、NRS评分、IL-8、PA、TNF-α下降程度,CD4+、CD4+/CD8+上升程度均和开腹组有显著差异(P<0.05),提示腹腔镜介入阑尾切除术取得较好疗效。腹腔镜具有良好可视范围,更适用于阑尾隐蔽的患者,同时对身体肥胖的患者,因为切口较小,有利于术后恢复。
总之,腹腔镜在创伤小、出血量少等方面有显著优势。综上所述,腹腔镜介入阑尾切除术更适用于急性阑尾炎的治疗,对促进血清创伤指标恢复,缩短免疫调节周期,降低患者疼痛有良好效果。
