颈椎前路减压Zero-P椎间植骨融合与钛板螺钉内固定Cage融合治疗单节段神经根型颈椎病的疗效比较
2019-02-28张丙才胡传亮官安红
张丙才 ,张 兴 ,胡传亮 ,官安红 ,黄 振 ,李 波
神经根型颈椎病是指颈椎间盘退行性改变及其继发性病理改变导致神经根受压,而引起相应神经分布区感觉、运动及反射障碍为主要临床表现的总称。目前,颈前路减压钛板螺钉内固定Cage融合术是治疗单节段神经根型颈椎病的经典术式,但由于钛板放置于颈椎前缘,增加了对椎前软组织的刺激,引起诸如颈前异物感、吞咽不适或困难等情况的发生,同时手术暴露范围大、时间长增加了感染、异位骨化等并发症的发生率,后期还存在钛板或螺钉松动或者断裂的可能[1]。而零切迹椎间融合(Zero profile interbody fusion cage,Zero-P)系统能有效避免上述缺陷,且在临床中得到了学者们的认可[2,3]。笔者对江苏省高邮市人民医院骨科近年行Zero-P椎间植骨融合与行钛板螺钉内固定Cage融合两种术式治疗神经根型颈椎病(单节段)的临床疗效作对比,报告如下。
1 对象与方法
1.1 对象 选取2015-02至2016-12我科诊治的32例神经根型颈椎病(单节段)患者,观察组行前路颈椎管减压Zero-P系统固定(n=20),对照组行钛板螺钉内固定Cage融合(n=12)。所有患者术前均拍摄标准颈椎正侧位片和伸屈动力位片,行颈椎计算机X线断层扫描(computed tomography,CT)和核磁共振成像(magnetic resonance imaging,MRI)。
1.2 纳入与排除标准 纳入标准:(1)成年患者;(2)C4~5、C5~6或 C6~7单节段退行性病变;(3)临床表现与影像学资料相符且诊断为神经根型颈椎病;(4)严格保守治疗3个月无效或症状加重者。排除标准:(1)既往有颈椎手术史;(2)多节段颈椎退行性病变(含2个节段);(3)非单纯神经根型颈椎病;(4)单纯前路手术不能治愈;(5)不能耐受手术或有手术禁忌证;(6)术前已经存在吞咽困难等症状者;(7)不能配合手术及术后随访者。
1.3 手术方法 观察组和对照组手术均由同一高年资医师完成。全部病例取仰卧位下气管插管全身麻醉,于颈前作长约5 cm弧形横切口,逐层进入,在血管与内脏鞘之间暴露至椎间隙,并经透视确认融合节段。将颈椎撑开器分别置于需融合节段的上、下椎体的正中,需融合的间隙被撑开后,彻底切除椎间盘、后纵韧带和前后缘的骨赘。观察组置入匹配型号的Zero-P内固定系统,并填充自体骨,沿钉道孔进行有效固定;对照组置入合适型号的Cage椎间融合器,用自体骨填充,在外侧颈椎前壁置入钛板进行有效固定。术后常规佩戴颈托6~8周,定期随访,末次随访时间为术后第18个月。
1.4 观察指标 (1)一般观察指标:手术时间、出血量、住院时间。(2)功能恢复情况:进行疼痛视觉模拟评分(visual analogue score,VAS)和日本骨科学会(Japanese Orthopedics Association,JOA)评分。(3)影像学改变:颈椎整体曲度Cobb角度、Cage位置及融合情况、融合节段椎间高度,同时需观察内固定松动、移位、断裂等并发症。融合主要依据:颈椎正侧位上,植骨间隙由骨小梁填充;椎体与植入骨间隙已有骨小梁呈现桥状连接;动力位X线片上,在椎间连续骨小梁通过或出现椎体前方、侧方骨桥连接,节段间稳定,终板与植骨界面也未出现间隙。(4)并发症情况:术中观察有无脑脊液渗漏、椎动脉损伤、食管漏及死亡等严重并发症;术后观察有无感染、吞咽困难等手术并发症,参照Bazaz等[4]评价标准对术后吞咽困难严重程度进行评估,术后影像学评估有无Cage松动、下沉及螺钉松动、断裂等并发症发生。
1.5 统计学处理 运用SPSS 18.0软件对数据进行统计学处理,正态分布的计量资料以x± s表示,组内比较采用配对t检验,组间不同时点 VAS、JOA、椎间高度及融合率比较采用重复测量方差分析,检验水准均调整为0.05/3,即以P<0.017为差异有统计学意义;偏态分布的计量资料以M(P25,P75)表示,组间比较采用Mann-Whitney U检验。计数资料间的比较采用χ2检验,以P<0.05为差异有统计学意义。
2 结 果
2.1 一般资料 观察组男14例,女6例,平均年龄(53.0±10.2)岁,手术节段中 C4~53 例、C5~67 例、C6~710例;对照组男7例,女5例,平均年龄(50.0±10.4)岁,手术节段中 C4~52 例、C5~65 例、C6~75 例。两组患者 性 别(χ2=1.82,P=0.540)、年 龄(t=1.43,P=0.762)、病变节段(χ2=2.11,P=0.863)方面比较,差异无统计学意义,具有可比性。
2.2 手术一般情况 观察组手术时间短于对照组(Z=1.67,P=0.012),出血量少于对照组(Z=1.23,P=0.024),差异均有统计学意义。但两组患者住院时间比较,差异无统计学意义(t=0.29,P=0.516),具体见表1。
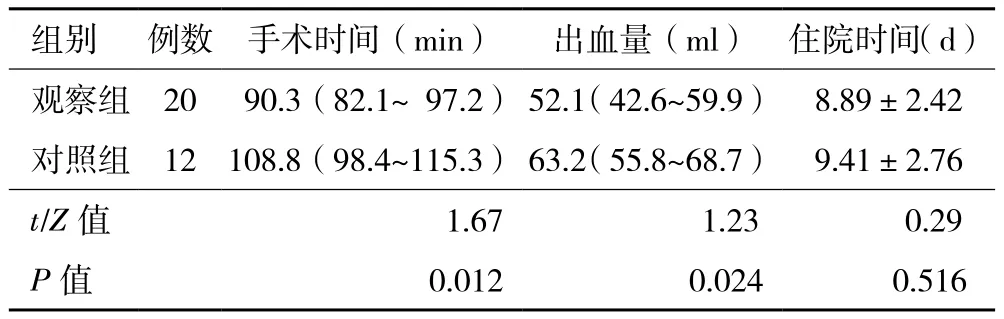
表1 两组神经根型颈椎病患者手术一般情况比较[M(P25~P75)]
2.3 功能恢复情况 (1)组内比较,两组患者术后3 d及末次随访时的VAS和JOA评分均高于术前,差异有统计学意义(P<0.05)。(2)组间比较,观察组与对照组在术前、术后3 d、末次随访三个时间点的VAS、JOA评分比较,差异均无统计学意义(P>0.05),具体见表2。
表2 两组神经根型颈椎病患者术前与术后JOA和VAS评分情况比较(±s,分)

表2 两组神经根型颈椎病患者术前与术后JOA和VAS评分情况比较(±s,分)
注:观察组,应用Zero-P 内固定系统 ;对照组,应用钛板螺钉内固定Cage 融合系统;JOA,日本骨科学会;VAS,视觉模拟评分;与同组内术前比较,① P<0.05
组别 例数 JOA VAS术前 术后3 d 末次随访 术前 术后3 d 末次随访观察组 20 13.42±2.91 16.33±3.02① 17.63±2.57① 7.32±2.22 2.31±2.21① 1.52±1.15①对照组 12 13.31±2.89 16.41±2.52① 17.22±2.67① 7.21±2.11 2.01±2.31① 1.61±1.05①
2.4 影像学评估情况 手术节段融合率:观察组末次随访时全部融合,融合率为100.0%(20/20),而对照组11例融合,1例未融合,融合率为91.7%(11/12)。两组末次随访的融合率比较,差异无统计学意义(χ2=1.45,P>0.05)。组内比较:观察组患者融合节段的Cobb角在术后3 d及末次随访时较术前明显改善,差异有统计学意义(P<0.05);但对照组患者融合节段的Cobb角在术后3 d及末次随访时与术前比较,差异无统计学意义(P>0.05)。组间比较:观察组患者术后3 d及末次随访时的融合节段Cobb角改善情况均优于对照组同时间点,差异有统计学意义(t=3.64,P=0.013;t=4.31,P=0.009),具体见表 3。
表3 两组神经根型颈椎病患者手术前后Cobb角比较(±s)
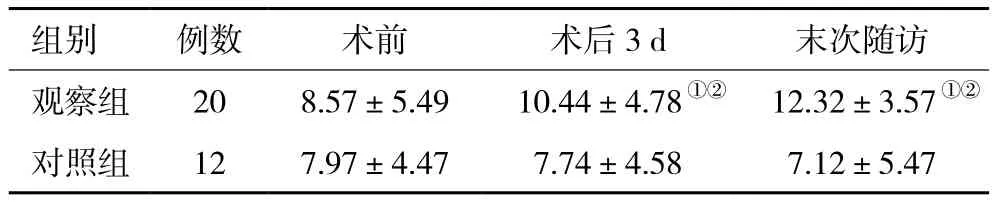
表3 两组神经根型颈椎病患者手术前后Cobb角比较(±s)
注:观察组,应用Zero-P 内固定系统;对照组,应用钛板螺钉内固定Cage 融合系统 ;与同组内术前比较,①P<0.05;与对照组同时间点比较,②P<0.05
组别 例数 术前 术后3 d 末次随访观察组 20 8.57±5.49 10.44±4.78①② 12.32±3.57①②对照组 12 7.97±4.47 7.74±4.58 7.12±5.47
2.5 并发症情况 32例患者均顺利完成手术,手术中无脑脊液渗漏、椎动脉损伤、食管漏及死亡等严重并发症发生。伤口全部Ⅰ期愈合,无感染病例发生。观察组中有10.0%(2/20)的患者出现吞咽困难,对照组中有33.3%(4/12)的患者存在吞咽困难,两组术后吞咽困难发生率比较,差异有统计学意义(χ2=3.62,P<0.05)。影像学评估未发现Cage松动、下沉及螺钉松动、断裂等并发症。
3 讨 论
临床上,颈前路椎间盘切除植骨融合内固定术(anterior cervical discectomy, bone graft fusion and internal fixation,ACDF)现已被公认为治疗神经根型颈椎病经典手术之一。该术式疗效显著,椎间融合率高,且钛板螺钉系统可维持融合节段的稳定,有效防止Cage的移位或脱出,但该术式同时也增加了手术后螺钉滑脱、内置物移位、邻近节段退变及吞咽困难等风险[1]。而Zero-P系统的设计初衷是使内固定系统更加符合人体颈椎的生物力学特性,且尽最大可能降低内置物造成的术后并发症[5-7]。新型Zero-P系统相较传统钛板螺钉系统具有明显优势[5,6]:(1)符合颈椎前高后低的解剖特点,能够提供更安全且坚固的螺钉锁定界面;(2)钛板上的传导应力与Cage相分开;(3)便于术中透视及观察Cage的具体位置;(4)可恢复颈椎间初始的稳定性。Zero-P内固定系统的一体化设计使内置物植入后容纳于相应椎间隙中,在椎体和食管之间无金属存在,可明显降低术后患者吞咽困难的发生,且不会导致因接骨板位置过高所致的相邻节段骨化。另外,自攻螺钉的一步锁紧、自动校准及斜行螺钉设计,增加了螺钉在颈椎体内的深度,使融合间隙更加稳定,可明显减少术后内置物移位、脱落及螺钉松动等并发症。且其植入过程相对来讲更微创,因为内置物更小,可以通过更小的切口置入。本次研究结果显示,两组术后的VAS和JOA评分较术前均有明显改善,提示两组都可取得良好的临床疗效。但与对照组相比,观察组的手术时间更短、出血量更少,与既往研究报道相同[8-11]。这些差别可能与Zero-P系统操作简便,术中耗时少有关。同时,末次随访观察组手术节段的融合率为100.0%(20/20),对照组的手术节段融合率为91.7%(11/12),但两组的融合率比较未见明显的统计学差异。进一步提示只要经过了彻底减压,无论Zero-P的融合器还是钛板螺钉Cage的融合器对融合节段的融合不存在明显影响。
目前,术后出现吞咽困难的发生机制仍不明确,多数学者认为是综合因素引起的,但钢板的使用及其厚度是发生术后吞咽困难的主要原因之一[5,6,12]。同时,笔者发现手术中全身麻醉插管及术中对颈前部软组织的刺激,也是手术后患者出现吞咽困难症状的原因之一,但大多数患者在术后1周会逐渐减轻,与内置物因素导致的吞咽困难有着明显的不同。本研究中,对照组有4例患者出现了不同程度的吞咽困难,而观察组仅有2例患者存在吞咽困难症状,证明Zero-P系统固定取得了良好的术后效果,且对食管的刺激较小,使术后吞咽困难的发生率显著降低。虽然两种术式在临床疗效上较为相近,但与Zero-P系统固定相比,应用钛板螺钉Cage术后易出现Cage沉降、手术节段椎间高度丢失,且会明显刺激前方的食管,增加术后吞咽困难症状的发生[7,8,13],而Zero-P系统固定可有效避免上述缺点。
颈椎退行性改变通常伴随着椎间隙高度的降低和生理曲度的改变,故术后椎间隙高度的恢复与颈椎生理曲度的维持意义重大。同时,文献[8,9,11,14,15]研究发现颈椎维持生理曲度可以减缓颈椎的退行性改变。本次研究发现使用Zero-P椎间融合器可更好地恢复生理曲度,观察组术后3 d及末次随访的融合节段Cobb角较对照组明显改善。笔者认为观察组生理曲度的明显改善与Zero-P融合器的设计有关:Zero-P前低后高,与椎体前缘相平但低于椎体后缘2~4 mm,有助于重建颈椎生理性前凸[16,17]。
本次研究的不足之处有:作为回顾性分析,证据水平有限,对于患者的纳入可能存在选择性偏倚,样本量较少且随访时间偏短。今后,笔者将进行大样本、长时间随访的随机对照研究,争取为神经根型颈椎病的临床治疗提供更可靠的循证依据。
