伴13q14缺失的初诊多发性骨髓瘤患者的临床特征和治疗反应
2019-01-31刘延方白俊俊王树娟郝倩倩侯降雪郭程娱廖林晓姜中兴万鼎铭
刘延方,白俊俊,王树娟,郝倩倩,王 冲,侯降雪,郭程娱,廖林晓,孙 慧,孙 玲,汤 平,王 萌,姜中兴,万鼎铭
郑州大学第一附属医院血液科 郑州 450052
多发性骨髓瘤(multiple myeloma,MM)是一组发病机制尚不明确的异质性浆细胞疾病[1],患者的生存期从几个月到数年不等。随着对MM生物学特性认识的不断深入,基于细胞遗传学的精确危险分层被认为是指导MM个体化治疗最重要的指标。但由于恶性浆细胞增殖活性低以及骨髓中浆细胞数量少,常规细胞遗传学对MM染色体异常的检测受到限制,荧光原位杂交(fluorescenceinsituhybridization,FISH)技术可提高染色体异常的检出率[2]。13q14缺失是MM患者最常见的核型异常之一,是MM患者FISH检测的一个常规指标,近年来采用CD138磁珠分选法联合FISH技术显著提高了13q14缺失的检出率,可达30%~50%[3]。本研究采用FISH检测251例初诊MM患者的13q14,探讨13q14缺失MM患者的临床特征和治疗反应,以期为MM患者的治疗及预后分层提供更多依据。
1 对象与方法
1.1研究对象回顾性分析2014年8月到2017年12月郑州大学第一附属医院血液科收治的初诊MM患者251例,诊断均符合中国多发性骨髓瘤诊治指南(2017年修订)标准[4]。男159例,女92例,年龄34~88岁。DS分期[4]Ⅲ期203例(80.9%),ISS国际分期[4]Ⅲ期115例(45.8%)。
1.2常规检测指标常规性检测血常规,血清白蛋白、球蛋白、β2微球蛋白(β2MG)、乳酸脱氢酶(LDH)、肌酐、钙离子水平,骨髓浆细胞水平。电泳法检测血清M蛋白水平。M蛋白下降率=(治疗前测值-治疗后测值)/治疗前测值×100%。
1.3治疗和随访治疗方案包括以硼替佐米为主的BD方案(硼替佐米 1.1~1.3 mg/m2,第1、4、8、11天;地塞米松20 mg/d,第1~2天、第4~5天、第8~9天和第11~12天)及传统的VAD、MCP方案。疗效评判参照中国多发性骨髓瘤诊治指南(2017年修订)[4]。患者均随访至2018年4月1日,随访时间0.5~43.5个月,中位随访时间14.0个月。分别以疾病进展和死亡为终点事件进行生存分析。无进展生存(PFS)时间:从疾病诊断至疾病进展或复发的时间;总生存(OS)时间:从疾病诊断至患者死亡的时间。末次随访时仍无以上事件发生则随访截止[5]。
1.4 13q14缺失的FISH检测GLP RB1、 D13S319 DNA探针购自北京金菩嘉公司。肝素管采集患者骨髓2 mL,提取有核细胞、制片,按照探针试剂说明书进行DNA变性、杂交、洗片、制片、复染。在荧光显微镜下选用合适的滤片观察结果。判断标准:正常间期细胞RB1 DNA探针杂交结果表现为2个绿色荧光信号,异常细胞为1个绿色信号;正常间期细胞D13S319 DNA探针杂交结果表现为2个红色信号,异常细胞为1个红色信号。计数200个细胞,RB1异常细胞百分比≥9%或D13S319异常细胞百分比≥9%为13q14缺失。
1.5统计学处理采用SPSS 20.0进行统计学分析。13q14缺失组和未缺失组性别、分型、分期构成的比较采用χ2检验;年龄、白细胞计数(WBC)、血清钙离子、β2MG、M蛋白、肌酐、LDH、球蛋白水平,以及骨髓浆细胞水平的比较采用秩和检验;血红蛋白(HB)、血小板计数(PLT)、血清白蛋白水平的比较采用两独立样本的t检验。应用BD方案与传统化疗方案治疗的13q14缺失患者M蛋白下降率的比较采用秩和检验。采用Kaplan-Meier法绘制PFS和OS生存曲线并行log-rank检验;应用Cox比例风险回归模型分析13q14缺失对MM预后的影响。检验水准α=0.05。
2 结果
2.1 13q14缺失与未缺失患者临床特征的比较251例中,13q14缺失80例(31.9%)。13q14缺失组初诊时血清钙离子、β2MG、M蛋白水平及骨髓浆细胞水平高于未缺失组,HB、PLT低于未缺失组,DSⅢ期患者比例、ISSⅢ期患者比例均高于未缺失组。见表1。
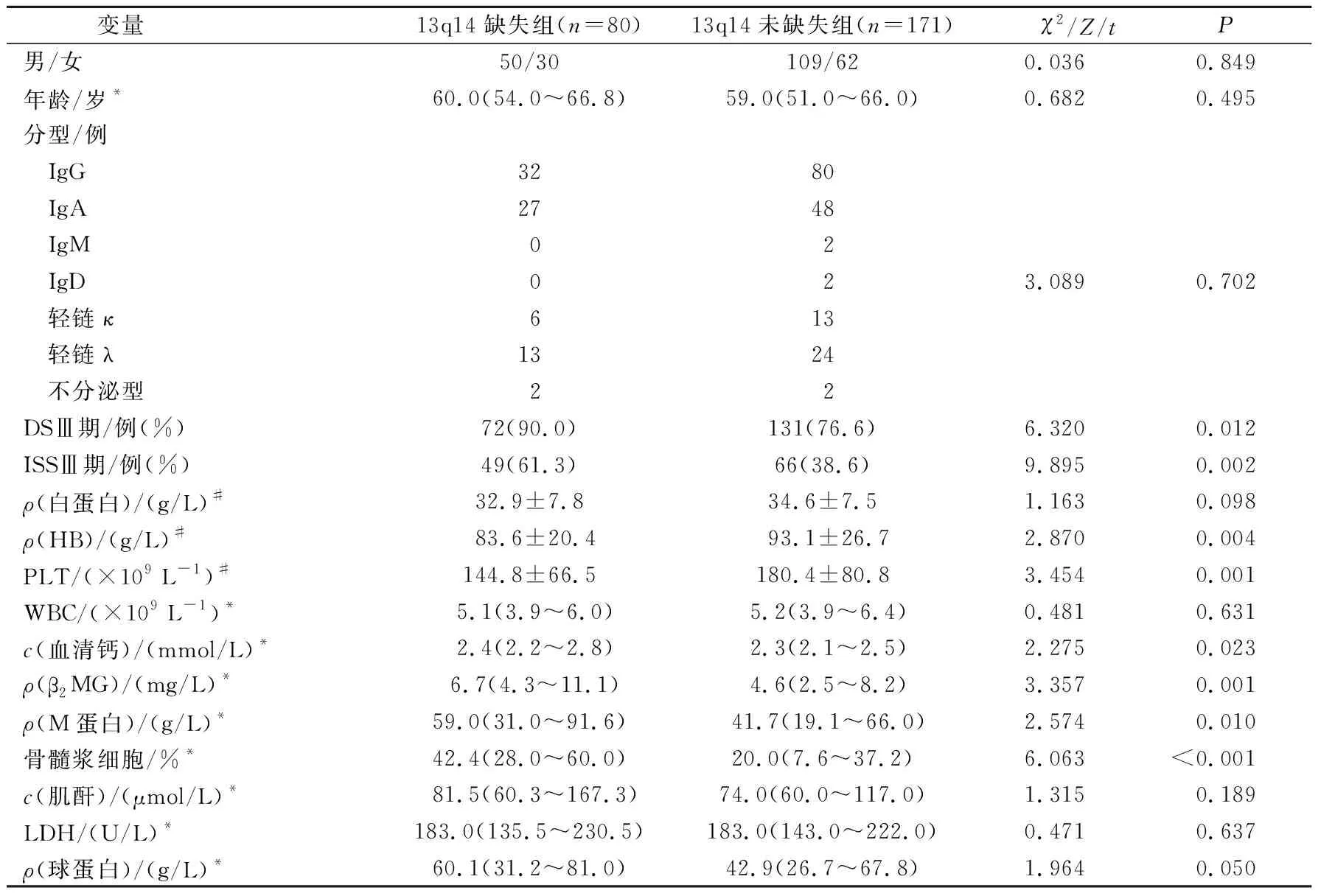
表1 13q14缺失与未缺失患者临床特征的比较
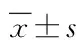
2.2 13q14缺失对MM患者预后的影响可供分析预后的患者193例,其中13q14缺失组59例,未缺失组134例。两组OS和PFS的Kaplan-Meier生存曲线见图1,13q14缺失组预后差于未缺失组(χ2=8.736、4.547,P=0.003、0.033)。分别以因疾病死亡和进展为终点事件,以年龄、性别、ISS分期,血清β2MG、白蛋白、LDH水平,以及骨髓浆细胞水平等因素为调整因素,以13q14缺失(缺失为1,未缺失为0)为自变量,构建Cox回归模型,结果显示13q14缺失是影响MM患者PFS和OS的独立危险因素,HR(95%CI)分别为1.7(1.1~2.7)和2.3(1.2~4.5)。

图1 13q14缺失组与未缺失组PFS(上)和OS(下)生存曲线
2.3 13q14缺失患者对BD治疗的反应性13q14缺失组患者80例中治疗1个疗程及以上者57例,其中BD方案组32例,传统方案组25例,1个疗程后BD方案组M蛋白下降率为76.1%(64.9%~85.6%),传统方案组为37.5%(22.8%~54.6%);治疗4个疗程以上31例,其中BD方案组17例,传统方案组14例,4个疗程后BD方案组M蛋白下降率为91.4%(65.8%~98.2%) ,传统方案组为43.3%(21.0%~73.8%);1个疗程、4个疗程后BD方案组M蛋白下降率均大于传统方案组(Z=3.844,P<0.001;Z=2.425,P=0.014)。
3 讨论
MM是单克隆浆细胞异常增殖形成的恶性肿瘤,细胞遗传学异常是进行危险度分层、指导治疗及判断预后的重要指标。13q14缺失是MM的常见核型。本研究采用RB1和D13S319两种探针,从251例初诊MM患者中检测到80例13q14缺失,检出率为31.9%。低检出率可能与未采用CD138磁珠分选法分选细胞有关。国外有研究[6-7]报道13q14缺失患者常见于疾病Ⅲ期,初诊时血清β2MG水平、骨髓浆细胞水平高于13q14未缺失患者。本研究发现,13q14缺失组初诊时血清钙离子、β2MG、M蛋白水平及骨髓浆细胞水平均高于未缺失组,HB、PLT低于未缺失组,Ⅲ期患者比例较未缺失组增加。这些结果提示伴13q14缺失的MM患者初诊时肿瘤负荷高。
既往研究结果显示,13号染色体缺失是MM患者的预后不良因素,缺失患者对治疗反应差,生存时间较短[8-9], 可能原因有13q14缺失与骨髓瘤细胞增殖活性相关[6], 也可能是13q14缺失易合并1q21扩增[10]、t(4,14)、t(14,16)、del(17p)等[11-12]其他预后不良因素有关。本研究结果显示,在调整了年龄、性别、ISS分期、β2MG、白蛋白、LDH、骨髓浆细胞水平等因素后,13q14缺失仍是独立的MM预后不良因素。但因为本研究是单中心、回顾性研究,研究结果存在一定局限性,需要进一步多中心、前瞻性临床研究的验证。
硼替佐米是治疗MM的第一种蛋白酶体抑制剂,以硼替佐米为基础的化疗方案对各种骨髓瘤亚组,包括初诊、复发、和高危难治的患者都具有良好的效果[13-14]。以硼替佐米为基础的化疗可改善细胞遗传学异常(如13q14缺失)MM患者的预后[9]。治疗过程中血清M蛋白水平变化能够反映病情变化及患者体内肿瘤负荷状况,有助于评估疗效和预后。本研究结果显示,与传统化疗方案相比较,含硼替佐米的化疗方案可显著增加13q14缺失患者血清M蛋白下降率,降低肿瘤负荷,与上述文献报道一致。因此,根据细胞遗传学或分子生物学特点,选择并制定精准有效的治疗方案,是MM治疗的方向。
