短节段伤椎单侧置钉对侧经椎弓根植骨治疗不稳定型胸腰椎骨折
2019-01-30赵成毅李青梁道臣张爱明梅治姚海燕范志丹张非陈应超
赵成毅,李青,梁道臣,张爱明,梅治,姚海燕,范志丹,张非,陈应超
(中山市人民医院脊柱外科,广东 中山 528400)
胸腰椎爆裂性骨折约占胸腰椎创伤性疾病的45%左右,其中不稳定型的胸腰椎爆裂骨折常伴有椎体骨折块后退或翻转进入椎管,引起神经功能受损,临床分型为AO分型中的A3型。治疗的目标是在重建脊柱稳定的基础上充分地解除对脊髓或神经的压迫。传统的手术治疗方法为后路长节段跨伤椎8钉内固定联合椎板横突间植骨融合。其优点是可为患者提供较为牢固的稳定性,缺点是创伤大、花费高,复位后椎体内出现较大“空隙”现象发生率高,固定节段较多易致患者腰椎部分活动度丧失,不利于患者术后康复。近年来后路短节段椎弓根螺钉固定联合伤椎置钉治疗胸腰骨折的手术方式在临床大量应用,取得了良好的疗效,但其治疗如A3型不稳定型胸腰椎爆裂骨折的临床经验尚显缺乏。2013年1月至2016年1月,采用后路短节段联合伤椎单侧置钉对侧经椎弓根植骨治疗不稳定型胸腰椎骨折,经随访观察其疗效满意,同时与2012年12月以前的传统手术方式进行了疗效对比分析,现报告如下。
1 资料与方法
1.1 一般资料 收集2013年1月至2016年1月,明确诊断为AO分型为A3型的胸腰椎爆裂骨折并获得随访病例25例,列入观察组,手术治疗方式为后路短节段椎弓根钉内固定联合伤椎单侧置钉对侧经椎弓根植骨术。同时回顾性分析2012年12月以前,明确诊断为AO分型的A3型胸腰椎爆裂骨折,手术方式为后路长节段跨伤椎8钉内固定联合椎板横突间植骨术,获得完整随访资料者25例,列入对照组。观察组患者男19例,女6例;年龄(39.0±12.3)岁;伤后距离手术时间(4.3±1.4)d;骨折节段为:T11骨折6例,T12骨折7例,L1骨折10例,L2骨折2例,3例有Frankel C级神经损害,6例有Frankel D级神经损害,其余神经功能为正常。脊柱载荷评分系统(Load-Sharing Scoring,LSS)评估为4~7分,平均为5.2分。对照组患者男17例,女8例;年龄(41.0±11.5)岁;伤后距手术时间(4.8±2.1)d。骨折节段为:T11骨折5例,T12骨折10例,L1骨折9例,L2骨折1例。2例有Frankel C级神经损害,8例有Frankel D级神经损害,其余神经功能为正常。LSS评分为3~7分,平均为5.6分。
1.2 手术方法 观察组:患者俯卧位,以伤椎为中心作后正中切口,显露伤椎及其上、下各一个椎体的椎板、关节突及横突,透视定位引导下分别植入椎弓根螺钉。所有患者均行全椎板切除减压。探查突入椎管内的骨折块,以“L”形打实器将骨块进行复位打实,再次探查椎管,确认压迫解除彻底。伤椎采用手锥开路,先后用不同直径的攻丝扩大骨性隧道至6.5 mm,达到椎体前缘骨皮质,试行手法或利用患者体位,将压缩的椎体前柱进行复位,根据术中情况,可以采用细小髓核钳等钝头器械置入伤椎椎体內,上下撬拨复位,以达到理想复位程度。经伤椎的椎弓根骨性通道插入植骨漏斗,向伤椎椎体内植入自体或同种异体骨粒,边植入边用小髓核钳将其向四周分散均匀,并用打实器将其打实、压紧,术中反复探查伤椎椎体后壁,防止椎体内置入的骨粒向后移动进入椎管。安装固定棒及横连接后,冲洗切口,放置引流管,逐层缝合切口,术毕。对照组:跨伤椎上、下各两个椎体行椎弓根钉置钉内固定,椎板切除减压,骨折块复位、减压等操作过程同观察组,行关节突关节及横突间植骨融合术。
1.3 术后处理 术后常规使用抗生素预防感染治疗24 h,给予甲钴胺及脱水药治疗以促进神经功能恢复,参照引流量24~72 h拔除负压引流管,在康复师指导下行下肢及腰背肌肉等康复锻炼,2周后支具保护下地行走,佩戴支具3个月。
1.4 临床观察指标 记录手术时间、出血量及术后住院时间、术后并发症发生情况。获得术前、术后1周及末次随访时的腰背部疼痛视觉模拟评分(visual analogue scale,VAS),X线片观察和测量术前、术后1周及末次随访时的伤椎前缘高度比(伤椎前缘高度与上、下邻椎前缘高度平均值的比值)、矢状位Cobb角变化,观察有无松动、断钉、断棒等并发症发生。通过三维CT重建,观察伤椎体内植骨愈合情况、椎体有无空壳现象发生(术后矢状位或水平位CT图像上椎体内低密度的骨缺损区域),如图1。神经功能按Frankel评分法评价。
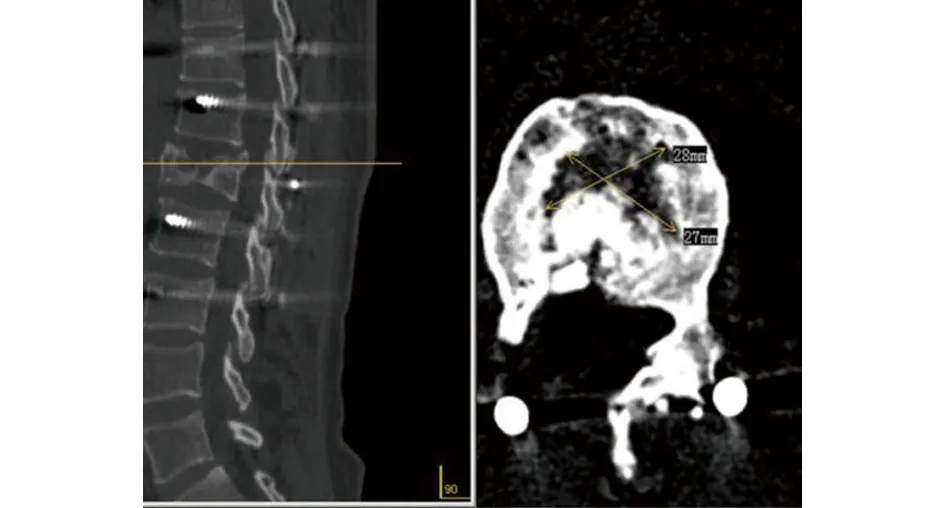
图1 “空壳”现象实例
2 结 果
两组患者年龄、性别、手术时间、出血量、术后住院时间比较差异均无统计学意义(P>0.05,见表1)。
两组病例获得随访12~16个月,平均14.6个月。伤口均一期愈合,无一例切口感染及神经损伤症状加重,经长期康复训练到末次随访,两组中神经功能障碍的患者均能提高1个等级。见表2。观察组无发生内固定折断及松动等情况,CT扫描对照组有1例术后1年发生伤椎塌陷、断钉现象,给予行二次翻修手术治疗。
两组腰背痛VAS评分、伤椎前缘高度比、矢状位Cobb角各项观察指标比较,术后1周明显改善,同术前比较差异有统计学意义(P<0.05)。直至末次随访各项观察指标无明显变化。术后空壳现象发生率,观察组为4例(16%,4/25),对照组17例(68%,17/25),差异有统计学意义(P<0.05)。见表3。

表1 两组病例基本资料比较

表2 两组手术前后神经功能Frankel分级情况比较(例)
表3 手术前后影像学指标比较
典型病例为一45岁男性患者,因工作中不慎被重物压伤胸背部疼痛伴双下肢无力4 h入院。既往体健。入院诊断:L1椎体爆裂骨折伴不完全脊髓损伤。腰背痛VAS评分7分,Frankel神经功能评分C级。LSS评分为6分。给予行后路短节段椎弓根钉内固定,伤椎单侧置钉,对侧经椎弓根植骨手术治疗,术后2周患者腰背部疼痛症状基本缓解,腰痛VAS评分1分,术后3个月随访双下肢肌力、感觉均恢复正常。手术治疗情况见图2~8。
3 讨 论
人体胸腰段的脊柱是胸椎后凸与腰椎前凸的移行区,也是相对固定的胸椎与活动较大的腰椎之间力学传导的转折点,是应力集中的部位,因此在受到高能量损伤后胸腰段椎体易发生爆裂骨折。爆裂型骨折涉及椎体的前柱和中柱,属于不稳定性骨折,甚至伴有神经损伤,因此需要手术治疗,目的是解除神经压迫,重建脊柱的稳定性[1]。
对于胸腰椎爆裂骨折,按照LSS评分,大多数为3~7分,可以采取后路手术治疗。后路手术方式包括:后路长节段固定,后路单纯短节段跨伤椎固定以及经伤椎置钉短节段固定等。长节段固定是指至少固定伤椎上下各两个或以上的椎体,术后脊柱稳定性良好,长期随访无明显的矫正角度丢失。但是创伤大、花费高,复位后椎体内出现“空隙”征的发生率高,固定节段较多易致患者腰椎部分活动度丧失,不利于患者术后康复[2]。单纯短节段跨伤椎固定易导致“平行四边形效应”和“悬挂效应”,固定平面侧向不稳定;内固定失败率高;中后期伤椎前缘高度丢失的发生率较高[3]。经伤椎置钉短节段固定,即在骨折椎体植入一对短椎弓根螺钉,增加脊柱内固定的稳定性,具有促进骨折复位、恢复椎体前缘高度、矫正后凸畸形、增强固定强度、提升脊柱稳定性等优点[4]。研究表明:经伤椎椎弓根置钉与跨伤椎四钉内固定相比生物力学稳定性更好,但单侧伤椎置钉和双侧伤椎置钉相比差异无统计学意义,单侧伤椎置钉同样可以达到双侧伤椎置钉的效果,解决了临床上伤椎只有一侧椎弓根完整不能双侧固定的问题,同时降低了治疗花费[5]。

图2 术前正侧位X线片示L1椎体压缩骨折,Cobb角为28°,伤椎前缘高度比为53%
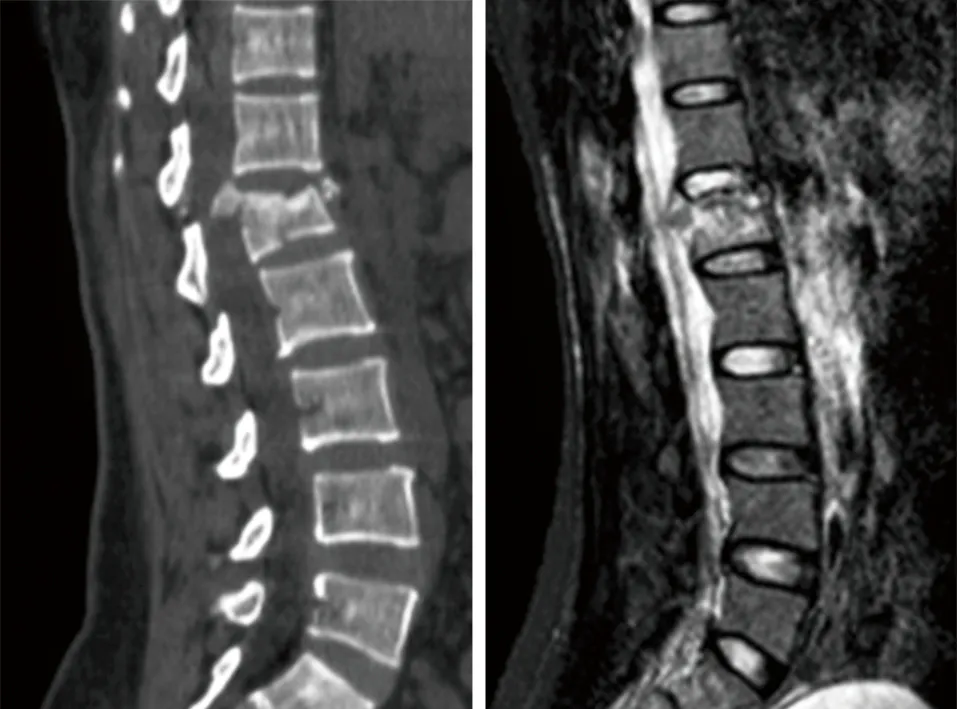
图3 术前CT示L1椎体爆裂骨折,椎体后上缘骨块翻转后移压迫硬膜囊 图4 腰椎MRI示L1椎体新鲜骨折,骨折块后移,椎管占位,硬膜囊受压
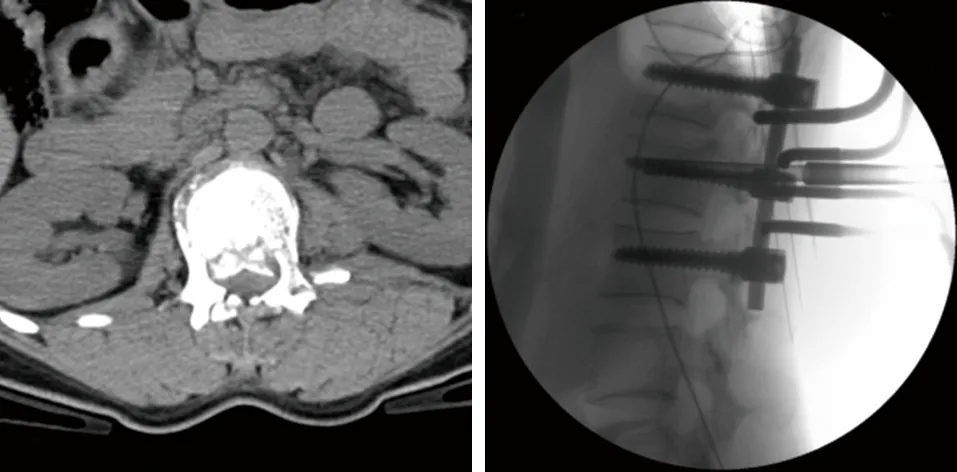
图5 CT横断面扫描示椎管占位50% 图6 术中C型臂透视见伤椎复位满意
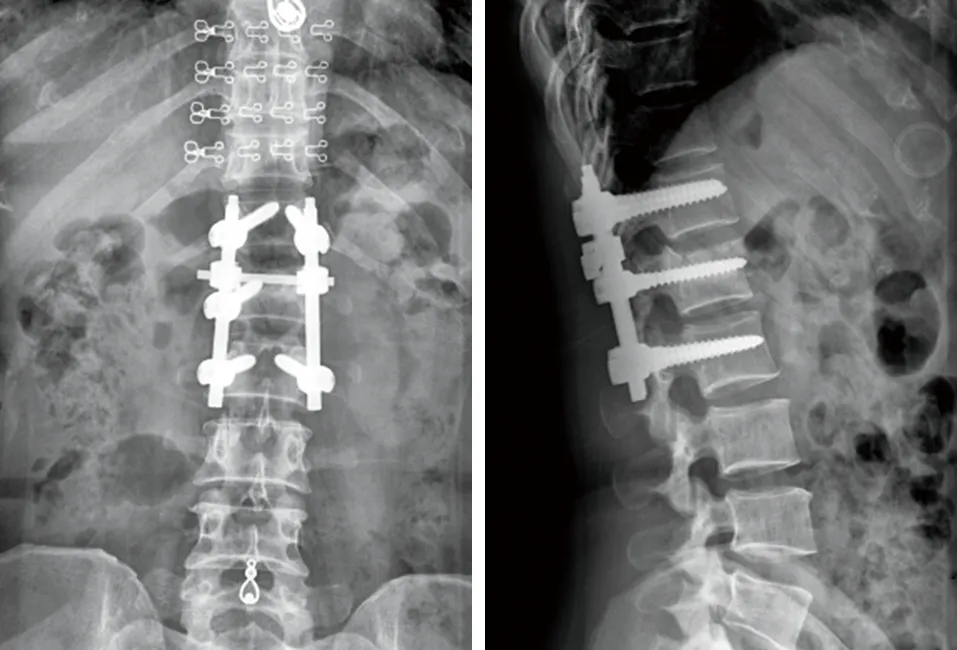
图7 术后正侧位X线片示椎弓根钉内固定位置满意,伤椎复位Cobb角为2°,伤椎高度比84%
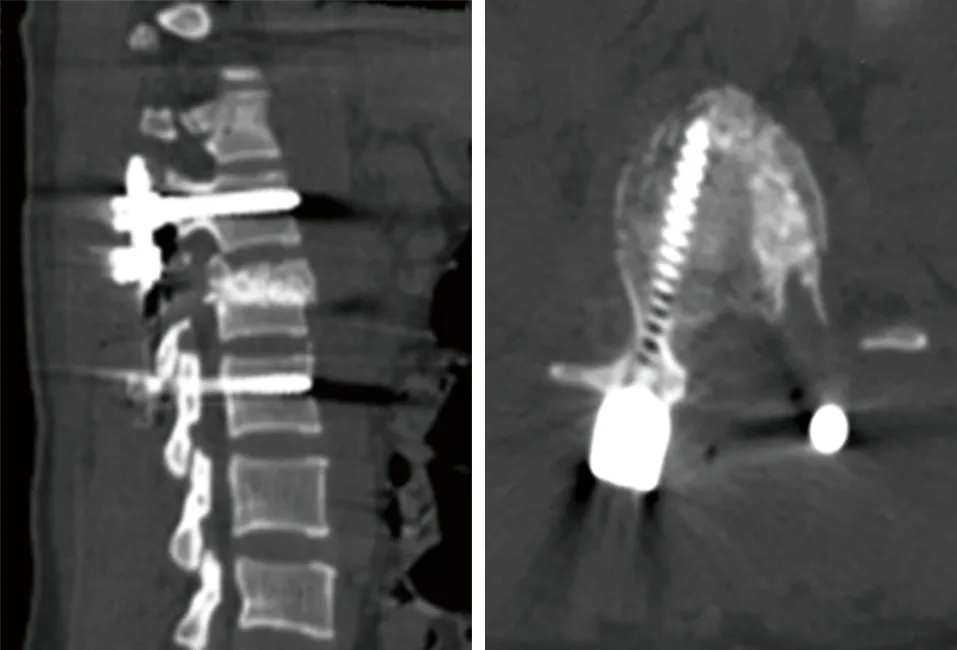
图8 术后CT扫描示伤椎内植骨充分,椎体内无明显空壳现象
近年来较多的作者发现,在后路手术中,通过手法及体位复位或通过椎弓根器械撑开复位都是通过前后纵韧带及椎间盘纤维环牵拉使散裂的骨皮质复位,矫正畸形;但压缩破坏的骨小梁并不能恢复原来骨小梁间隙,椎体内留下空隙,类似“空壳样”改变,椎体内空腔由纤维结缔组织连接而非骨性组织填充,生物力学强度减弱易导致术后出现椎体塌陷,内固定松动、断裂及椎体高度再次丢失,甚至导致后路融合失败、椎体不愈合等长期慢性腰背痛的严重并发症[6]。本研究中回顾2012年12月以前手术治疗胸腰椎A3型骨折的25例病例中,出现空壳现象17例,发生率68%。为减少伤椎术后空壳现象的发生,经伤椎椎弓根植骨是一个很好的选择,可以显著提高伤椎轴向刚度和强度,增强椎体的稳定性[7]。本研究自2013年1月开始采用后路短节段单侧伤椎置钉对侧经椎弓根植骨的手术方式治疗胸腰椎A3型骨折的25例病例中,将咬除的棘突及椎板剪成颗粒样碎骨,通过植骨漏斗,将碎骨植入椎体前方,在后路内固定物支撑下重建脊柱前柱,经CT随访观察,发生空壳现象明显下降,伤椎椎体愈合良好,取得了良好的临床疗效。
本研究所采取的短节段联合伤椎单侧置钉对侧经椎弓根植骨能有效重建脊柱的高度,促进伤椎的骨性愈合,减少伤椎高度的丢失,降低内固定的失败率,是一种可靠的治疗方案,值得推广应用。
