多发性骨髓瘤患者PLR变化及其与临床病理特征和预后的关系
2019-01-10谷文蓉冯献启聂淑敏黄俊霞李晓娟周静静高燕王伟孟繁军
谷文蓉,冯献启, 聂淑敏,黄俊霞,李晓娟,周静静,高燕,王伟,孟繁军
(1 青岛大学,山东青岛266555;2 青岛大学附属医院)
多发性骨髓瘤(MM)是一种浆细胞恶性增殖性疾病,是血液系统常见的恶性肿瘤之一,多发于中老年人。随着蛋白酶体抑制剂(如硼替佐米)、免疫调节剂(如沙利度胺、来那度胺)等新药研发与临床应用以及造血干细胞移植开展,MM患者生存期明显延长,但目前仍无法治愈。近年研究发现,炎症和免疫反应可诱发肿瘤的发生、发展[1]。血小板与淋巴细胞比值(PLR)是反映机体炎症和免疫反应状态的指标,现已证实,其与卵巢癌、乳腺癌等恶性肿瘤患者预后有关[2,3]。但PLR与MM关系的研究鲜有报道。本研究观察了MM患者PLR变化,并探讨其与患者临床病理特征和预后的关系。现分析结果并报告如下。
1 临床资料
选择2009年1月~2017年1月在青岛大学附属医院就诊的MM患者180例(MM组)。所有患者符合《中国多发性骨髓瘤诊治指南》(2015年修订版)中的诊断标准。纳入标准:①骨髓单克隆浆细胞比例≥10%和(或)组织活检证实有浆细胞瘤;②血清和(或)尿出现单克隆M蛋白;③存在高钙血症(校正血清钙>2.75 mmol/L)、肾功能损害(肌酐清除率<40 mL/min或肌酐>177 μmol/L)、贫血(血红蛋白低于正常下限20 g/L或<100 g/L)、溶骨性破坏等任何一项。排除合并感染、肝肾疾病、自身免疫性疾病、其他部位恶性肿瘤和严重营养不良者。其中,男106例、女74例,年龄35~88岁、中位年龄62岁;免疫分型:IgG型81例,IgA型41例,轻链型43例,未分泌型15例;国际分期系统(ISS)分期:Ⅰ期21例,Ⅱ期88例,Ⅲ期71例;治疗方案:VAD方案(长春地辛+阿霉素+地塞米松)53例,VDT方案(硼替佐米+地塞米松+沙利度胺)47例,其他方案80例。同期选择在青岛大学附属医院体检的健康者90例,男48例、女42例,年龄25~81岁、中位年龄52岁。两组性别、年龄具有可比性。本研究经青岛大学附属医院医学伦理委员会批准,所有研究对象知情同意。
2 方法与结果
2.1 统计学方法 采用SPSS21.0统计软件。计量资料以M(P25,P75)表示,结果比较采用Mann-Whitney检验。计数资料比较采用χ2检验。采用受试者工作特征(ROC)曲线评估PLR预测MM患者预后的价值。生存分析采用Kaplan Meier法,生存率比较采用Log Rank检验。P<0.05为差异有统计学意义。
2.2 两组PLR比较 MM组入院次日、对照组体检日采集清晨空腹肘静脉血2~3 mL,采用XN-9000血液分析仪及其配套试剂计数血小板和淋巴细胞,计算PLR。结果显示,MM组与对照组PLR分别为100.00(96.96,130.98)、110.57(59.37,158.57),两组比较P<0.05。
2.3 PLR与MM患者临床病理特征的关系 绘制PLR预测MM的ROC曲线,结果显示,PLR预测MM的ROC曲线下面积为0.579(95%CI:0.518~0.686,P<0.05),其cut off值为117.92。以其cut off值为界值,将MM患者分为低PLR者(<117.92)108例、高PLR者(≥117.92)72例,分析PLR与MM患者临床病理特征的关系。结果见表1。
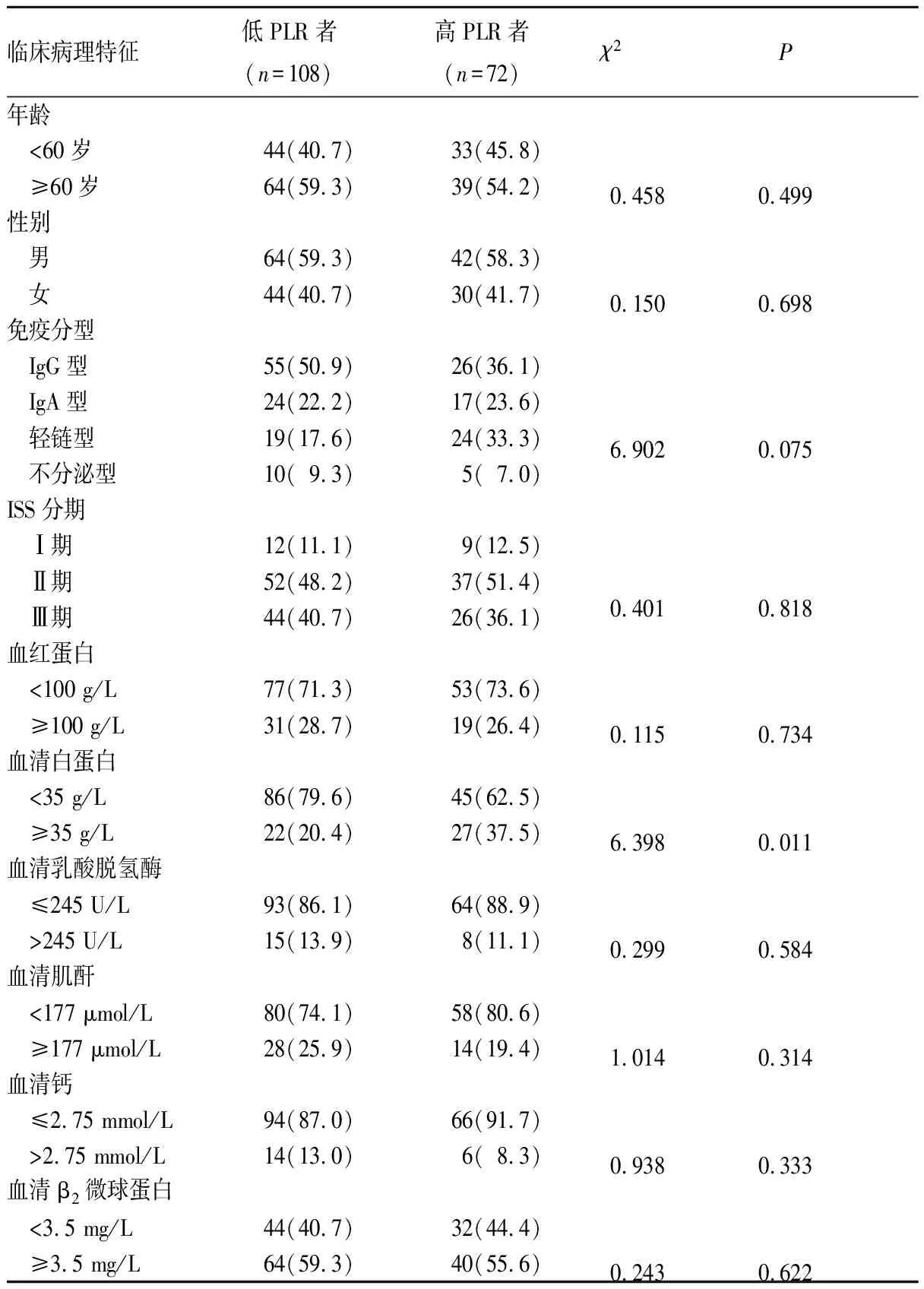
表1 PLR与MM患者临床病理特征的关系[例(%)]
2.4 PLR与MM患者预后的关系 180例患者中,采用VAD方案治疗53例、VDT方案治疗47例,其余80例因病情程度、经济条件、化疗耐受性等接受含或不含VAD、VDT方案的2种及以上的治疗方案,如PD、PCD、PAD方案等。随访截至2018年6月30日,低PLR者与高PLR者中位生存期分别为16(1~59)、24(1~66)个月,二者比较P<0.05。
3 讨论
MM是一种中老年人常见的血液系统恶性肿瘤,近年来其发病率逐年升高。MM起病徐缓,早期无明显症状,容易被误诊[4]。随着新药不断问世及检测手段提高,MM诊断和治疗得以不断改进和完善,但目前仍无法治愈。因此,探究影响MM预后的精准指标,可为其危险分层、预后评估及治疗评价等提供更多医学证据。
近年研究发现,骨髓微环境变化与MM的发生、发展密切相关,骨髓微环境可通过释放各种细胞因子和生长因子(如IL-6、血管内皮生长因子和胰岛素样生长因子1),不仅能调节骨髓瘤细胞的生长、存活和迁移,还能参与疾病耐药的产生[5,6]。骨髓微环境的两大基本特点是炎症与免疫[7]。PLR作为一个反映机体炎症和免疫反应状态的指标,已被证实与乳腺癌、卵巢癌、食管癌等恶性肿瘤患者预后有关[2,3,8,9]。血小板是止凝血的主要成分之一,可通过分泌血小板衍化生长因子、转化生长因子等参与机体炎症反应,促进肿瘤的发生、发展[10]。血小板还可促进肿瘤血管生成和细胞外基质降解,并通过释放黏附分子和生长因子,促进肿瘤的生长和转移等[11]。另外,机体与肿瘤细胞的相互作用可产生大量的细胞因子,这些细胞因子可刺激骨髓中巨核细胞向血小板分化[12]。肿瘤细胞还可通过释放血管内皮生长因子和二磷酸腺苷等诱导巨核细胞分化和血小板聚集[13]。淋巴细胞是体内重要的免疫细胞,其可通过特异性和非特异性免疫反应,发挥抗肿瘤作用[14]。当机体免疫功能异常、抗肿瘤能力下降时,会导致淋巴细胞数量相应减少,这为肿瘤细胞的发生、发展提供了有利条件[15]。因此,PLR有可能与肿瘤的发生、发展有关。但目前关于PLR与MM关系的研究甚少且结论不一。
本研究结果显示,MM组PLR明显低于对照组,推测PLR有可能作为反映MM发生、发展的指标之一。Shi等[16]研究发现,低PLR的MM患者较高PLR的MM患者ISS分期更晚、β2微球蛋白更高、血红蛋白更低,进一下分析高、低PLR的MM患者总生存期和无疾病进展期发现,低PLR的MM患者预后更差。Wongrakpanich等[17]研究发现,高PLR的MM患者与低PLR的MM患者在白蛋白、ISS分期上存在明显统计学差异,但二者中位生存期比较并无统计学差异。本研究通过绘制PLR预测MM的ROC曲线,以其cut off值为界值,将MM患者分为低PLR者、高PLR者,结果显示,低PLR者与高PLR者仅血清白蛋白比较有统计学差异,与以往报道[17]基本一致。MM患者血清白蛋白水平与骨髓瘤细胞生长因子IL-6活性呈负相关关系[18]。IL-6可促进骨髓瘤细胞生长,还可刺激破骨细胞产生溶骨性病变,导致骨质损害[19]。但PLR与血清白蛋白的具体关系还有待进一步研究。本研究通过生存分析发现,低PLR者较高PLR者中位生存期更短,表明PLR不仅可反映机体炎症与免疫反应状态,还可反映MM患者肿瘤负荷情况。
综上所述,MM患者PLR明显降低,低PLR者预后更差。PLR具有获取简单、使用便捷、对患者伤害小等特点,可初步评估MM患者预后。
