不同剂量阿托伐他汀钙片联合阿司匹林肠溶片对糖尿病患者动脉粥样硬化斑块稳定性影响的对比分析*
2019-01-05黎国红刘宋芳王述进
齐 婷 ,左 红,黎国红,刘宋芳,王述进,冯 佳
西安市第九医院内分泌科(西安710054)
糖尿病患者长时间血糖升高可引发诸如眼、肾、血管及神经等全身脏器或组织功能障碍[1]。冠心病为冠状动脉出现粥样硬化,致使动脉管腔变窄而出现的冠状动脉性疾病。临床研究指出,高血压、糖尿病、肥胖及血脂异常等均为诱发冠心病的主要因素[2]。其中2型糖尿病患者动脉粥样硬化发病时间及颈动脉内膜中层厚度(CIMT)的生理性改变较正常人群更早,病情进展更快,其中CIMT每增厚0.1 mm,卒中发生危险性增加1.8倍[3],急性心肌梗死增加1.1倍。血糖增高常伴随脂质代谢异常,进而引发动脉粥样硬化。因此临床将纠正糖尿病患者脂质异常代谢作为改善糖尿病合并冠心病患者预后的关键。临床荟萃分析提出,他汀类药物可通过加速肝细胞表面低密度脂蛋白胆固醇(LDL-C)清除速率,降低胆固醇在肝脏中的合成及储存,并抑制机体内超敏C反应蛋白(hs-CRP)合成等途径,抑制动脉粥样斑块形成;同时,还具有抑制血小板聚集、促进纤溶等作用,从而维持动脉粥样硬化斑块稳定性,甚至部分患者出现斑块逆转。但目前临床实践中关于他汀类药物使用剂量仍存在争议,他汀类药物在不同人体药动学存在一定差异性,亚洲人对该类药物相对更敏感。而部分研究指出,相较于标准剂量(10 mg),加倍剂量(20 mg)他汀类药物可更好的降低心血管疾病患者hs-CRP水平,延迟甚至逆转动脉粥样硬化进程,且不良反应并未增加[4-5]。鉴于此,本研究观察了不同剂量阿托伐他汀联合阿司匹林肠溶片对糖尿病动脉粥样斑块稳定性的影响,旨在探索治疗糖尿病合并冠心病,评价改善患者预后的最佳剂量及其安全性。
资料与方法
1 一般资料 选择2016年12月至2017年12月西安市第九医院内分泌科收治的2型糖尿病合并冠心病患者300例作为研究对象。患者均符合1999年WHO2型糖尿病诊断标准及中华医学会心血管病学分会制定的冠心病诊断标准。选择随机抽签形式对入选者实施分组(各150例)。对照组男94例,女56例;年龄38~80岁,平均(52.58±8.61)岁;糖尿病病程3~20年,平均(8.52±2.85)年。观察组男89例,女61例;年龄40~79岁,平均(52.43±8.69)岁;糖尿病病程5~20年,平均(8.59±2.80)年。两组患者性别、均龄、平均病程及活动性分布间统计学差异不显著(P>0.05)。纳入标准:年龄≥35岁;无药物过敏史;近3个月内未使用过其它调脂类药物者;本人或家属知情同意此研究者。排除标准:活动性肝病或不明原因的转氨酶持续异常者;孕期或母乳期女性;伴发哮喘、鼻息肉综合征者;伴发血小板减少症者;溃疡病活动期者。
2 治疗方法 入选者均口服降糖药或(和)注射胰岛素,并接受生活干预等治疗。对照组则在此基础上服用标准剂量阿托伐他汀钙片及阿司匹林肠溶片进行治疗:阿托伐他汀(国药准字H20051407)10mg/次,1次/d,晚饭后服用;阿司匹林肠溶片(H20130192)100 mg/次,1次/d,睡前服用。观察组则选择加倍剂量阿托伐他汀联合阿司匹林肠溶片:阿托伐他汀20 mg/次,1次/d,晚饭后服用;阿司匹林肠溶片用法同对照组。两组均持续用药24周。
3 观察指标 ①治疗前后分别测定两组空腹血清中高密度脂蛋白胆固醇(HDL-C)、LDL-C、甘油三酯(TG)、总胆固醇(TC)、血肌酐(Scr)水平及谷丙转氨酶(ALT)活性; ②两组用药治疗前后均采用64排螺旋CT扫描冠状动脉,依据CT阈值(HU值)对斑块进行分类计数,统计其冠状动脉腔内钙化型斑块(≥120HU)、中间型斑块(61-119HU)和软斑块(≤60HU)数目及颈动脉内膜-中层增厚(CIMT);③记录两组不良反应情况。
4 疗效评价 显效:TC含量减少>20%,或TG减少>40%,或HDL-C增加0.26 mmol/L以上;有效:TC含量减少10%~20%,或TG减少20%~40%,或HDL-C增加0.10~0.26 mmol/L;无效:TC、TG、HDL-C均未达到上述标准;恶化:TC含量增加10%以上,或TG含量增加10%以上,或HDL-C减少0.18mmol/L以上。

结 果
1 两组临床效果对比 见表1。两组间治疗后的临床总有效率间差异存在统计学意义(χ2=11.594,P<0.05)。
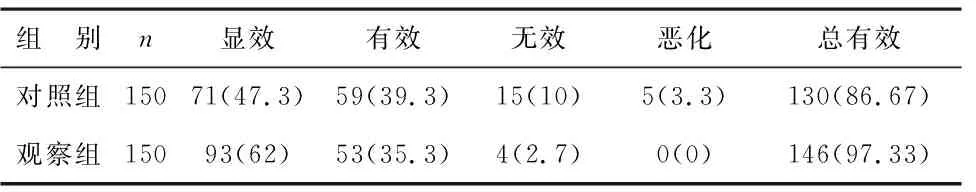
表1 两组临床效果对比[例(%)]
2 两组血清Scr、ALT水平比较 见表2。治疗前,两组血清Scr、ALT水平间差异无统计学意义(P>0.05)。治疗后,两组血清Scr、ALT水平略升高,但与治疗前比差异无统计学意义(P>0.05)。而且与对照组比,观察组Scr、ALT水平升高并不明显(P>0.05)。
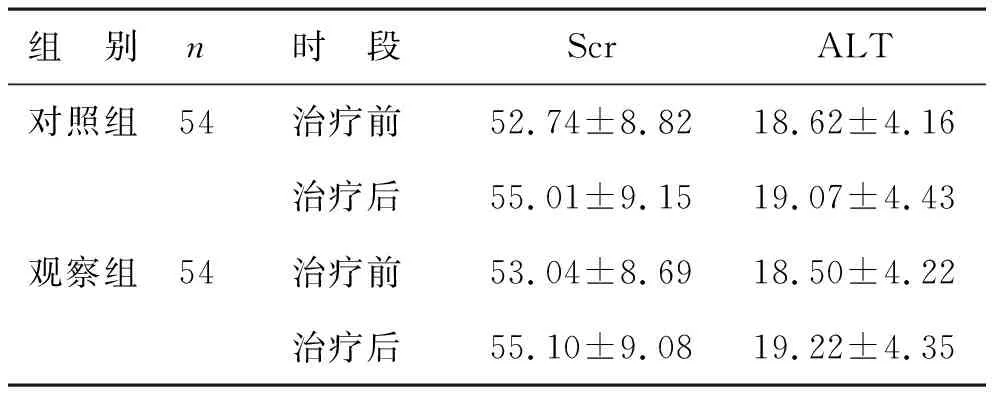
表2 两组血清Scr、ALT水平比较(U/L)
3 两组患者治疗后血脂水平变化情况对比 见表3。治疗前,两组血脂指标HDL-C、LDL-C、TG、TC水平间差异无统计学意义(P>0.05)。治疗后,两组HDL-C含量明显增加,LDL-C、TG、TC含量均明显较少(P<0.05);且与对照组比,观察组HDL-C含量增加及LDL-C、TG、TC含量减少更明显(P<0.05)。
4 两组患者治疗前后硬化斑块数目及CIMT变化情况比较 见表4。治疗前,两组不同类型硬化斑块数目及总数、CIMT间比较,差异均无统计学意义(P>0.05)。治疗后,两组钙化斑块数目增加,而中间型、软化型及总斑块数目明显减少,CIMT明显缩小(P<0.05);但与对照组比,观察组钙化数目增加更明显,中间型、软化型、总数目减少及CIMT缩小更显著(P<0.05)。
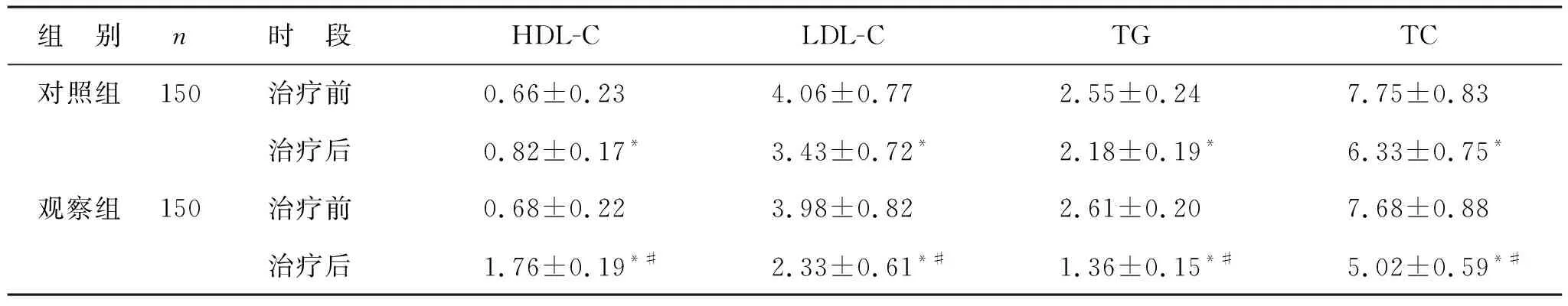
表3 两组患者治疗后血脂水平变化情况对比(mmol/L)
注:与治疗前比,*P<0.05;与对照组比,#P<0.05

表4 两组患者治疗前后硬化斑块数目及CIMT变化比较
注:与治疗前比,*P<0.05;与对照组比,#P<0.05
5 两组不良反应比较 两组均未出现严重不良反应。对照组6例恶心呕吐、1例轻度上腹部不适、2例皮肤瘙痒,总不良反应发生率为6.00%(9/150);观察组8例恶心呕吐、1例轻度ALT升高、3例皮肤瘙痒,总不良反应发生率为8.00%(12/150)。两组总发生率间差异无统计学意义(χ2=0.461,P>0.05)。
讨 论
血糖、血脂代谢异常会引发动脉粥样硬化。国外研究指出,体内血脂水平紊乱会对内皮细胞的完整性产生破坏,造成内皮细胞功能发生改变,产生脂质浸润,最终形成动脉粥样硬化。而动脉粥样硬化斑块破裂形成的微血栓则会加重内皮细胞损伤,导致内皮细胞大量释放内皮素,引发心绞痛。因此治疗糖尿病合并冠心病的关键在于调节血脂异常,稳定或减少动脉硬化斑块。
他汀类药物为临床使用广泛的降脂药物。越来越多的研究显示,阿托伐他汀除降脂作用外,还可通过抑制内皮炎症、保护内皮细胞,延缓动脉粥样硬化进展[6]。且与辛伐他汀相比,阿托伐他汀含有抑制3-羟基-3-甲基戊二酰辅酶A还原酶的药效基团,无需经肝脏代谢即可发挥药效,因此起效快。此外其在机体的吸收率、功能性生物利用度及排泄率亦高于辛伐他汀。本研究结果显示,治疗后,两组HDL-C含量明显增加,LDL-C、TG、TC含量均明显较少;且与对照组比,观察组HDL-C含量增加及LDL-C、TG、TC含量减少更明显。进一步证明,阿托伐他汀具有良好的调脂功效,且当临床剂量增加一倍时,调脂功效更明显,该结果与其他他汀类药物结果相一致[7-8]。两组钙化斑块数目增加,而中间型斑块、软化型斑块及总斑块数目明显减少,CIMT明显缩小,且观察组钙化斑块数目更多,中间型斑块、软化型斑块及总斑块数数目减少更多,CIMT缩小更显著。提示,阿托伐他汀可抑制机体内皮炎症,抑制硬化斑块形成发展,提高已形成斑块稳定性;且当用药剂量加倍时,药效发挥更好,该结果与阿托伐他汀在其它脑血管疾病中研究结果相吻合[9]。内皮细胞功能障碍是糖尿病患者动脉粥样硬化形成及发展的始动因素,而CIMT增厚是动脉粥样硬化形成的早期指标。此外,有学者提出,增加他汀类药物使用剂量可能会对患者肝肾功能造成损伤[10]。而本研究观察组患者临床有效率明显高于对照组,但两组患者治疗前后Scr及ALT水平均未发生明显变化,治疗期间不良事件发生率比较无统计学意义。以上表明,加倍剂量使用阿托伐他汀虽可有效提高临床治疗效果,更好维持动脉粥样硬化斑块稳定性,但并未对患者肝肾功能造成严重损伤,具有较高安全性。
综上所述,加倍剂量阿托伐他汀联合阿司匹林肠溶片治疗糖尿病合并冠心病疗效确切,可有效提高动脉粥样硬化斑块稳定性,肝肾功能损伤小,安全性高。
