PDCA循环降低医院内人为因素血液报废应用研究
2018-12-29柏灵灵郭慧敏许基平练正秋成都市第三人民医院输血科统计室四川成都6003
柏灵灵,郭慧敏,许基平,赖 欣,练正秋△(成都市第三人民医院:.输血科;.统计室,四川 成都6003)
血液制品质量直接关系到患者用血安全,而血液报废管理是输血工作管理的重要一环。目前,相关研究多集中在采集、制备、贮存、运输过程中发生的制品性质改变,不符合检验检测标准,或污染、漏袋等因素造成的血液报废[1-3]。除上述因素外,医院血液制品还存在医院内人为因素造成的合格血液报废现象,如过期、操作不规范等。在血液供应不足的大环境下,造成了血液资源的不必要浪费[4-6]。PDCA循环是管理学通用模型之一,是指以 Plan(策划)、Do(实施)、Check(检查)和 Act(处置)的顺序不断循环进行质量管理程序,广泛用于产品与服务质量的持续改进[7-10]。本研究旨在分析如何采用PDCA循环对临床用血进行科学、有效的管理,以避免医院内因人为因素造成的血液浪费。
1 材料与方法
1.1 一般资料 2014年8月至2017年7月某医院临床血液报废数据采集自该院信息管理系统。
1.2 统计学处理 采用SPSS22.0软件进行数据处理和统计学分析。计数资料以绝对数值或百分率表示,数据比较采用卡方检验。检验水准α=0.05,P<0.05为比较差异有统计学意义。
2 PDCA循环
2.1 计划阶段
2.1.1 分析现状和发现问题 统计2014年8月至2016年7月临床血液报废数据。报废依据参考《临床输血技术规范》第二十六条规定,凡血袋有下列情形之一的,一律不得发出:(1)标签破损、字迹不清;(2)血袋有破损、漏血;(3)血液中有明显凝块;(4)血浆呈乳糜状或暗灰色;(5)血浆中有明显气泡、絮状物或粗大颗粒;(6)未摇动时血浆层与红细胞的界面不清或交界面上出现溶血;(7)红细胞层呈紫红色;(8)过期或其他须查证的情况[11]。经分析发现,部分血液报废是可以避免的,如患者转科转床时血液交接有误、取回病区的血液未按时输注等人为因素导致的合格血液报废。人为因素导致的血液报废共11例,见表1。
2.1.2 确立制度和建立团队 确定输血科临床用血各科室协调沟通交接检查制度,组建以输血科主任为负责人,由输血科全体工作人员共同组成的持续质量改进(CQI)团队。
2.1.3 明确现行流程和规范 医师按患者病情需要,申请相应血液制品及血量,取回血液后30 min内开始输注,存放超过规定时限(>4 h)而未输注的血液按报废程序处理。血液发出后不得退回输血科。在输血科贮存超过规定效期的血液按报废程序处理。
2.1.4 问题原因分析 (1)绘制鱼骨图:CQI团队成员以头脑风暴的方法,绘制血液报废人为因素分析鱼骨图,见图1。(2)绘制柏拉图:CQI团队成员以鱼骨图为指导,根据临床实际情况,对2014年8月至2016年7月人为因素导致的血液报废案例全过程进行分析,发现导致的主要原因包括如下因素。①沟通不足:临床科室与患者之间、临床科室内部、临床科室之间、临床科室与输血科之间沟通不足,内容包括申请的成分、血量,取回后血液交接,取消申请等。②责任心不够强:临床医护人员取血前未观察患者状态,未参加输血相关知识培训等。③对输血相关规范不熟悉:包括输血时限,特殊成分制品保存期限,血浆制品融化后需及时输注、不能复冻融等。④监管力度不够。这些因素占所有因素的81.82%,见图2。

表1 2014年8月至2016年7月人为因素导致血液报废情况
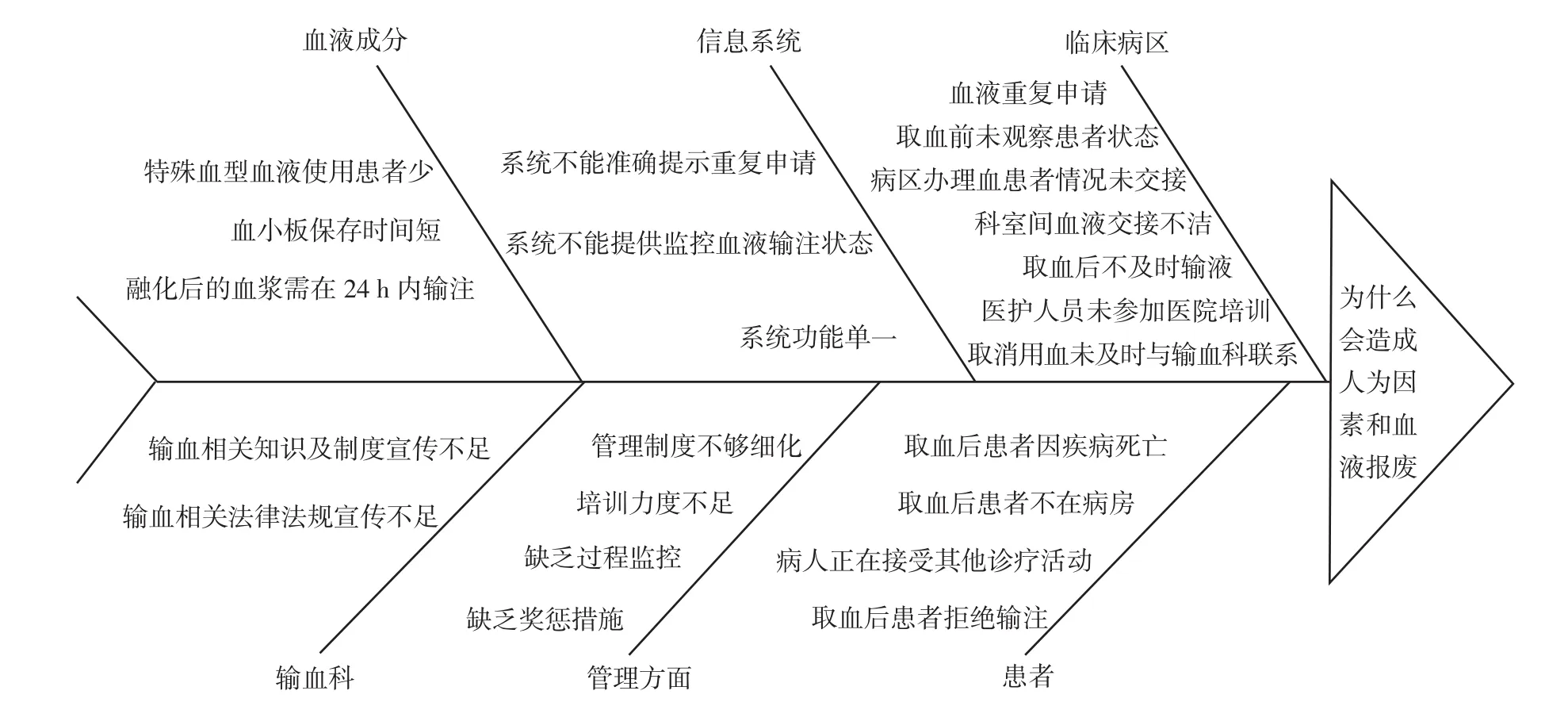
图1 血液报废人为因素分析鱼骨图
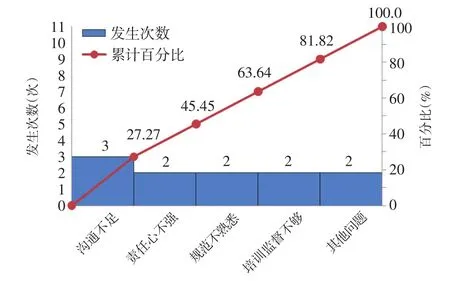
图2 血液报废人为因素分析柏拉图
2.1.5 制定改进措施 (1)加强临床科室沟通,建立血液交接班制度。①健全临床科室内部血液交接制度。将血液交接工作纳入临床科室日常交接班内容,杜绝血液重复申请、遗忘输注等现象。②建立转科患者临床科室间血液交接班制度。转科双方科室核对患者信息,准确无误后双签字完成交接。③加强临床科室与输血科之间的联系,特别是预约特殊成分血液后,若患者病情变化无需用血,病房医护人员应及时通知输血科取消备血。④强化临床医护人员与患者的沟通,输血治疗方案的确定及调整均需及时告知患者或家属。(2)加强临床工作人员的培训。①培训内容:临床输血相关知识及法律、法规,强调责任心,树立输血风险意识、质量安全意识、规范与科学合理用血意识、持续改进意识。②培训方式:全院大培训、分片区培训及各病区晨交班重点培训。③考核方式:试卷笔试。(3)组织相关专业人员对血液报废进行督导检查,对不合理报废及时敦促整改,并跟踪整改情况。由输血科工作人员分析、总结血液报废情况,对人为因素造成的报废及时与临床沟通解决。针对某类突出的报废血液管理缺陷,召开全院质量追踪会,即组织相关职能部门、临床科室,对该事件进行阐述,集中讨论、分析原因缺陷,找出问题,提出改进措施。(4)将临床输血工作纳入院长质量查房。并在医院质量会上进行点评;召开输血专题会,各职能部门、各病区、输血科共同讨论临床用血工作存在的不足,提出改进措施。
2.2 实施阶段 2016年8月至2017年7月,各科室严格落实PDCA循环各项改进措施,严格执行制度,规范操作,定期复查,发现问题及时整改,并落实到相应的绩效考核制度。
2.3 持续改进效果 比较该院2016年8月至2017年7月总报废量、总报废量率、人为因素报废量和人为因素报废率与2014年8月至2016年7月相应数据。经过现阶段PDCA循环,相对于血液入库量,人为因素血液报废量和总报废量均显著下降(P<0.05);相对于总报废量,人为因素报废量也明显下降(P<0.05),见表2。
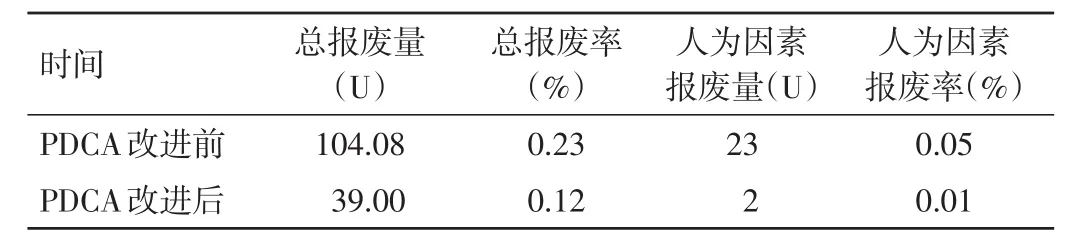
表2 PDCA循环前后血液报废情况
3 讨 论
血液报废相关报道主要集中在血液采集、制备、储存、运输相关因素,如脂血、渗漏、溶血、色泽异常、纤维蛋白析出、存在不规则抗体及检验指标不达标等[1-3]。而在医院输血工作中,还存在血液合格但由于人为因素导致血液报废的现象,如医师重复申请血液,患者死亡但未及时通知输血科取消备血,患者签署输血治疗知情同意书后仍拒绝输注,患者转科转床,病区取回血液后遗忘输注,血液未交接等。为规范管理临床用血,减少血液报废,本研究分析了PDCA循环方法应用于输血管理的效果。开展本研究的医院2014年8月至2016年7月存在11例人为因素导致血液报废的情况,其中红细胞6例、血浆3例、血小板2例。6例红细胞报废案例中,4例为RhD阴性血,其中3例为产科(1例为瘢痕子宫)患者,1例为普外科患者,报废原因均为医师对患者病情判断不够准确,患者病情发生变化,不需输血,但没有及时取消RhD阴性血的预约,导致取回的血液过期报废;另2例报废中,1例为护士取血前未观察患者状态,取回血液后发现患者体温升高超过39℃,血液无法输注,导致血液报废,另1例为手术患者手术过程中取血2袋,手术完成后回病区,但血液交接不清,发现余有1袋血液未输注时,已经超过输血时限。3例血浆报废案例中,2例为患者死亡,未及时通知取消用血,导致已融化的血浆无法复冻再保存而过期报废,另一例为患者因过敏性休克放弃输注。2例血小板报废案例患者病情严重,临床未通知输血科及时取消用血,1例为AB型RhD阳性患者死亡,血小板保存于输血科至效期,仍无同血型患者申请使用,最终过期报废;另一例为A型RhD阳性患者死亡,血小板报废。
总体来说,血液报废集中于ICU、产科、外科大手术患者,此类患者病情重且变化迅速,给临床的判断带来一定困难。用血量较少的稀有血型也极易导致血液报废,如RhD阴性血液和AB型血液。本研究通过绘制鱼骨图全面深入查找原因,并通过绘制柏拉图明确主要原因,包括沟通不足、临床医护人员责任心不够强、对输血相关规范不熟悉、监管力度不够。就单个报废案例而言,也可能存在多方面原因,且各原因间相互交叉。本研究对报废案例进行分析时,考虑并针对主要原因制定改进措施,优化工作流程,监督实施持续改进措施,所以不影响整体效果。
通过建立健全血液交接班制度并加强培训和督导工作,针对典型案例召开质量追踪会,召开输血专题讨论会等,在持续改进的1年时间内,仅出现2例A型RhD阴性血的人为因素报废。经过此轮PDCA循环,人为因素导致的血液报废率由0.05%下降到0.01%。但PDCA循环不是一次性的管理工具,一次循环不能解决所有问题,例如本研究在持续改进期间,仍发生2例RhD阴性血人为因素报废。因此,下一次PDCA循环应将此作为改进方向,提出新的改进措施以解决这一问题。总之,PDCA循环是科学的质量管理工具,适合长期应用以不断改善临床输血工作。
