冠状动脉旁路移植术后肺部感染相关因素分析及预防
2018-12-20张丽萍赵顺英
张丽萍,赵顺英
心血管疾病是导致死亡的主要原因,在发达国家中约占死亡人数的25%。目前改善冠状动脉粥样硬化性心脏病患者的主要治疗方法为冠状动脉旁路移植手术(CABG)。尽管随着医疗技术的不断进步,但是CABG术后仍存在很多并发症,如神经系统疾病、肺部感染、切口感染、肾衰竭、心律失常、心源性休克甚至死亡等[1]。肺部感染仍是其最严重的并发症之一[2]。因此,本研究分析冠状动脉旁路移植术后肺部感染的病原菌分布及相关危险因素,及时针对病因及病原学特点采取综合治疗措施,现报道如下。
1 资料与方法
1.1 一般资料 选择 2014年 8月至2017年6月在宁波市医疗中心李惠利医院择期行冠状动脉旁路移植术患者291例,排除术前存在上呼吸道感染、肺部感染、感染性心内膜炎及其他感染性疾病患者。
1.2 方法
1.2.1 麻醉方法 入室后常规监测心电图、心率、血氧饱和度及鼻咽温等,局部麻醉下行左桡动脉穿刺置管监测有创血压及连续心排血量(CCO),并于右颈内静脉穿刺置管监测中心静脉压(CVP)。所有患者均采用静脉全身麻醉,诱导采用咪达唑仑、舒芬太尼、依托咪酯和罗库溴铵静脉注射,麻醉维持均采用舒芬太尼、罗库溴铵间断静脉注射及复合吸入麻醉。
1.2.2 手术方式 常规采用仰卧位,前正中开胸,选择左乳内动脉、大隐静脉、桡动脉为桥血管。全身麻醉下行CABG术,对于需体外循环下手术的患者在心脏直视中低温停跳下进行。行单纯CABG术239例,CABG+瓣膜置换术44例(包括1例CABG+三尖瓣成形术),CABG+肺部分切除术5例,CABG+房间隔缺损修补术2例,CABG+左房黏液瘤切除术1例。
1.3 肺部感染诊断标准 根据美国疾病控制中心(CDC)制定的医院感染诊断标准及实际临床工作,术后肺部感染诊断标准如下:听诊肺部可闻及干湿啰音或叩诊浊音;术后48 h胸片提示术前并不存在的新的肺部炎症浸润灶或实变,除外肺梗死或心力衰竭;同时符合以下条件之一:新出现痰液特性的改变;血液或呼吸道分泌物培养出致病菌。
1.4 统计方法 采用SPSS 22.0统计软件进行分析,计量资料以均数±标准差表示,比较采用t检验;计数资料比较采用2检验;多因素分析采用Logistic回归分析。P<0.05为差异有统计学意义。
2 结果
2.1 肺部感染情况 CABG术后并发感染41例,感染率为14.09%,其中肺部感染30例,占73.17%。
2.2 病原菌分布 肺部感染患者中分离出的病原菌17株,主要为革兰阴性菌株14株,占82.35%,包括鲍曼不动杆菌6株,洋葱伯克霍尔德菌5株,肺炎克雷伯菌、嗜麦芽窄食单胞菌及产气杆菌各1株;革兰阳性菌2株,占11.76%;真菌1株(曲霉菌),占5.88%。
2.3 单因素分析 CABG术后肺部感染的发生与吸烟、肺部疾病、糖尿病、手术时间、体外循环、呼吸机使用时间、再次气管插管、输红细胞悬液等危险因素相关(均P<0.05)。见表1~2。
2.4 多因素分析 吸烟、慢性阻塞性肺病(COPD)、糖尿病、体外循环、再次气管插管、胸腔闭式引流术是冠状动脉旁路移植术后肺部感染的独立危险因素。见表3。
3 讨论
近年来,尽管随着麻醉、手术技术的成熟和围术期医疗技术水平的不断提高,心脏术后病死率有所下降,但是术后肺部感染的发生率仍然较高。有研究表明,CABG术后发生肺部感染率在3%~16%[2],其病原菌主要为革兰阴性菌。本研究显示,CABG术后肺部感染的发生率达10.31%,并证实了其病原菌主要以革兰阴性菌为主,高达82.35%。本研究还显示,CABG术后肺部感染的发生与吸烟、肺部疾病、糖尿病、手术时间、体外循环、呼吸机使用时间、再次气管插管及输红细胞悬液等危险因素相关。其中吸烟、COPD、糖尿病、体外循环、胸腔闭式引流术及再次气管插管是 CABG术后发生肺部感染的独立危险因素。

表1 冠状动脉旁路移植术后肺部感染的相关危险因素分析 例(%)

表2 冠状动脉旁路移植术后肺部感染与非肺部感染组相关因素比较
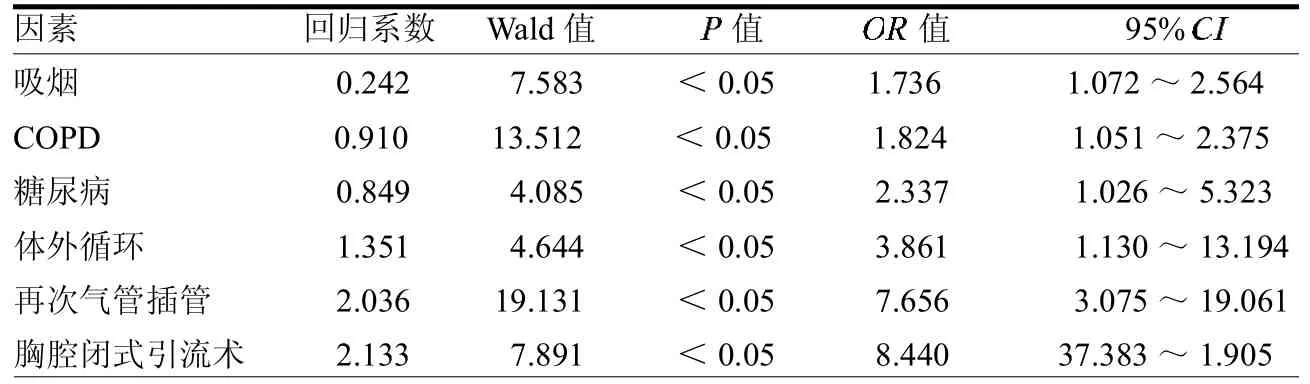
表3 冠状动脉旁路移植术后肺部感染相关危险因素Logistic回归分析
为预防 CABG术后患者肺部感染的发生可采取以下措施:(1)术前管理:有组织的戒烟有助于减少 CABG术后肺部感染的发生率[2],故提倡术前1个月戒烟。积极控制基础疾病,对于糖尿病患者应严密监测血糖,建议用微量泵持续注射胰岛素能有效保持血糖稳定,减少术后肺部感染的发生,一般建议将术后血糖控制在6.1~10 mmol/L。术前指导患者进行正确的咳嗽咳痰,以利于术后有效排痰。由于炎症参与了冠心病从冠状动脉粥样斑块形成到心肌梗死的整个过程,研究表明术前使用他汀类药物可改善CABG术后患者心肌损伤,提高短期和长期的生存率[3]。根据2017年EACTS/EACTA成人心脏手术患者血液管理指南,对于术前有贫血患者可以与促红细胞生成素及铁剂纠正贫血,减少术中红细胞的输注减少肺部感染的发生[4]。(2)术中管理:选择合适的麻醉药品;条件允许下尽可在非体外循环下手术;术中使用肺保护通气策略,低潮气量和呼气末正压的使用;控制液体、减少红细胞的输注及缩短体外循环时间有利于患者早期拔管[5];手术全程均需严格无菌操作。(3)术后管理:对于气管插管患者,持续声门下分泌物吸引有助于降低术后30 d病死率,缩短机械通气中位时间、ICU住院时间,减少抗生素的使用,并可有效降低心脏术后肺部感染的发生[6],条件允许下尽早拔除气管插管。适当镇痛,有助于患者咳嗽咳痰。由于输血是把双刃剑,临床医生需认真评估患者的状况,确保患者安全,做到合理用血。严格控制患者家属探视时间,以及无菌操作等。
