艾滋病抗病毒治疗时机与CD4计数的相关性研究*
2018-12-15梁丽俊汪菊萍刘原杰
梁丽俊,汪菊萍,聂 欢,刘原杰
(重庆市公共卫生医疗救治中心 400036)
我国自2004年开始实施艾滋病“四免一关怀”政策,规律抗病毒治疗艾滋病生存期明显延长,但新发病患者数量不断增加给国家带来沉重医疗负担[1]。对于人类免疫缺陷病毒(HIV)感染者,抗病毒治疗时机与存活率及传染性有密切关系[2-3]。世界卫生组织(WHO)对HIV感染的治疗时机提出两条标准:(1)临床3期或4期感染;(2)WHO任何分期CD4+T淋巴细胞计数≤350/μL(CD4+T淋巴细胞计数≤350/μL优先治疗,患者有治疗意愿,并保证良好依从性)。欧洲艾滋病临床协会也制定了两条治疗时机的标准:(1)只要出现临床症状,不论CD4+T淋巴细胞计数的多少;(2)CD4+T淋巴细胞≥500/μL无症状感染者。美国疾病预防与控制中心强烈推荐艾滋病治疗时间为CD4+T淋巴细胞≥500/μL,即开始标准抗病毒治疗。我国免费治疗标准在2014年修改为CD4+T淋巴细胞<500/μL,2016年改为全员免费治疗[4]。早期抗病毒治疗,能有效降低患者血液及分泌液病毒载量,提高治疗效果,减少疾病传播。本研究旨在分析CD4+T淋巴细胞计数与艾滋病抗病毒治疗时机疗效关系,为抗病毒时机选择提供临床依据。
1 资料与方法
1.1一般资料 选择2013-2016在本院艾滋病门诊新发现病例中筛选符合入选条件、且接受抗病毒治疗的患者为研究对象。抗病毒治疗纳入标准参照《国家免费艾滋病抗病毒药物治疗手册》,共纳入艾滋病患者274例。纳入标准:无症状HIV感染者。排除标准:既往接受过抗病毒治疗者,有机会性感染,合并乙型肝炎、丙型肝炎病毒感染。患者退出标准:治疗过程中出现各种机会性感染的患者;有严重不良反应,经对症处理无效,不得不停药的患者;由于疾病本身或合并其他严重机会感染而死亡的患者;由于不可预知原因,自行停药,或无法继续服药的患者,均退出本研究。治疗方案:替诺福韦(TDF)+拉米夫定(3TC)+依非韦伦(EFV)[5]。根据感染者意愿对无症状HIV感染者外周血CD4+T淋巴细胞计数进行分组,将患者分为早期治疗组(CD4+T淋巴细胞计数为350~500/μL)和常规治疗组(CD4+T淋巴细胞计数<350/μL)。
1.2方法 两组均分别开始抗病毒治疗后,对患者进行前瞻性研究观察,比较不同时间点CD4+T淋巴细胞上升及病毒载量下降的幅度,了解两组患者抗病毒治疗疗效差异。HIV-1病毒载量检测采用法国梅里埃公司的HIV-1型病毒定量检测仪和相应试剂,方法检测限和定量限均为20 copies/mL。抗凝血于24 h内测定CD4+T淋巴细胞计数,用流式细胞仪(BD公司,美国)及相对应的试剂盒对CD4+T淋巴细胞进行分类计数。
1.3观察指标 观察CD4+T淋巴细胞计数,HIV-RNA定量,服药依从性。结果判定:采用2005年国家中医药管理局制订的《中医药治疗艾滋病试点项目临床技术方案》判定标准[6],治疗1年后CD4+T淋巴细胞逐渐上升,其升高值≥30%为有效;CD4+T淋巴细胞无变化或逐渐上升,治疗后CD4+T淋巴细胞升高或下降<30%为稳定;CD4+T淋巴细胞下降≥30%为无效。HIV-RNA:治疗1个月后血浆HIV-RNA水平下降,拷贝数降低≥0.5 log/mL,为有效;HIV-RNA拷贝数上升或下降<0.5 log/mL为稳定;血浆中HIV-RNA水平持续上升,拷贝数上升≥0.5 log/mL,为无效。治疗半年及1年后患者体内HIV-RNA应检测不到(低于检测限以下)。
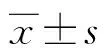
2 结 果
2.1基本情况 274例患者平均年龄(45.8±14.2)岁,其中男236例(86.1%),女38例(13.9%)。早期治疗组停药4例,常规治疗组停药1例,更换方案1例,转出2例,最终早期治疗组入组72例,其中男58例,女14例。常规治疗组共194例,其中男175例,女19例。两组患者年龄、婚姻状况、文化程度比较,差异无统计学意义(P>0.05)。
2.2两组HIV-RNA检测情况分析 早期治疗组中HIV-RNA<50 copies/mL为1例(1.4%),HIV-RNA为50~1 000 copies/mL共3例(4.2%),HIV-RNA为1 000~10 000 copies/mL共16例(22.2%),HIV-RNA>10 000 copies/mL共52例(72.2%);常规治疗组中HIV-RNA<50 copies/mL共1例(0.5%),HIV-RNA为50~1 000 copies/mL共4例(2.1%),HIV-RNA为1 000~10 000 copies/mL共18例(9.3%),HIV-RNA>10 000 copies/mL共171例(83.8%),两组比较差异有统计学意义(P=0.020)。
2.3抗病毒治疗效果 本研究发现,两组患者在治疗1年后,早期治疗组治疗有效的患者构成比低于常规治疗组,差异有统计学意义(P<0.05);早期治疗组治疗稳定患者的构成比高于常规治疗组,差异有统计学意义(P<0.05),见表1。两组在治疗1个月后HIV-RNA变化的构成比比较,差异无统计学意义(P=1.000),见表2。同时,结果显示,早期治疗组治疗1个月后HIV-RNA<50 copies/mL的患者所占百分比高于常规治疗组,差异有统计学意义(P=0.021)。两组治疗半年及1年后HIV-RNA<50 copies/mL的患者所占百分比比较,差异无统计学差异(P>0.05),见表3。
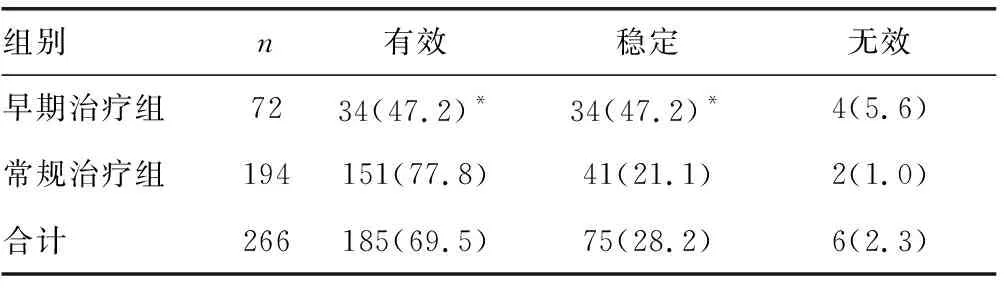
表1 两组治疗1年后CD4+T变化的比较[n(%)]
注:与常规治疗组比较,*P<0.05
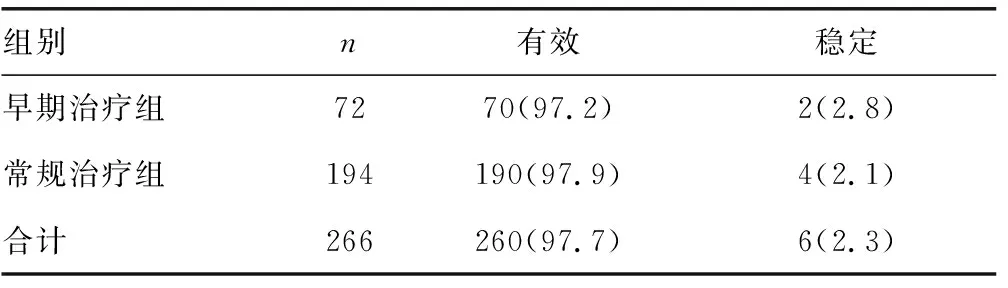
表2 两组治疗1个月后HIV-RNA变化的比较[n(%)]
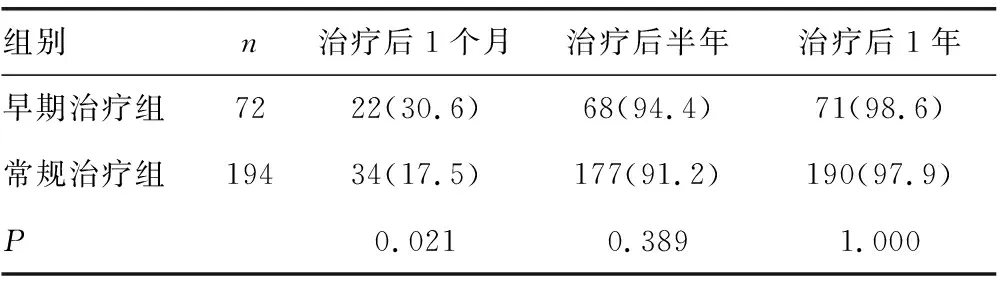
表3 两组在不同治疗时间点HIV-RNA<50 copies/mL构成情况比较[n(%)]
3 讨 论
艾滋病是由于人体感染HIV引起的一类危害性极大的传染病。HIV能攻击人体免疫系统,其中CD4+T淋巴细胞为主要攻击目标。当HIV进入人体后,通过识别CD4+T淋巴细胞表面特异蛋白质分子从而进入细胞内。HIV基因整合CD4+T淋巴细胞DNA中,随着CD4+T淋巴细胞的复制和繁殖,病毒同时完成了复制和繁殖,引起细胞本身凋亡,从而导致机体细胞免疫功能缺陷。经复制的HIV进入细胞外液,主要分布于血液及分泌液,引起疾病传播。
本研究发现两组在治疗1年后,早期治疗组治疗有效的患者构成比低于常规治疗组,差异有统计学意义(P<0.05)。由于艾滋病治疗疗效评价主要依据CD4+T淋巴细胞上升速度,本结果出现可能与初始细胞数量及病毒载量有关,但早期治疗组治疗稳定患者的构成比高于常规治疗组(P<0.05),这可以有效减少HIV相关临床事件的发生,降低发病率和病死率,与国外研究结果一致[7-8]。
随着循证医学发展,医学界对某些病毒感染性疾病的治疗发生理念改变,提倡在无靶器官损伤前提下,病毒可与人体共存,无需抗病毒干预[9]。本研究发现,早期治疗组治疗1个月后HIV-RNA<50 copies/mL的患者所占百分比高于常规治疗组,差异有统计学意义(P=0.021),这可能与患者外周血病毒载量基数有关。虽然研究发现两组在治疗1个月后HIV-RNA变化的构成比和治疗半年及1年后HIV-RNA<50 copies/mL的患者所占百分比差异无统计学意义(P>0.05),但与乙型肝炎等以血液为主要传播途径的疾病不同,性传播仍是艾滋病首要传播途径。目前尚无有效的针对HIV的疫苗,因此早期抗病毒治疗能够尽快抑制病毒复制,延缓症状出现,减少耐药性发生,减少HIV传播风险[10-11]。CD4+T淋巴细胞数量直接影响患者免疫功能,早期抗病毒治疗能显著提高CD4+T淋巴细胞恢复水平,取得较好免疫学效果,减少机会性感染发生,于临床有重要意义[12-16]。需重视的是早期治疗经济负担重,服药依从性相对较差,在治疗过程中需要加强对患者服药依从性教育,防止因不规律服药产生耐药性。但本研究缺乏临床机会性感染、免疫重建等数据,且随访时间仅为1年,下一步可结合临床并延长观察时间,进一步综合评估。
