胸痛中心建设对急性ST段抬高型心肌梗死患者救治的影响
2018-12-07刘璇李树仁杨国慧郑梅郝潇肖洒
刘璇 李树仁 杨国慧 郑梅 郝潇 肖洒
再灌注治疗时间与行直接经皮冠状动脉介入治疗(percutaneous coronary intervention,PCI)的ST段抬高型心肌梗死(ST-segment elevation myocardial infarction,STEMI)患者死亡率密切相关[1]。胸痛中心模式下通过心电图网络传输、建立标准救治流程和区域协同救治网络,明显缩短了缺血心肌再灌注时间并使患者预后得以改善[2]。中国于2015年11月重新修订《中国胸痛中心认证标准》[3],其目的是规范化胸痛中心建设,从而进一步提高急性心肌梗死救治能力。河北省人民医院于2017年4月正式通过中国胸痛中心认证。本研究主要探讨通过认证后胸痛中心持续规范化建设对STEMI患者的救治时间和院内不良事件发生率的影响,并对发生院内不良事件的影响因素进行分析。
1 对象与方法
1.1 研究对象及分组
纳入自2016年9月至2017年12月于河北省人民医院行直接PCI的STEMI患者275例。纳入标准:(1)有典型胸痛症状发作;(2)心电图有不少于2个相邻导联ST段上移≥0.1 mV,或新发完全性左束支传导阻滞,或伴有血清肌钙蛋白升高;(3)急诊冠状动脉造影显示1支或多支血管闭塞;(4)关键时间节点有详细记录。排除标准:(1)院内发生STEMI;(2)已接受溶栓治疗;(3)由于患者或家属原因错过再灌注治疗时机或拒绝接受直接PCI;(4)关键时间节点无法获取。将通过胸痛中心认证前(2016年9月至2017年4月)接受直接PCI的121例STEMI患者设为对照组,通过胸痛中心认证后(2017年5月至2017年12月)接受急诊PCI的154例STEMI患者设为研究组。
1.2 观察指标
(1)根据患者入门时间、首次医疗接触时间、发病时间及球囊扩张时间分别计算入门至球囊扩张(door to balloon,D-to-B)时间、首次医疗接触至球囊扩张(first medical contact to balloon,FMC-to-B)时间、发病至首次医疗接触(symptom onset to first medical contact,S-to-FMC)时间;(2)比较两组患者院内主要不良心脑血管事件(major cardiovascular and cerebrovascular adverse events,MACCE)发生率,包括心源性死亡、再发心肌梗死、脑血管事件、心室颤动、术后24 h内左心室射血分数(left ventricular ejection fraction,LVEF)≤40%。
1.3 统计学分析
所有数据采用SPSS 21.0软件进行统计学处理。符合正态分布的计量资料以均数±标准差表示,组间比较采用独立样本t检验;非正态分布计量资料以中位数(四分位数间距)[M(Q1,Q3)]表示,组间比较采用秩和检验;计数资料以例(率)表示,组间比较采用χ2检验或Fisher确切概率法;采用多因素logistic回归分析院内MACCE发生的影响因素。以p<0.05为差异有统计学意义。
2 结果
2.1 一般资料比较
两组患者年龄、性别、吸烟史、高血压病史、糖尿病史、心肌梗死病史、脑血管病史、PCI史、值班时间就诊,Killip心功能分级,梗死相关血管,病变血管支数等比较,差异均无统计学意义(均P>0.05,表1)。
2.2 两组患者救治时间比较
通过胸痛中心认证后的研究组D-to-B时间[51(34,65)min比61(45,75)min,p<0.001]和FMC-to-B时间[83(62,117)min比96(70,127)min,P=0.032]均较通过胸痛中心认证前的对照组明显下降,差异均有统计学意义。研究组S-to-FMC时间虽大于对照组[101(38,188)min比85(53,186)min,P=0.920],但差异无统计学意义(表2)。
2.3 两组患者院内MACCE发生率比较
两组患者院内心源性死亡率、再发心肌梗死率、脑血管事件、心室颤动及LVEF≤40%发生率比较,差异均无统计学意义(均P>0.05);研究组院内MACCE发生率显著低于对照组(16.9%比27.3%,P=0.037),差异有统计学意义(表3)。
2.4 院内MACCE发生的影响因素
单因素logistic回归分析显示,年龄、性别、Killip心功能分级Ⅲ~Ⅳ级、D-to-B时间>60 min与MACCE发生相关(p<0.05)。考虑S-to-FMC时间也可能为MACCE发生的影响因素,故将以上变量全部纳入多因素logistic回归方程显示,Killip心功能分级Ⅲ~Ⅳ级(OR 9.754,95% CI 3.548~26.813,p<0.001)及D-to-B时间>60 min(OR 1.816,95% CI 1.052~3.135,P=0.032)是院内MACCE发生的独立危险因素(表4)。
3 讨论
胸痛中心认证是促使更多急性心肌梗死患者在指南推荐时间内接受直接PCI的有效手段[4]。本研究发现,通过认证后的胸痛中心在规范化建设和持续改进下,D-to-B时间和FMC-to-B时间较认证前明显缩短,患者院内MACCE发生率显著下降。
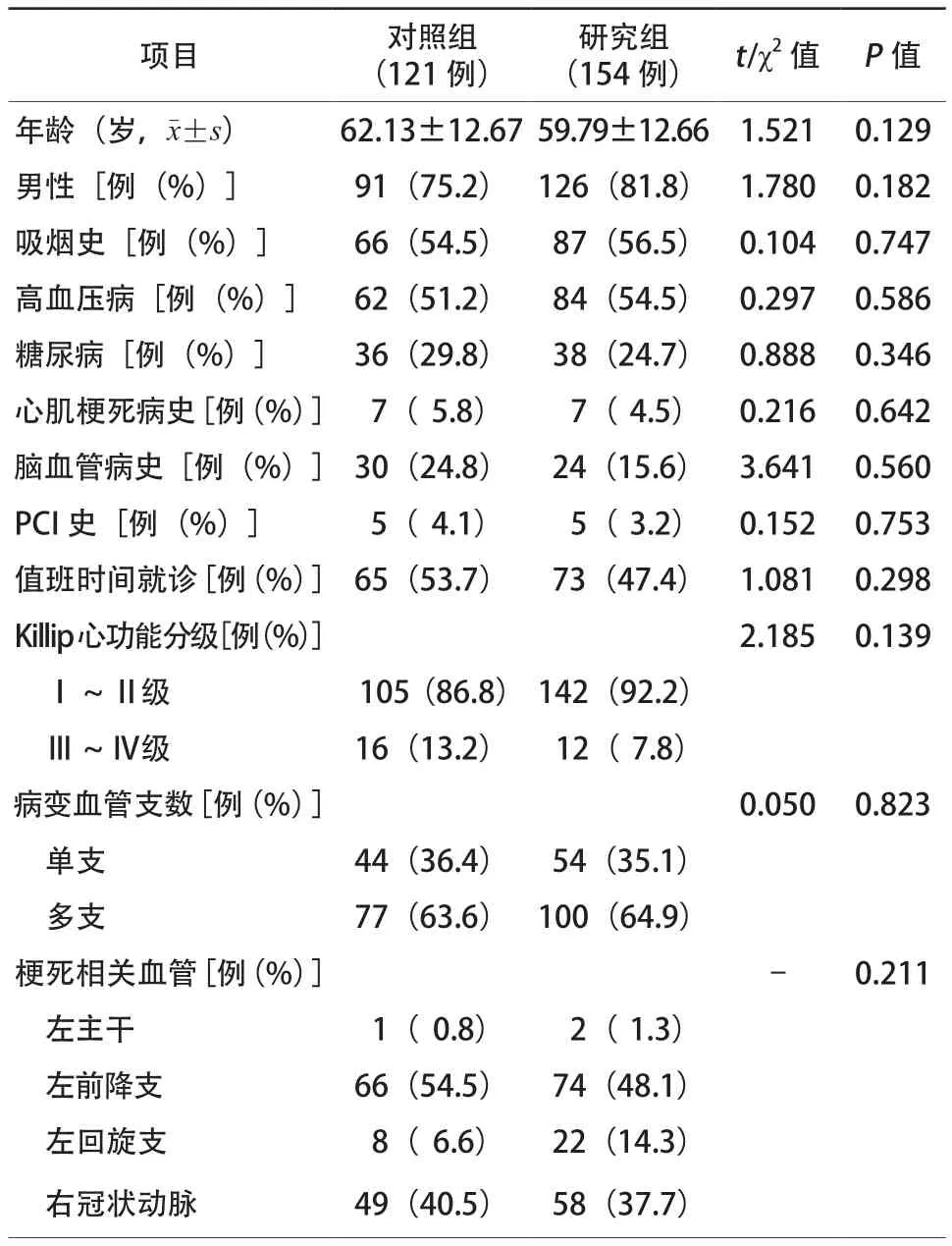
表1 两组患者一般资料比较
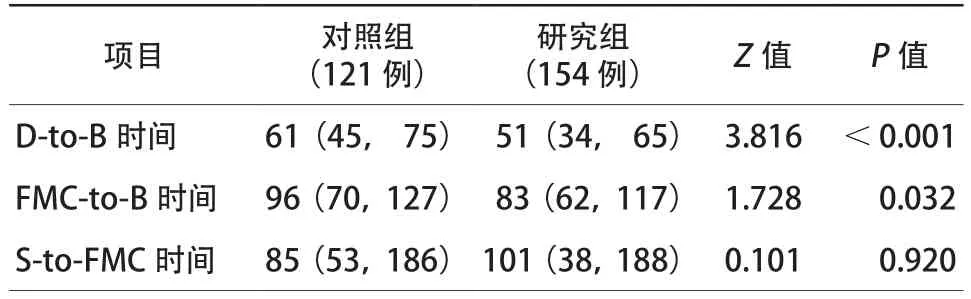
表2 两组患者救治时间比较[min,M(Q1,Q3)]
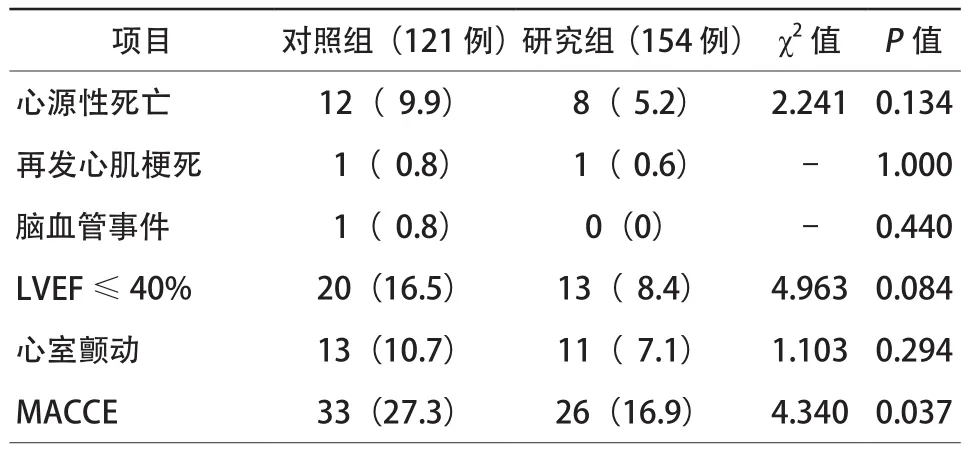
表3 两组患者院内MACCE情况比较[例(%)]
D-to-B时间是评估及认证胸痛中心救治效率的关键指标之一,代表医疗机构院内急救能力[5]。本院胸痛中心经过一段时间建设运行后,D-to-B时间基本达到国际标准[6]。在通过国家认证后,本院胸痛中心进一步完善人员管理制度,组织相关科室和后勤部门参加培训,并于每月召开质量改进会,针对不合格指标逐一分析后加以改进;通过手机微信平台建设,加强院前心电图传输效率,增加院内绕行急诊科概率;在急诊科增设快速检验项目,保证胸痛患者可在20 min内获取肌钙蛋白结果,不断减少医疗服务系统时间延误。目前,本院胸痛中心中位D-to-B时间为51 min,最短为23 min,说明通过胸痛中心认证后持续规范化建设对STEMI患者的救治工作有促进作用,这与之前相关文献报道的结论一致[7]。
D-to-B时间>90 min与STEMI患者短期预后相关,这种影响甚至在1年后仍然存在[8-9]。Berger等[10]观察发现,D-to-B时间≤60 min患者死亡率较低,而对于D-to-B时间>60 min的患者,D-to-B时间每延长30 min就会导致死亡率增加1.6倍。也有研究指出,由于心肌总缺血时间未减少,因此不管对于高风险还是低风险患者,缩短D-to-B时间至90 min都不能降低其死亡率[11-12]。本研究通过多因素logistic回归模型校正Killip心功能分级和梗死相关血管等强干扰因素后,发现D-to-B时间>60 min与患者院内MACCE发生率仍具有显著相关性,提示D-to-B时间不能仅满足于<90 min,在今后胸痛中心规范化建设中还应继续关注这一指标。D-to-B时间有明确起止时间节点,相比可能受到回忆偏倚等因素影响的心肌总缺血时间,其稳定性较佳。同时,D-to-B时间主要为衡量院内绿色通道建设所设置,更具可操作性,这一点对于起步稍晚且处于成长中的胸痛中心更有指导意义。另一方面,胸痛中心建设并不是一味追求缩短D-to-B时间,需要结合胸痛中心实际情况进行调整。Foo等[9]研究表明,D-to-B时间越短,患者预后越好,但这种关系是呈非线性趋势的,即D-to-B时间基数较大的患者更能从缩短院内延迟时间中获益。提示在院内救治流程相对成熟的前提下,过度强调缩短D-to-B时间并非必要。
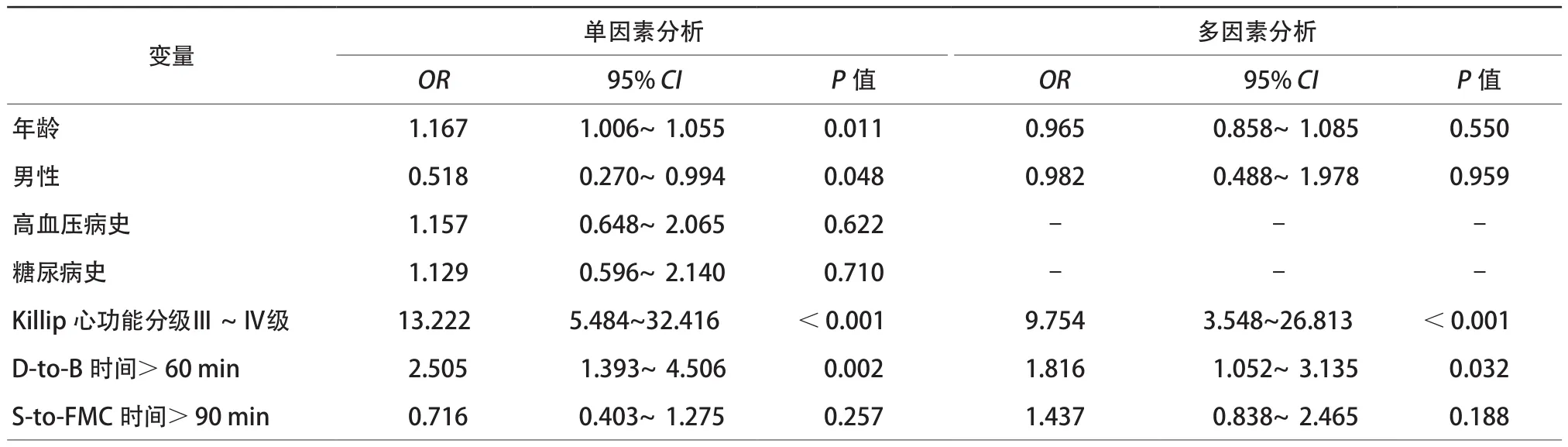
表4 院内主要不良心脑血管事件发生的影响因素
因此,本院胸痛中心在保持平均D-to-B时间≤60 min的同时,也重视缩短院前延误时间。在胸痛中心通过认证后,FMC-to-B时间较通过之前明显减少。原因与以下工作有关:与本区域“120”急救中心签订建点协议,并与本市及周边县市等非PCI医院建立区域协同救治网络,减少中间环节滞留时间,实现救治STEMI患者从院前急救系统到本院绿色通道之间“无缝对接”。目前,指南推荐FMC-to-B时间为不超过90 min,而有研究认为FMC-to-B时间>60 min的患者院内严重心力衰竭发生率和1年死亡率明显增加[13]。
本研究观察发现,患者S-to-FMC时间在胸痛中心认证前后无明显差异。在患者心肌总缺血时间中,S-to-FMC时间约占2/3,因而需要加强社区健康教育,利用新媒体形式如微信公众平台科普心肌梗死急救常识,以提高患者疾病认识水平[14]。通过回归分析后提示,S-to-FMC时间不是院内MACCE发生的独立危险因素,该结论与其他研究报道相符[15]。其中可能的原因有:(1)症状更重的患者更早呼救或来院就诊;(2)D-to-B时间和FMC-to-B时间缩短,使S-to-FMC时间对患者预后的影响大大减小。由此可见,通过持续改进减少D-to-B时间和FMC-to-B时间仍是当前胸痛中心建设的主要任务。
本研究尚存在不足之处:(1)本研究数据来源于单中心,且例数较少,不能反映胸痛中心建设的总体情况;(2)排除已接受溶栓治疗的患者,可能对研究结果造成一定偏倚。因此,加强区域内医疗机构合作,全面发挥区域协同救治网络作用,进一步缩短救治时间,是本中心未来努力的方向。
