系统性红斑狼疮患者并发股骨头坏死的临床相关因素分析
2018-12-07王明超韩晓静刘鸣张玉玲张竹青李明朱芸
王明超 韩晓静 刘鸣 张玉玲 张竹青 李明 朱芸
系统性红斑狼疮(systemic lupus erythematosus,SLE)是一种累及多系统、多脏器的自身免疫性疾病,主要特征是血清抗体出现及多系统损伤[1],其靶器官损害及治疗性药物的不良反应严重影响了患者的预后。目前糖皮质激素(GC)仍然是治疗SLE的首选药物[2],使用GC产生的各种不良反应是临床上影响SLE预后的重要因素,其中股骨头坏死(osteonecrosis of the femoral head,ONFH)是严重影响患者生存质量的主要因素之一。已有研究表明SLE并发ONFH的发生率为5%~45%[3-5]。部分小样本回顾性研究提示GC的用量、血管炎及雷诺现象、血脂水平是SLE并发ONFH的高危因素[6-8],但血管炎、雷诺现象、血脂异常等指标是SLE病情严重程度的体现,激素等药物的使用在治疗疾病的同时也影响了上述指标,所以难以区分两者对ONFH的参与度。已有研究显示SLE并发ONFH有明显的个体化倾向性[9],提示患者发生ONFH可能有很强的基因基础。本文回顾性分析SLE并发ONFH患者的临床资料,旨在探讨SLE并发ONFH的临床相关因素。
1 对象和方法
1.1 对象 选取1998年1月至2015年1月在潍坊市人民医院风湿免疫科门诊及住院的SLE并发ONFH患者36例作为观察组,选取同期未发生ONFH的SLE患者50例作为对照组,所有患者均符合1987年美国风湿病学会(ACR)诊断标准及其修订标准。ONFH的诊断标准参照2006年中华医学会骨科学分会关节外科学组拟定的诊断标准。所有患者均进行长期随访,随访要求:(1)初诊诊断明确,(2)资料齐全,(3)病情缓解期至少半年随访1次,(4)随访时间截止2017年12月或随访至患者病程结束。排除标准:(1)有长期饮酒史患者,(2)有髋部外伤史患者,(3)感染性髋关节患者,(4)合并其他慢性疾病如糖尿病、乙型肝炎等患者。
1.2 观察指标
1.2.1 患者初诊时临床指标 记录两组患者初诊时年龄、性别、BMI。按照1987年ACR诊断标准及其修订标准,记录患者初诊时血管炎、雷诺现象、大关节炎、小关节炎、脱发、口腔溃疡发生情况及系统性红斑狼疮活动度评分(SLEDAI)。
1.2.2 实验室化验指标(以初诊时数值记录) 所有研究对象均于清晨空腹采集静脉血,采用仪器检测血常规(Hb、WBC、PL),罗氏分析仪检测血脂(TC、TG、LDL-C、HDL-C),免疫化学法检测补体 3(参考值 0.79~1.52g/L)、补体 4(参考值 0.16~0.38g/L),免疫散射比浊法检测IgG(参考值7.51~15.6g/L),魏氏法检测ESR(参考值 0~20mm/h),ELISA法检测抗核抗体(参考值0.00~1.20U/ml)、抗双链 DNA(ds-DNA)抗体(参考值0.00~25.00U/ml)、抗心磷脂抗体(参考值 0.00~10.00U/ml)。采用尿分析仪检测尿常规指标:尿蛋白(参考值阴性)、尿β2-微球蛋白(β2-MG)(参考值 0.03~0.15mg/L)。
1.3 GC及免疫抑制剂使用情况
1.3.1 GC使用情况 包括初始GC用量、治疗6个月后GC维持用量、应用GC冲击治疗情况、病情反复致GC复加情况。
1.3.2 免疫抑制剂使用情况 环磷酰胺(CTX)、来氟米特(LFM)、吗替麦考酚酯(MMF)、硫酸羟氯喹(HCQ)使用情况。
1.4 统计学处理 采用SPSS 19.0统计软件。计量资料以表示,组间比较采用两独立样本t检验;计数资料组间比较采用χ2检验。采用多因素logistic回归分析SLE并发ONFH的临床相关因素。P<0.05为差异有统计学意义。
2 结果
2.1 两组患者临床指标比较 观察组36例患者中,确诊 ONFH 时 SLE 病程 0.5~10(3.86±2.49)年;在 SLE 病程1年内并发ONFH 4例(11.1%),1~3年并发ONFH 14例(38.9%),3~5年以上并发ONFH 10例(27.8%),5年以上并发ONFH 8例(22.2%)。两组患者年龄、BMI、血管炎、雷诺现象、大关节炎发生率比较差异均有统计学意义(均P<0.05),但性别、病程、小关节炎、口腔溃疡、脱发发生率比较差异均无统计学意义(均P>0.05),见表1。

表1 两组患者临床指标比较
2.2 两组患者一般化验指标比较 初诊时,两组患者尿蛋白阳性的例数、尿β2-MG比较差异均有统计学意义(均P<0.05),其余指标组间比较差异均无统计学意义(均P>0.05),见表 2。
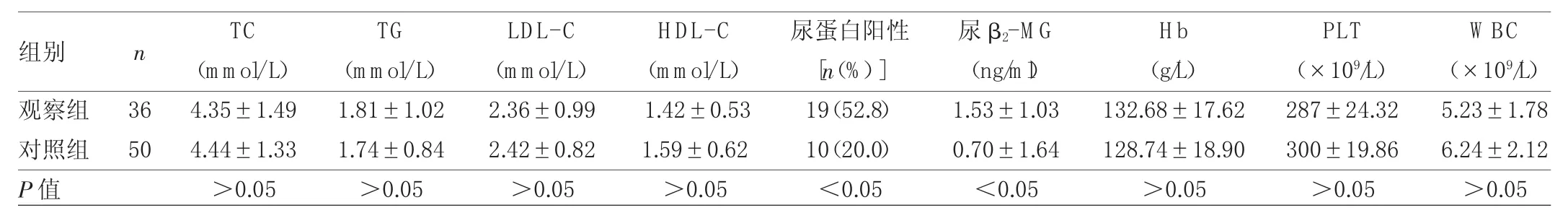
表2 两组患者一般化验指标比较
2.3 两组患者疾病活动性指标比较 两组患者ESR、补体3、补体4、IgG比较差异均有统计学意义(均P<0.05),见表 3。
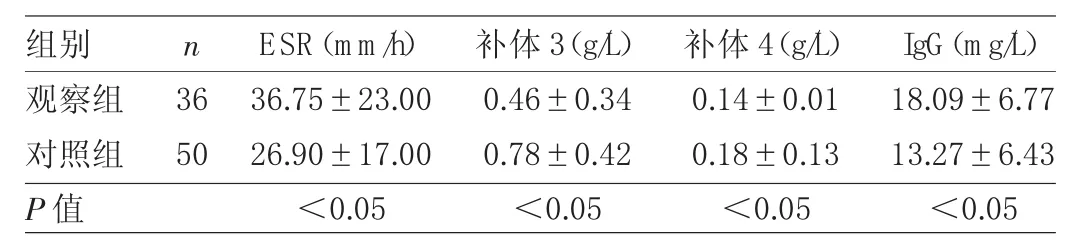
表3 两组患者疾病活动性指标比较
2.4 两组患者免疫抗体指标比较 两组患者抗核抗体、抗Ds-DNA抗体、抗心磷脂抗体阳性率比较差异均无统计学意义(均P>0.05),见表4。
2.5 两组患者GC和免疫抑制剂使用情况比较 两组患者初诊时SLEDAI、初始GC用量、应用GC冲击治疗的例数、病情反复致GC复加的例数比较差异均有统计学意义(均P<0.05),但两组患者治疗6个月后GC维持用量、免疫抑制剂使用情况比较差异均无统计学意义(均P>0.05),见表 5。
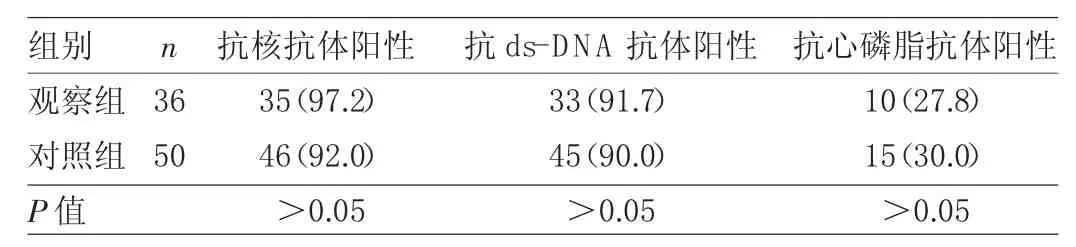
表4 两组患者免疫抗体指标比较[例(%)]
2.6 多因素logistic回归分析结果 将单因素分析有统计学意义的指标进行多因素logistic回归分析,结果显示BMI、血管炎、大关节炎、应用GC冲击治疗及病情反复致GC复加是影响SLE并发ONFH的临床相关因素(均P<0.05),见表 6。
3 讨论
本研究发现病情反复致GC复加是SLE并发ONFH的临床相关因素,而GC用量恰恰是由病情活动度来决定的,这也符合两组单因素分析ESR、补体3、补体4、IgG有差异。因为ESR、补体3、补体4、IgG是反映SLE病情活动度的指标,所以两组的差异主要体现了病情活动度的差别。SLE并发ONFH绝大多数有大剂量GC冲击应用史,本研究发现GC冲击治疗是SLE并发ONFH的临床相关因素。GC冲击导致ONFH的机制研究已有文献报道,Kaushik等[10]发现ONFH的病理基础可能是微循环梗阻引起局部组织的缺氧和营养缺失,导致骨细胞凋亡及骨细胞功能障碍,而大剂量GC会进一步延长骨细胞存活周期、促进血液高凝状态,最终形成血栓引起ONFH。本研究发现血管炎可作为SLE并发ONFH的临床相关因素,与Sayarlioglu等[11]研究一致,其作用机制可能是动脉阵发性痉挛引起组织供血不足,加之患者本身血液高凝状态,易引起血栓导致微循环换障碍,最终导致ONFH的发生。两组患者CTX、LFM、MMF、HCQ等免疫抑制剂使用情况比较差异均无统计学意义,这提示在SLE治疗中免疫抑制剂的使用与并发ONFH无关。
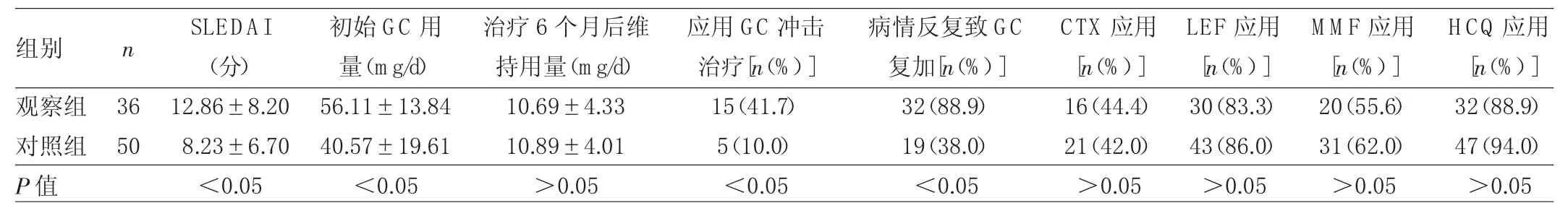
表5 两组患者GC和免疫抑制剂使用情况比较
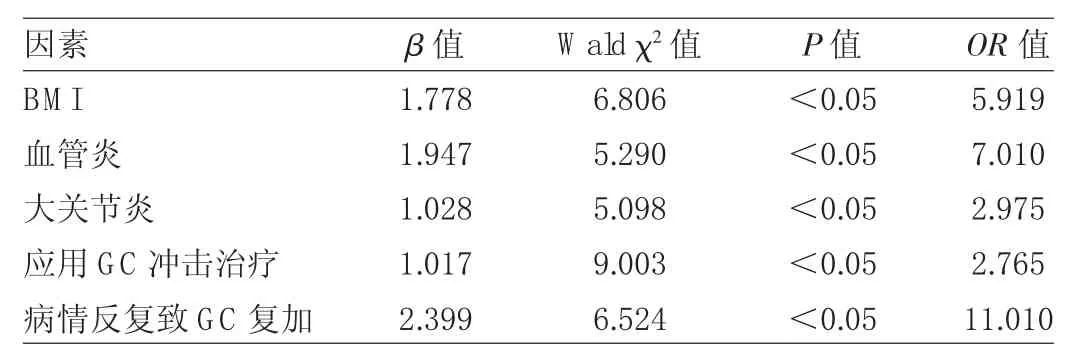
表6 多因素l ogi st i c回归分析SLE并发ONFH的临床相关因素
本研究发现两组患者TC、TG、LDL-C、HDL-C比较差异均无统计学意义,与李姝玉等[12]的研究结果一致,但Glucck等[13]研究显示血脂与ONFH相关,研究结果的差异可能与样本量、随访时间及检查化验的时机不同有关。
SLE好发于20~40岁育龄女性,本研究发现年龄在两组单因素分析中有差异,在多因素回归分析中却不是SLE并发ONFH的临床相关因素,但是SLE并发ONFH趋向于年轻化的现象值得进一步研究。本研究分析了BMI对SLE并发ONFH的影响,发现两组患者BMI比较差异有统计学意义,这可能与肥胖在SLE患者中引起的代谢紊乱导致GC抵抗有关。已有文献报道关节炎可作为SLE并发ONFH的危险因素[14]。本研究发现两组患者初诊膝关节、肩关节等大关节炎发生率比较差异有统计学意义,近端指间关节等小关节发生率比较差异无统计学意义,这提示应该关注初发SLE患者的大关节受累情况,为SLE并发ONFH的早期预防提供依据。
本研究中有4例SLE并发ONFH患者GC常规剂量治疗并减量维持治疗,未出现病情反复,未采用GC复加与GC冲击治疗,对于在病情相同条件下使用同等剂量的GC治疗,只有部分患者发生ONFH,这提示除上述危险因素外,患者的个体差异可能是造成SLE并发ONFH的原因之一。对此一些学者提出了GC致ONFH具有遗传易感性的假说[15],其遗传易感性因素又包括基因多态性和基因突变[16]。GC个体敏感性可能由通过代谢途径中药物代谢酶、GC受体等的基因差异决定。主要作用途径包括11β-羟化类固醇脱氢酶作为GC的代谢酶的代谢[17]及GC受体的可改变[18]。这些酶或受体可成为SLE并发ONFH患者易感因素的筛选指标。上述研究表明SLE并发ONFH发病机制中基因层面的差异可能占有主导地位。
总之,SLE并发ONFH由遗传易感因素与多种危险因素共同作用所致,与GC和病情活动均相关,GC冲击治疗、病情反复致GC复加、肥胖、血管炎、大关节炎可作为SLE患者并发ONFH的临床相关因素,SLE并发ONFH的常规GC治疗无差异,可能与遗传易感性有关。这提示进一步检测基因多态性与基因突变可为SLE并发ONFH患者的精准治疗提供依据。
