颈动脉粥样硬化性狭窄与脑血流动力学相关性的多模态MRI研究
2018-12-01马玉荣韩娜张静
马玉荣,韩娜,张静
颈动脉粥样硬化是引起脑卒中的主要原因之一,占20%~30%[1-3]。血管狭窄到一定程度后,通过病变区域的血流量减少,脑灌注压下降引起脑组织血流动力学发生改变,当脑组织自身无法代偿时,则出现脑梗死即卒中[4]。因此,早期判断颈动脉狭窄,评价脑血流量,可以早期预防短暂性脑缺血发作(transient ischemic attack,TIA)的发作及脑卒中的发生。
以往研究采用数字剪影血管造影(digital subtraction angiography,DSA)评价血管管腔,CT灌注(CT perfusion,CTP)、正电子发射计算机断层显像(positron emission tomography,PET)及单光子发射计算机断层成像术(single-photon emission computed tomography,SPECT)等检查方法用于脑组织血流动力学评估,不仅价格昂贵,而且存在大量射线且需要大剂量对比剂,对检查者危害较大,故不适宜作为首选筛查手段。多模态MRI技术,即高分辨率磁共振成像(high-resolution magnetic resonance imaging,HR-MRI)斑块成像结合磁共振动态磁敏感对比灌注成像(dynamic susceptibility contrast perfusion-weighted imaging,DSC-PWI)技术,无创、无放射性、时间短、空间分辨率高,可以同时判断颈动脉管腔狭窄程度以及脑组织灌注情况,探讨狭窄程度与脑血流动力学的相关性,通过评估血管狭窄程度,可预测脑血流动力学的情况,为临床在血管重塑的术式选择方面提供有利依据。本研究回顾性分析了颈动脉粥样硬化不同程度狭窄时脑组织血流动力学情况。
1 材料与方法
1.1 研究对象
收集我院2016年10月至2017年12月颈动脉粥样硬化患者50例,经过颈部血管彩超检查,符合单侧轻、中、重度狭窄或闭塞,对侧轻度或无狭窄,行头颅MRI、磁共振血管成像(magnetic resonance angiography,MRA)检查,排除颅内大面积梗死及颅内血管中重度狭窄患者11例,最终将39例单侧颈动脉不同程度狭窄患者纳入试验。
1.2 临床资料
39例患者中,男30例,女9例,年龄44~79岁,平均(61.8±8.5)岁,高血压25例,高血糖11例,高血脂14例;临床表现为突发一侧肢体无力15例,头晕、头痛伴眼前黑朦、视物不清4例,仅头晕者7例,于体检时发现有颈动脉斑块并造成管腔不同程度狭窄、无明显不适者13例。其中17例为左侧,22例为右侧。对于有严重心、肾功能不全,血栓史及凝血机制障碍等基础疾病以及脑出血、梗死、肿瘤、炎症及手术史等影响脑组织灌注的患者均排除。所有入选对象均签署知情同意书。
1.3 仪器与检查方法
应用Siemens verio 3.0 T磁共振仪行常规头颅MRI、MRA检查、颈动脉斑块HR-MRI成像、PWI检查。
颈动脉斑块HR-MRI成像采用颈动脉专有线圈(8通道),以血管狭窄处为中心行三维时间飞跃法MR血管成像(three dimensional time of flight MRA,3D-TOF MRA):层数:48,FOV:350 mm×263 mm×350 mm,层厚:1.0 mm,TR/TE:29/4.17 ms,时间:4 min 36 s;T1-BB:层数:12,FOV:160 mm×160 mm×24 mm,层厚:2.0 mm,TR/TE:750/13 ms,时间:7 min 3 s;TSE-T2:层数:12,FOV:160 mm×160 mm×24 mm,层厚:2.0 mm,TR/TE:3500/60 ms,时间:4 min 19 s。PWI选取颅脑颈内动脉系供血范围进行横断位扫描:动态期相60期,对比剂为钆喷酸葡甲胺盐,以3.5~4 ml/s流速,0.2 ml/kg,于第7期经肘前静脉双筒高压注射器快速注入;层数:15,FOV:230 mm×230 mm×77 mm,层厚:4.0 mm,TR/TE:1500/30 ms,反转角90°,时间:1 min 38 s。
1.4 图像处理及数据分析
将颈动脉斑块成像原始数据导入至VPD MRIPlaque ViewTM V2.1软件进行狭窄程度分析;将PWI灌注原始数据传输至MATLAB后处理工作站,应用Syngo MMWP软件进行处理,得到脑血容量(cerebral blood volume,CBV)、脑血流量(cerebral blood flow,CBF)、平均通过时间(mean through time,MTT)、达峰时间(time-to-peak,TTP)图。
由两名对血管性病变诊断经验较丰富的高年资影像医师盲法阅片,分析斑块位置及管腔狭窄程度,分析脑组织灌注情况。当两名医生的诊断出现分歧时,共同商讨一致并作为最终结果。
颈动脉狭窄程度评价:依照北美症状性颈动脉内膜切除试验法(North American Symptomatic Carotid Endarterectomy,NASCET)测量方法[5]:血管狭窄率=(狭窄远端正常血管直径-狭窄段最窄直径)/狭窄远端正常血管直径×100%;分为4组:轻度(0~29%)、中度(30%~69%)、重度(70%~99%)和闭塞。
PWI灌注值测量:选择半卵圆中心层面,测量额叶、颞顶叶灌注参数,额叶代表大脑前动脉(arteria cerebral antery,ACA)供血区,颞顶叶代表大脑中动脉(middle cerebral artery,MCA)供血区。感兴趣区(region of interest,ROI)选取尽量避开腔梗灶、侧脑室、颅骨骨质区域[6-7]。先对患侧进行测量,再测量对侧镜像区域,每个受试对象于不同时间测量3次,取其平均值。测量指标:①患、健侧额叶及颞顶叶CBV、CBF、MTT、TTP值;②rCBV、rCBF、rMTT、rTTP(相对灌注值=患侧灌注值/健侧镜像区域灌注值)[8]。因个体差异,故本文采用自身对照方法,本试验原始数据数值较大,故将灌注参数换算成相对灌注值进行比较。
1.5 统计学分析
统计学分析应用SPSS 19.0 统计分析软件。计量资料以表示,相对灌注值进行单样本t检验;采用Spearman相关系数分析颈动脉不同狭窄程度与颞顶叶相对灌注值相关性。同一患者比较患侧颞顶叶与额叶相对灌注值的差异,采用配对样本t检验。P<0.05为差异具有统计学意义。
2 结果
2.1 颈动脉狭窄患者脑内灌注改变
2.1.1 额叶灌注改变
轻度组患健侧各灌注值基本一致;中度组2例患侧MTT、TTP轻度延长,CBV、CBF无差异;重度组3例患侧MTT、TTP延长,CBV、CBF变化不明显;闭塞组4例患侧MTT、TTP延长,2例CBV轻度升高,1例CBF轻度升高(如图1)。应用相对灌注值,统计分析显示仅有闭塞组rMTT的改变差异有统计学意义(t=2.49,P<0.05),即患侧MTT延长,与健侧比较差异具有统计学意义(P<0.05),闭塞组rTTP、rCBV、rCBF及其余组相对灌注值变化差异均无统计学意义(P>0.05)。
2.1.2 颞顶叶灌注改变
轻度组患健侧各灌注值基本一致;中度组2例患侧MTT、TTP延长,1例CBV升高;重度组10例患侧MTT、TTP延长明显,8例CBV升高、轻度升高或轻度减低,9例CBF减低、轻度减低或轻度升高;闭塞组7例MTT、TTP延长,5例CBV升高或轻度升高,4例CBF轻度升高或减低(如图1、2)。应用相对灌注值统计分析显示,重度组、闭塞组rMTT、rTTP改变差异有统计学意义(P<0.05),即患侧MTT、TTP延长,与健侧比较差异具有统计学意义(P<0.05);重度组、闭塞组rCBV、rCBF及轻、中度组相对灌注值变化差异均无统计学意义(P>0.05),见表1。
颞顶叶灌注异常者表现为患侧MTT、TTP延长,与健侧比较,差异有统计学意义(P<0.05);CBV呈升高、轻度升高或减低或正常,CBF为减低、轻度减低或升高或正常,CBV、CBF值整体改变不明显(P>0.05)。据CBV、CBF图,将灌注表现异常者分为3期[9]:1期3例,表现为MTT、TTP延迟,CBV 和CBF基本正常;2期12例,表现为MTT、TTP延迟,CBV 升高,CBF 正常、轻度升高或减低;3期4例,表现为MTT、TTP延迟,CBV轻度减低或基本正常,CBF轻度减低。以2期例数最多。应用相对灌注值,单因素方差分析,3期之间仅有rCBV差异有统计学意义(P<0.01),患侧rMTT、rTTP、rCBF差异均无统计学意义(P>0.05),见表2。
表1 不同狭窄程度颞顶叶相对灌注值(rMTT、rTTP、rCBV、rCBF)改变Tab.1 Changes in relative perfusion values (rMTT, rTTP, rCBV, rCBF) of the temporal-parietal lobe in different degree of stenosis group
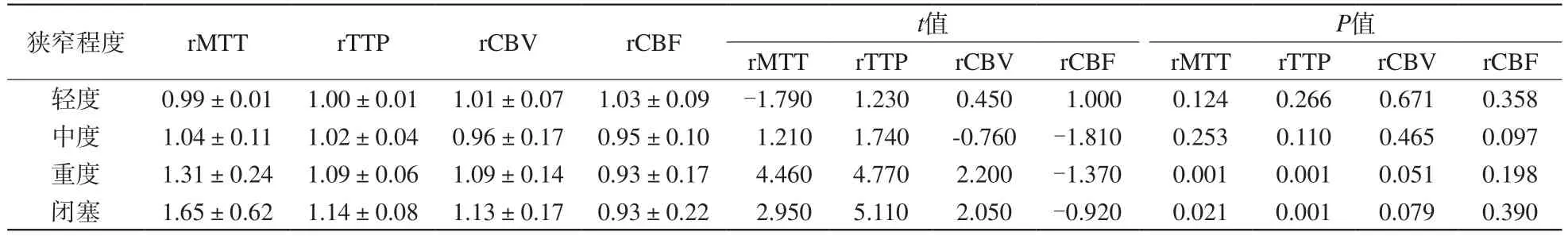
表1 不同狭窄程度颞顶叶相对灌注值(rMTT、rTTP、rCBV、rCBF)改变Tab.1 Changes in relative perfusion values (rMTT, rTTP, rCBV, rCBF) of the temporal-parietal lobe in different degree of stenosis group
狭窄程度 rMTT rTTP rCBV rCBF t值 P值rMTT rTTP rCBV rCBF rMTT rTTP rCBV rCBF轻度 0.99±0.01 1.00±0.01 1.01±0.07 1.03±0.09 -1.790 1.230 0.450 1.000 0.124 0.266 0.671 0.358中度 1.04±0.11 1.02±0.04 0.96±0.17 0.95±0.10 1.210 1.740 -0.760 -1.810 0.253 0.110 0.465 0.097重度 1.31±0.24 1.09±0.06 1.09±0.14 0.93±0.17 4.460 4.770 2.200 -1.370 0.001 0.001 0.051 0.198闭塞 1.65±0.62 1.14±0.08 1.13±0.17 0.93±0.22 2.950 5.110 2.050 -0.920 0.021 0.001 0.079 0.390
表2 灌注异常者不同分期相对灌注值的比较Tab.2 Comparison of relative perfusion values in different stages of perfusion abnormalities
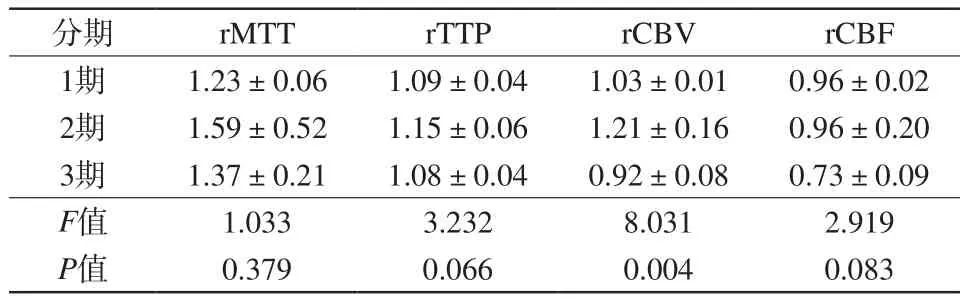
表2 灌注异常者不同分期相对灌注值的比较Tab.2 Comparison of relative perfusion values in different stages of perfusion abnormalities
分期 rMTT rTTP rCBV rCBF 1期 1.23±0.06 1.09±0.04 1.03±0.01 0.96±0.02 2期 1.59±0.52 1.15±0.06 1.21±0.16 0.96±0.20 3期 1.37±0.21 1.08±0.04 0.92±0.08 0.73±0.09 F值 1.033 3.232 8.031 2.919 P值 0.379 0.066 0.004 0.083
2.1.3 患侧颞顶叶与额叶相对灌注的比较
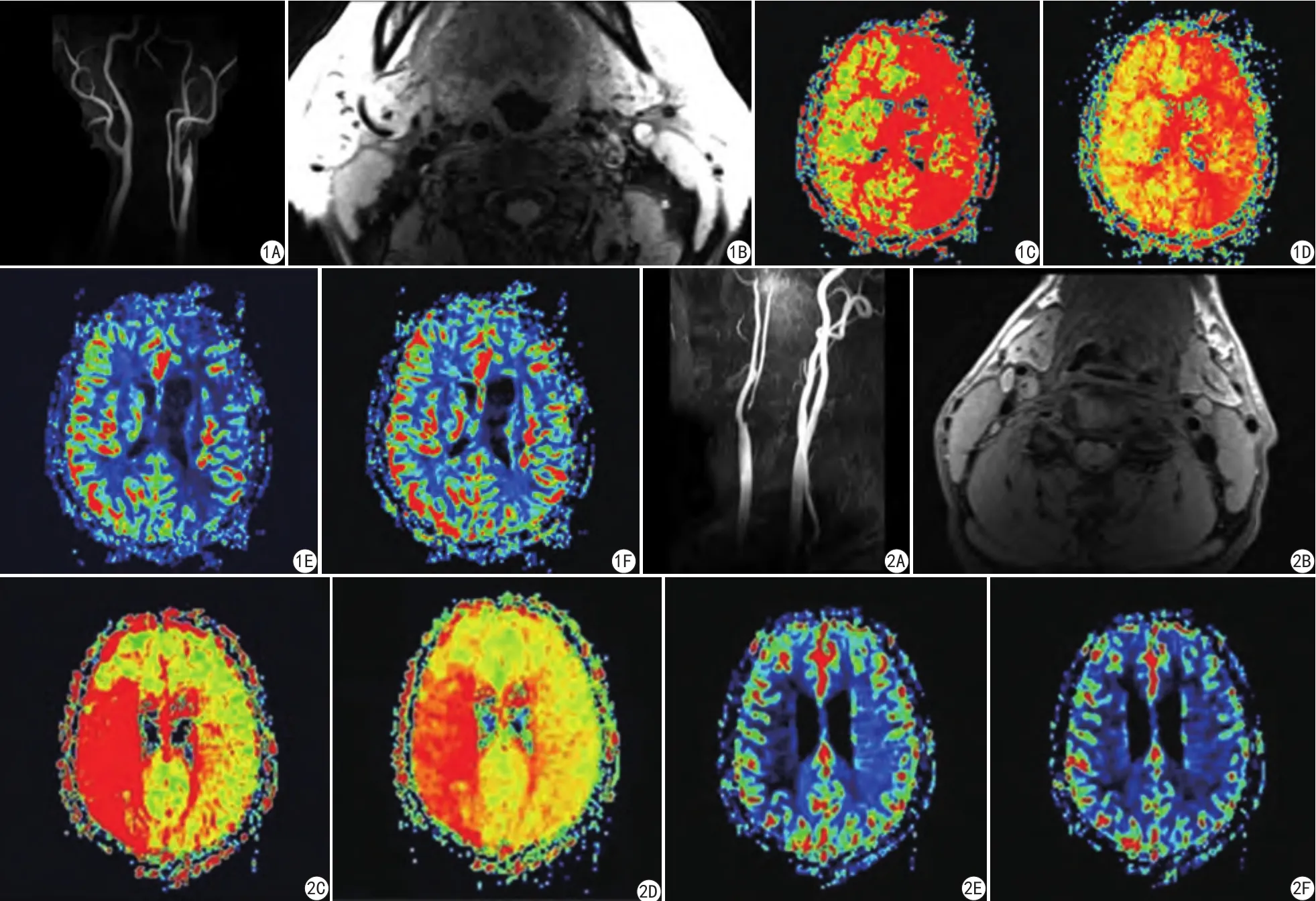
图1 62岁,男性,颈动脉粥样硬化患者,左侧颈内动脉起始段管腔重度狭窄。A:3D-TOF显示左侧颈内动脉起始段管腔重度狭窄;B:T1-BB显示左侧颈内动脉较大斑块形成,残余管径明显变细;C (MTT)、D (TTP)显示左侧额叶、颞顶叶MTT、TTP明显延长;E (CBF)、F (CBV)显示左侧额叶、颞顶叶CBF、CBV值均减低,脑灌注表现为3期,已处于失代偿期 图2 57岁,男性,颈动脉粥样硬化患者,右侧颈内动脉起始段管腔重度狭窄。A:3D-TOF显示右侧颈内动脉起始段管腔重度狭窄;B:T1-BB显示右侧颈内动脉较大斑块形成,残余管径明显变细; C(MTT)、D (TTP)显示右侧颞顶叶MTT、TTP明显延长,双侧额叶灌注基本一致;E (CBF)、F (CBV)显示双侧额叶、颞顶叶CBF、CBV值基本一致,脑灌注表现为1期,处于代偿期Fig. 1 A 62-year-old man with carotid atherosclerosis, who had severe luminal stenosis at the beginning of the left internal carotid artery. A: 3D-TOF showed severe luminal stenosis at the beginning of the left internal carotid artery; B: T1-BB showed the formation of larger plaques in the left internal carotid artery and a marked reduction in the diameter of the remaining caliber; C (MTT), D (TTP) showed signi ficant prolongation of MTT and TTP in the left frontal lobe and temporal lobe; E (CBF), F (CBV) showed decreased CBF and CBV values in the left frontal lobe and temporal lobe, and cerebral perfusion showed stage 3, which was already in decompensated stage. Fig.2 A 57-year-old man with carotid atherosclerosis, who had severe stenosis of the lumen of the right internal carotid artery. A: 3D-TOF showed severe luminal stenosis of the right internal carotid artery in the initial segment; B: T1-BB showed larger plaque formation in the right internal carotid artery with a signi ficant reduction in residual diameter; C (MTT), D (TTP) showed that the MTT and TTP of the right temporal lobe were signi ficantly prolonged, and bilateral frontal lobes were basically consistent; E (CBF), F (CBV) showed CBF and CBV values of the bilateral frontal lobe and temporal lobe was basically consistent, and the cerebral perfusion manifests as a phase 1 and is in the compensatory phase.
表3 重度、闭塞组颞顶叶与额叶相对灌注值比较Tab.3 Comparison of relative perfusion values between the temporal-parietal and frontal lobes in the severe and occluded groups
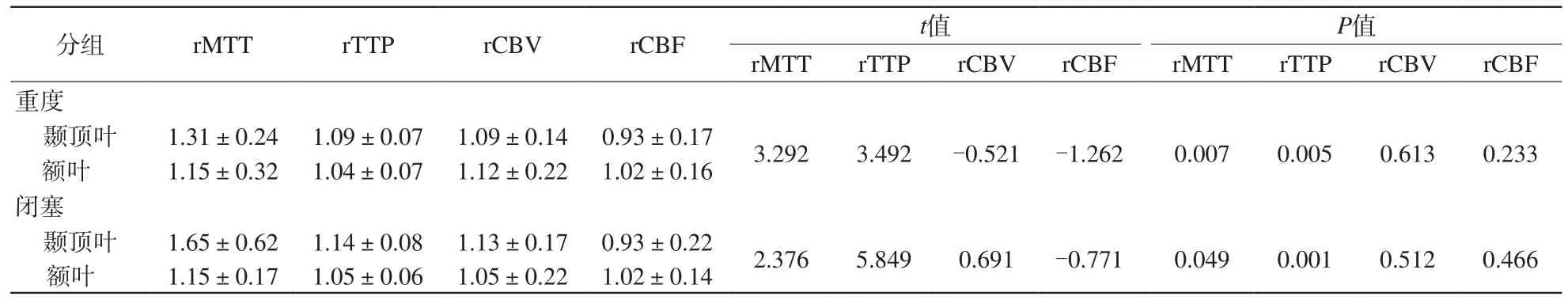
表3 重度、闭塞组颞顶叶与额叶相对灌注值比较Tab.3 Comparison of relative perfusion values between the temporal-parietal and frontal lobes in the severe and occluded groups
?
表4 中、重度组相对灌注值比较Tab.4 Comparison of relative perfusion values in medium and severe groups
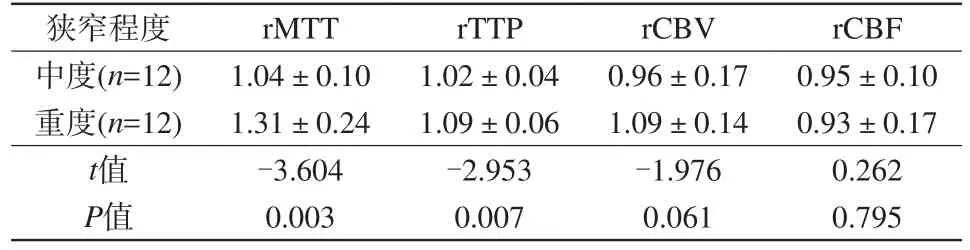
表4 中、重度组相对灌注值比较Tab.4 Comparison of relative perfusion values in medium and severe groups
?
39例患者中,颞顶叶灌注异常者19例(重度、闭塞组17例);额叶灌注异常者9例(重度、闭塞组7例),其中有8例同时存在颞顶叶灌注异常。结合前面研究结果表明,当颈动脉狭窄程度≥70%时,颞顶叶出现灌注异常概率比额叶出现灌注异常大(χ2=10.417,P=0.001)。
当颈动脉狭窄程度≥70%时,对同一患者颞顶叶与额叶相对灌注值进行比较,结果见表3,得出患侧颞顶叶rMTT、rTTP增加与额叶比较差异有统计学意义(P<0.05),表现为颞顶叶MTT、TTP明显延长;rCBV及rCBF差异无统计学意义(P>0.05)。这说明当血管重度狭窄及闭塞时,颞顶叶相比额叶更易出现脑血流动力学异常且灌注值变化更为显著。
2.2 颈动脉狭窄不同程度与颞顶叶相对灌注间关系
随着狭窄程度加重,rCBV、rMTT、rTTP呈现逐渐上升趋势,rCBF缓慢下降,且存在一定线性关系。相关性分析显示,rMTT、rTTP与狭窄程度呈明显正相关(rs=0.798,P=0.000;rs=0.696,P=0.000),rCBV与狭窄程度呈正相关(rs=0.450,P=0.004),rCBF与狭窄程度无明显关联(rs=-0.179,P=0.276)。
颈动脉不同程度狭窄各组相对灌注值变化结果显示,当狭窄程度≥70%时,患侧MTT、TTP延长且与健侧对比差异具有显著统计学意义(P<0.01),CBV、CBF差异无统计学意义(P>0.05)。采用独立样本t检验,4组患者依次两两比较,仅中、重度两组rMTT、rTTP差异具有统计学意义(P<0.05),rCBV、rCBF差异无统计学意义(P>0.05),见表4。
以上结论表明,虽然颈动脉狭窄程度与MTT、TTP、CBV增加有一定正相关性,然而当血管狭窄<70%时,随着狭窄程度加重,各值变化并不明显;当血管狭窄≥70%时,随着狭窄程度加重,MTT、TTP虽有延长,CBV虽增加,但各值变化趋势较弱。仅有血管狭窄在70%上下范围内浮动时(表4),随着狭窄程度加重,MTT、TTP明显延长,CBV增加,且差异有统计学意义(P<0.05)。
3 讨论
动脉粥样硬化是脑血管疾病的主要病理基础[3],是一种慢性炎症过程,是血管壁对各种因素引起内膜损伤的异常反应。它的整体形成过程为炎症刺激,细胞因子释放,平滑肌细胞增殖,基质形成,最后为巨噬细胞及脂肪堆积[10-11]。颈动脉粥样硬化最终将导致血管管腔狭窄,狭窄区血流量减少,机体通过自身机制调节,如小动脉、小静脉及毛细血管等扩张以及收缩来维持脑组织血流量相对平衡、稳定。如果供血血管狭窄情况未得到解除,脑灌注压进一步下降,超出自身代偿能力,供血区域神经元功能受损,甚至不可逆的改变,即脑梗死[12-13]。
HR-MRI斑块成像具有极高的软组织分辨率[14],利用颈动脉专用线圈,对血管最狭窄区进行小FOV、大矩阵、薄层、无层间距、多参数、多序列成像,通过测量最狭窄处残余管腔直径以及狭窄远端正常管腔或对侧同水平管腔直径,以计算管腔的狭窄程度。PWI已广泛应用于临床,对于脑梗死前期血流动力学改变显示准确,且得到多阶段的验证,为临床早期干预治疗提供依据。
颈动脉粥样硬化狭窄<70%时,脑组织血流量基本不受影响;狭窄程度≥70%时,大脑中动脉供血区MTT、TTP延长,CBV、CBF轻度升高、轻度减低或基本正常。
根据CBV、CBF图改变[9],将灌注异常者分为3期,以2期表现例数最多见;本研究利用单因素方差分析,3期之间仅有CBV差异有统计学意义(P<0.05),2期CBV较1期高,3期CBV下降。统计分析显示,所有患者MTT、TTP延长与血管狭窄程度成正相关,CBV的升高与血管狭窄程度存在一定的正相关性,仅CBF没有明确的关联。组与组之间两两比较,仅中度、重度组之间rMTT、rTTP差异有统计学意义(P<0.05),说明重度组MTT、TTP较中度组延长明显。
Lu等[9]选取重度及闭塞狭窄的患者作为研究对象,总结了颈动脉狭窄≥70%的脑血流动力学情况,得出MTT、TTP、CBV患健侧差异均有统计学意义(P<0.05),CBF差异无统计学意义;3期之间除CBF外,MTT、TTP及CBV各期之间差异均有统计学意义(P<0.05);同时,闭塞组较重度组MTT、TTP延长更明显。本研究与文献[9]不同的是,采用的是轻-闭塞4组患者,逐一研究了每一狭窄程度所引起的血流动力学改变。得出在狭窄程度≥70%时,脑灌注下降,侧枝循环建立,脑灌注参数发生改变,且MTT、TTP表现的最为敏感。但由于重度、闭塞组样本量太少,结论与文献[9]有所出入;其次是由于所选取的研究对象个体间侧枝循环代偿差异太大,各灌注值变异大。
MTT、TTP是脑缺血最敏感的指标,可以早期反映脑灌注改变,说明脑组织代偿状况[15]。对于轻、中度狭窄患者,尽管狭窄区血流量减少,但通过流速增加,可以补偿供血区域脑血流量,患健侧灌注基本相仿;对于重度、闭塞患者,狭窄区血流虽加速,但已不足以弥补脑血流量,此时多数患者脑组织自身小血管扩张及收缩,旁路侧枝形成,代偿机制建立,脑灌注压在一定范围内保持相对稳定、平衡,神经元的功能处于正常代谢状态,表现为MTT、TTP延长;当灌注压进一步下降,脑血管的一、二、三级侧枝循环逐渐形成,致使CBV增加,以保证CBF的稳定,表现为MTT、TTP延长,CBV升高,CBF可表现为轻度升高或减低,神经元功能基本不发生改变;若侧枝循环建立不健全或梗阻长期存在,现有代偿机制不足以维持脑灌注压时,脑血流量CBF减少,出现脑梗死前期的失代偿期,脑细胞代谢供氧量、葡萄糖摄取不足,细胞水-钠潴留、肿胀,神经元发生不可逆的崩解、坏死,导致脑梗死发生[12]。
因此,对于颈动脉粥样硬化患者,可以通过高分辨磁共振来评价其管腔狭窄程度。若狭窄程度<70%时,可提示临床此时颅内发生低灌注卒中的可能性较小,避免采用血管支架植入术进行血管重塑,避免支架植入术时发生斑块脱落,小栓子形成,造成动脉性卒中。这类患者应该更注重于粥样硬化斑块的内部成分[14],采用他汀或抗血小板以及内膜剥脱等治疗方式。当狭窄程度≥70%时,提示临床此类患者易发生大面积的低灌注性卒中,应尽早选择血管重塑的方式改善颅内供血情况。
颈动脉重度狭窄或闭塞,颞顶叶与额叶相比更易出现脑血流动力学异常,且MTT、TTP变化更为显著。
综上所述,颈动脉重度狭窄至闭塞,同侧大脑中动脉比大脑前动脉对缺血更敏感,更易受到狭窄程度影响出现供血不足并引发侧枝循环代偿[6]。结合大脑中动脉供血区域血流动力学改变与血管狭窄程度有一定正相关的特性,可以说明其灌注值较适宜作为评价颈动脉重度狭窄或闭塞的相对指标。
笔者分析,主要原因在于大脑中动脉主要供应颞叶、顶叶、岛叶以及额叶前部至枕叶大部分外侧面,其分支比大脑前动脉分布范围广,而且大脑中动脉为颈内动脉的直接延续,故当颈内动脉重度狭窄及闭塞时将直接影响大脑中动脉的供血区域,并引起侧枝循环的代偿。侧枝代偿一般分为3级[16],第1级为Willis环,包括前、后交通动脉,是代偿机制的主要途径,起效时间快,在血管狭窄时最先发挥代偿机制,此外,大脑前动脉供血区可经对侧大脑前动脉代偿供血;而大脑中动脉经椎-基底动脉系统及软脑膜侧支循环等进行代偿,同时远端微小血管扩张[15]。
大脑中动脉供血区存在多个脑功能区,颈动脉重度狭窄或闭塞将引起脑供血不足,如果不及时解除狭窄,将导致大脑中动脉供血区大面积梗死,对人体造成严重的损害。因此,早期评估颈动脉狭窄程度,预防脑血流量不足,避免大面积的低灌注性脑梗死。
本试验采用HR-MRI、PWI扫描方法评价颈动脉狭窄程度对脑血流动力学的影响,主要原因在于:①无创、无辐射、一站式扫描;②图像分辨率高,对狭窄程度更加准确,可作为替代手段;③因其优势,可作为患者长期随访以及术后病情判断的手段,对TIA及卒中的发生预测及预后有着重要意义。
