X线、高频超声、MRI检查对早期类风湿关节炎膝关节炎的诊断效能
2018-11-15胡小丽陈霞黄霓蔡燕刘婵
胡小丽,陈霞,黄霓,蔡燕,刘婵
(贵州医科大学附属医院,贵阳 550004)
类风湿性关节炎(RA)是以关节滑膜炎性反应为基础病理,关节滑膜增生、骨侵蚀、骨质破坏等为主要病理改变,关节活动受限、关节畸形、僵硬畸形等为主要临床表现的自身免疫系统疾病[1]。RA膝关节炎为RA中最常见的一种,其病因较多,诊断手段可选性多,治疗疗程较长,且近年发病率逐渐上升,因此早期诊断对于患者的治疗及预后具有重要意义。近年随着影像学技术的快速发展,以X线、高频超声、MRI为代表的诊疗技术在早期RA的临床诊断中广泛应用。目前,国内外医师将X线检查作为RA的常规检查,但在早期RA的诊断中大多无阳性表现,单纯依靠X线片作为诊断依据缺乏说服力。MRI检查不仅可以早期发现RA关节内滑液渗出、软骨下骨水肿、滑膜炎、交叉韧带、半月板的损伤,还可以早期排除骨肿瘤和缺血性骨坏死等疾病,但价格昂贵,在基层不易普及。高频超声作为一种无创、简便、可实时动态检查的检测手段,目前已广泛应用于临床诊断膝关节骨性关节炎。但目前为止,关于上述三种方法诊断RA膝关节炎及其病变效能的对比研究却较少。鉴于此,本研究以我院收治的50例早期RA膝关节炎患者作为研究对象,对比X线、高频超声、MRI检查的诊断效能,以期为临床优选诊断方法提供参考依据。
1 资料与方法
1.1 临床资料 选取2016年1月~2017年6月贵州医科大学附属医院收治的早期RA膝关节炎(RA症状出现时间短于12周)患者50例,男20例,女30例;年龄50~76(64.45±6.13)岁;病程1~12(6.12±1.45)周。所有患者均为单侧病变。诊断标准参照《美国风湿病学会/欧洲抗风湿联合会(ACR/EULAR)》(2010版)修订的标准[2]。排除标准:①合并心肝肺肾等重要脏器疾病者;②合并严重全身感染性疾病者;③合并肿瘤疾病者;④近期有手术史者。所有患者均签署伦理学知情同意书。
1.2 检查方法 ①X线检查:采用东芝TOSHIBAX线机,设置投照参数(电压150 kV,电流5 mA),常规摄膝关节正、侧位片,观察内容包括关节边缘有无骨质增生影,胫骨髁间棘有无增生变尖,关节间隙狭窄,关节面下骨囊性变,关节囊有无肿胀等。②高频超声检查:采用Philips IU2、Philips EPIQ5、Philips iU Elite型彩色多普勒超声诊断仪,探头频率7.5~13.0 MHz,采用直接扫查法。由经过统一标准化培训的2名超声科医师进行检测。首先,患者膝关节屈膝30°,于膝关节上方、下方及两侧分别放置探头,对髌上囊、肌腱、髌腱、内外侧半月板等进行全面扫查;然后,患者膝关节屈膝90°~135°,对膝关节内股骨远端软骨进行纵断、横断面扫查;最后,患者取仰卧位,对腘窝进行全面扫查。③MRI检查:采用GE Signa 1.5T,所选择的线圈为多通道专用线圈,场强为1.0T;首先,患者取仰卧位,将受检膝关节用表面线圈E1包裹,行常规冠状面与矢状面T1加权自旋回波序列(T1W/SE)和T2加权快速自旋回波序列(T2W/TSE)扫描,扫描参数冠状面FSE-T1W1,TR/TE=500/25 ms;矢状面FSE-PDW1,TR/TE=3 000/25 ms;脂肪抑制FSE-T2W1,TR/TE=3 650/90 ms;必要时进行T2W1横断面加扫;扫描参数设置:层厚、间距均为3 mm,视野180 mm,矩阵256×512,平均采集次数2~3次。然后,所有患者在平扫后由2位以上资深放射科医师进行读片分析。上述扫查主要指标包括滑膜增生、膝关节髌上囊积液、骨侵蚀、骨质破坏、骨髓水肿、血管翳形成、滑膜彩色血流及分级等,滑膜增生定义为滑膜厚度≥2 mm(Wather标准)[3],关节积液定义为关节间隙无回声区深度>2 mm,骨侵蚀定义为关节软骨局部变薄≤2 mm[4]。
1.3 统计学方法 采用SPSS20.0统计软件。以手术病理、穿刺及关节镜检查结果为金标准,统计三种检查方法获得的真阳性(TP)、FP、真阴性(TN)、假阴性(FN)结果,计算各检查方法的灵敏度、特异度。计数检测数据多组之间两两比较用Personχ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 三种检查方法诊断早期RA膝关节炎的效能 结果见表1。由表1可知,X线诊断的灵敏度、特异度分别为84%、100%,高频超声分别为96%、100%,MRI分别为100%、100%,高频超声、MRI的灵敏度均高于X线(P<0.05)。

表1 三种检查方法诊断早期RA膝关节炎的效能(例)
2.2 三种检查方法诊断滑膜增生的效能 结果见表2。由表2可知,X线诊断的灵敏度、特异度分别为76.19%、50%,高频超声分别为100%、100%,MRI分别为100%、100%,高频超声、MRI的灵敏度和特异度均高于X线(P均<0.05)。

表2 三种检查方法诊断滑膜增生的效能(例)
2.3 三种检查方法诊断关节积液的效能 结果见表3。由表3可知,X线诊断的灵敏度、特异度分别为43.75%、94.12%,高频超声分别为81.25%、91.18%,MRI分别为50%、94.12%,高频超声的灵敏度高于X线、MRI(P均<0.05)。
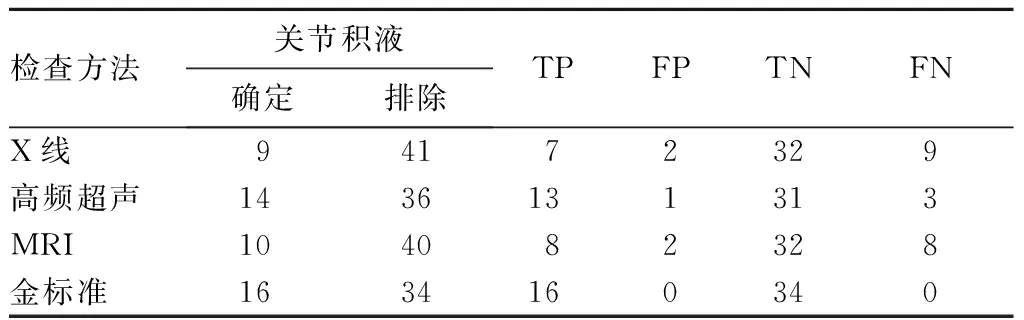
表3 三种检查方法诊断关节积液的效能(例)
2.4 三种检查方法诊断骨侵蚀的效能 结果见表4。由表4可知,X线诊断的灵敏度、特异度分别为53.85%、94.59%,高频超声分别为92.31%、97.30%,MRI分别为92.31%、97.30%,高频超声、MRI的灵敏度均高于X线(P均<0.05)。

表4 三种检查方法诊断骨侵蚀的效能(例)
3 讨论
RA是一种以关节病变为主的慢性全身自身免疫性疾病,临床表现为小关节滑膜所致关节肿痛,继而滑膜增生、软骨破坏、关节间隙变窄,晚期因严重关节积液、骨质破坏、吸收导致关节僵直、畸形、功能障碍。在我国,RA的患病率为0.24%~0.50%,女性多于男性,任何年龄均可发病,致残率较高,预后不良,目前尚无根治方法。国内外诸多研究报道,RA治疗的最佳窗口期只有起病后半年左右,RA膝关节炎初期阶段可采用药物治疗,经治疗部分患者临床症状缓解。而控制疾病进展、降低致残率的关键在于早期诊断及合理、及时的治疗。
X线具有简便、迅速、价廉、无创、无辐射性、准确、可连续动态及重复扫描的特点,因此易于推广应用,常作为疾病临床诊断常用的方法。但也存在有些部位伪影太多,影响其周围软组织结构的显示,且受呼吸运动的影响,容易漏诊小的病状等缺点。高频超声具有可用性、易用性及多平面性等优点,其正逐渐成为一种重要的成像技术,成像速度快,密度分辨率高,断面解剖关系清楚,病变细节显示良好,且相对便宜,安全和迅速,可进行图像重建。但存在受气体与骨骼的阻碍,有漏诊的现象。MRI具有组织分辨力高、多序列、多方位、多参数成像等优点,可为疾病的诊断提供较为可靠的间接征象。但存在设备和检查费用昂贵,且检查持续时间长等不足。
本研究显示,高频超声、MRI诊断早期RA膝关节炎的灵敏度高于X线。X线平片具有实时成像、直观、操作简单、可重复性好等显著优点,实践诊断中能够对膝关节骨质情况做出整体评估,但由于X线是重叠影像,且软组织分辨率低,因此在早期RA的诊断中存在灵敏度低的缺点[5]。MRI是原子核在磁场中排列而形成共振,具有多方位成像、软组织分辨率高及无创伤性等特点,在对膝关节损伤的诊断中显示出巨大优势,所以它可以在病变早期就发现病变[6]。而高频超声作为一项快速发展的新技术,能够安全、快速、准确地用于早期RA的诊断,其随着超声探头频率的增加,其分辨率随之升高,在超声图像获得的同时不仅能够清晰观察关节组织结构,同时对骨骼病理改变后的图像能够准确描述,提高临床诊断率[7,8]。
本研究还显示,高频超声、MRI诊断滑膜增生的灵敏度和特异度均高于X线,高频超声诊断关节积液的灵敏度高于X线、MRI,高频超声、MRI诊断骨侵蚀的灵敏度均高于X线。相较于传统超声成像,高频超声通过将激励波束的时序进行规律性调整,在多次发送后获取多个数据图像,通过延迟复合处理,可以获得高分辨率医学图像,使得在成像中既可以维持图像的分辨率,也可以提升超声成像的穿透深度,实现对患者关节积液、骨破坏、血管翳、滑膜以及周围组织等病变情况的清晰反映[9,10]。与此同时,国外相关研究学者表明,高频超声与RA的活动性相关,且其灵敏度优于临床指标[11]。而MRI在临床应用中存在潜在的运动伪像,其产生的彩色信号干扰了对病变成像的观察,加之其检查时间长,易受患者呼吸运动伪像的影响而影响临床诊断,故其在临床应用中存在一定的局限性[12]。吴新如等研究超声与MRI在RA诊断中的效果,结果显示在滑膜增殖、关节积液的诊断中超声较MRI有更有利的诊断价值[13];王明玉等探讨高频彩色多普勒超声及MRI在早期RA患者关节病变检测中的应用价值,结果显示高频超声在观察关节滑膜增殖、关节积液方面的检出率优于MRI,并得出高频超声与MRI具有等同、甚至更优异的诊断价值[14]。
总之,X线诊断早期RA膝关节炎、滑膜增生、关节积液及骨侵蚀的灵敏度较低,特异度尚佳;MRI诊断早期RA膝关节炎、滑膜增生及骨侵蚀的灵敏度、特异度均较高,但诊断关节积液的灵敏度较低;高频超声诊断早期RA膝关节炎、滑膜增生、关节积液及骨侵蚀的灵敏度、特异度均较高,更值得临床推广应用。
