rt-PA溶栓时机对急性缺血性脑卒中伴心房颤动患者的溶栓效果及安全性的影响
2018-11-10于红梅史晴晴陈颖张洁
于红梅 史晴晴 陈颖 张洁
欧美诊疗指南已将rt-PA静脉溶栓作为符合指征急性缺血性脑卒中患者一线治疗方案,同时溶栓时间窗与总体溶栓效果及预后方面相关性亦获得广泛认可[1]。大量临床报道显示,心房纤颤是缺血性脑卒中的高危诱发因素[2],而对于急性缺血性脑卒中伴心房颤动患者是否适合采用静脉溶栓以往存在较大争议;部分学者认为心房颤动后栓子体积增加导致其对于rt-PA药物反应性下降,远期颅内出血发生率过高[3]。最新多中心回顾性临床研究证实,rt-PA静脉溶栓治疗急性缺血性脑卒中伴心房颤动可获得与未伴心房颤动者相近或更佳临床获益,这可能与栓子纤维蛋白比例更高有关[4];但对于溶栓时机选择仍无明确定论,国内缺乏相关临床证据进行用药指导。本研究目的在于探讨rt-PA溶栓时机对急性缺血性脑卒中伴心房颤动患者的溶栓效果及安全性的影响,为此类患者最佳溶栓时机确定提供更多循证医学依据。
1 资料与方法
1.1 临床资料
选取本院2015年4月-2017年8月收治急性缺血性脑卒中伴心房颤动患者共124例,其中发病后3~4.5 h行rt-PA溶栓共64例设为对照组,发病后3 h内行rt-PA溶栓共60例设为观察组;对照组中男34例,女30例,年龄45~80岁,平均年龄(71.52±5.77)岁,发病至溶栓时间2~4.5 h,发病至溶栓平均时间为(2.19±0.47)h,平均收缩压为(151.08±27.86)mmHg,平均舒张压为(91.85±15.40)mmHg,平均血小板(186.96±33.93)×109/L,平均INR为(1.12±0.20),依据疾病危险因素类型划分,合并高血压病39例,合并高脂血症25例,合并2型糖尿病13例,合并吸烟史17例,合并冠心病10例;观察组中男31例,女29例,年龄44~81岁,平均年龄(71.40±5.72)岁,发病至溶栓时间2~4.5 h,发病至溶栓平均时间为(2.23±0.50)h,平均收缩压为(151.67±27.81)mmHg,平均舒张压为(91.70±15.35)mmHg,平均血小板(186.60±33.87)×109/L,平均INR为(1.10±0.19),依据疾病危险因素类型划分,合并高血压病37例,合并高脂血症26例,合并2型糖尿病11例,合并吸烟史19例,合并冠心病12例;2组患者一般资料比较差异无显著性(P>0.05)。
1.1.1 纳入标准
①符合《中国急性缺血性脑卒中诊治指南2010》诊断标准[5];②心电图提示心房颤动;③首次脑卒中发病;④发病至溶栓时间≤4.5 h;⑤方案经本院伦理委员会批准,且患者家属知情同意。
1.1.2 排除标准
①既往颅内出血、颅脑外伤及心脑血管事件病史;②近6个月内消化道或泌尿道出血、大手术及动脉穿刺史;③INR>1.5;④近48 h内行抗凝干预;⑤恶性肿瘤;⑥重要脏器功能障碍;⑦过敏体质;⑧临床资料不全。
1.2 治疗
全部患者均行控制脑水肿、营养神经、纠正内环境紊乱、降血脂、血糖及血压等对症干预;同时给予rt-PA静脉溶栓,用药剂量为0.9 mg/kg且总剂量应在90 mg以下;给药1 min内注入总剂量10%,其余则在60 min内静滴完毕;如溶栓术后1 d内未观察到出血事件发生则1 d后给予阿司匹林+氯吡格雷抗血小板聚集治疗。
1.3 观察指标[5]
①溶栓有效判定标准为术后NIHSS评分达1分及以下或下降超过4分,观察时间点为术后1和7 d;②神经功能损伤严重程度评价采用NIHSS量表,观察时间点为治疗前、治疗后1和7 d;③远期预后评价采用mRS量表,观察时间点为治疗后3个月;④严重出血事件包括出血性脑梗死、脑实质出血及脑部症状性出血。
1.4 统计学处理
2 结 果
2.1 2组患者术后溶栓有效率比较
观察组患者术后溶栓有效率显著高于对照组(P<0.05)(表1)。

表1 2组患者术后溶栓有效率比较[n(%)]
注:与对照组比较,※P<0.05
2.2 2组患者治疗前后NIHSS评分比较
2组患者治疗后1和7 d NIHSS评分均显著低于治疗前(P<0.05);观察组患者治疗后1 d NIHSS评分显著低于对照组(P<0.05);2组患者治疗后7 d NIHSS评分比较差异无显著性(P>0.05)(表2)。
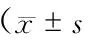
表2 2组患者治疗前后NIHSS评分比较,分)
注:与对照组比较,※P<0.05;与同组治疗前比较,△P<0.05
2.3 2组患者随访mRS评分分级情况比较
2组患者随访mRS评分分级情况比较差异无显著性(P>0.05)(表3)。
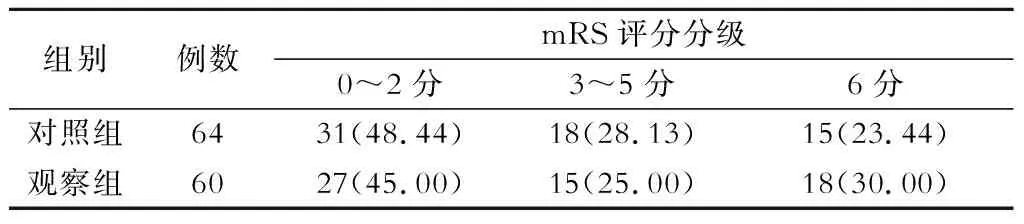
表3 2组患者随访mRS评分分级情况比较[n(%)]
注:与对照组比较,※P<0.05
2.4 2组患者严重出血事件发生率比较
2组患者出血性脑梗死和脑部症状性出血发生率比较差异无显著性(P>0.05);观察组患者治疗后脑实质出血发生率显著低于对照组(P<0.05)(表4)。

表4 2组患者严重出血事件发生率比较
注:与对照组比较,※P<0.05
3 讨 论
早期国外临床研究显示,急性缺血性脑卒中行rt-PA静脉溶栓在发病后3 h内疗效和安全性最佳,而ECASSIII研究将此时间窗延长至4.5 h[6]。而一项针对不同发病时间后行rt-PA静脉溶栓比较研究提示,发病后3~4.5 h和3 h内接受溶栓患者具有相近预后良好和死亡风险方面较为接近,但对于3~4.5 h这一时间组患者出现症状性脑出血几率显著上升[7];同时后续进一步扩大使用时间范围研究因过高发症状性颅内出血发生率多以失败而告终[8]。
英国学者研究显示,行静脉溶栓治疗急性缺血性脑卒中伴心房颤动患者的远期预后逊于未伴心房颤动者,而相关亚组分析进一步证实心房颤动是造成静脉溶栓后预后欠佳的关键影响因素[9]。但亦有相反研究结论[10],即行静脉溶栓患者神经功能损伤改善效果不受是否合并心房颤动影响;本研究认为对照组人群、基线资料及发病至溶栓时间差异可能是造成这一不同的重要原因。相较于单纯急性缺血性脑卒中,合并心房颤动患者发病更为急骤,大脑中动脉栓塞发生率增加20%~30%,大面积脑梗死率和病死率亦随之升高;多项回归性分析均证实,大面积脑梗死与远期严重出血事件发生密切相关[11]。目前国内外医学界对于急性缺血性脑卒中伴心房颤动患者rt-PA静脉溶栓时机选择对于总体疗效及安全性影响仍缺乏更充分循证医学依据加以确证。
本研究结果显示,观察组患者溶栓有效率显著高于对照组(P<0.05);观察组患者治疗后1 d NIHSS评分显著低于对照组(P<0.05),表明rt-PA静脉溶栓在急性缺血性脑卒中伴心房颤动患者发病3 h内应用有助于提高总体溶栓效果和早期保护受损神经功能;已有研究显示,rt-PA能够快速有效溶解已形成栓子,缩短血管再通时间,其中伴心房颤动者静脉溶栓后6 h内血管再通率可达60%~75%,较对照组提高15%~20%[12];对照组患者行静脉溶栓后亦可见NIHSS评分显著下降,则验证发病后3~4.5 h行rt-PA静脉溶栓治疗的科学性。本研究结果显示,2组患者治疗后7 d NIHSS评分比较差异无显著性(P>0.05),本研究认为脑实质出血率上升导致患者远期神经功能损伤加重是造成这一现象的关键原因。此外,2组患者随访mRS评分分级情况比较差异无显著性(P>0.05),证实发病后3~4.5 h范围内行rt-PA静脉溶栓远期预后改善效果接近,如无相关禁忌症均应积极有效进行rt-PA静脉溶栓。
颅内出血被认为是rt-PA静脉溶栓过程中主要严重并发症之一,其中急性缺血性脑卒中伴心房颤动静脉溶栓后颅内出血发生率甚至可达50%,且梗死面积越大和发病至溶栓时间越长则颅内出血发生风险越高[13-14];本研究结果显示,观察组患者治疗后脑实质出血发生率显著低于对照组(P<0.05),提示发病后3 h内行rt-PA静脉溶栓有助于降低急性缺血性脑卒中伴心房颤动患者的脑实质出血发生风险。国外实验研究报道,这一优势与距发病时间越长则严重低灌注范围越大有关[15];同时2组患者出血性脑梗死和脑部症状性出血发生率比较差异无显著性(P>0.05),与以往国内外报道结果相一致[16]。
综上所述,急性缺血性脑卒中伴心房颤动患者在发病后3 h内行rt-PA溶栓在可提高溶栓效果和促进受损神经功能恢复方面较发病后3~4.5 h溶栓具有明显优势,但在远期疗效和严重出血事件发生风险方面两者接近。但受限于入选样本量较少、随访时间过短、非随机对照设计及缺少脑部血管影像学评估等因素,所得结论仍有待更大规模前瞻性临床研究证实。
