腹腔镜下子宫动脉上行支阻断辅助子宫肌瘤剔除术对卵巢功能及性功能的影响
2018-11-08宋韵宏
宋韵宏
湖南省邵阳市中心医院妇科,湖南邵阳 422000
子宫肌瘤是女性生殖器官最常见的肿瘤,也是育龄期妇女最常见的良性肿瘤,患病率高,该病常见临床表现为月经过多、腹部包块、疼痛、白带增多等,部分患者伴有不孕或流产增多。因此,虽然该肿瘤性质为良性肿瘤,但同样需要对患者进行积极有效的治疗[1],药物只能使得子宫肌瘤体积缩小,不能起到根治的目的,手术治疗仍是目前最常用的治疗手段。随着腹腔镜技术的发展,腹腔镜子宫肌瘤剜除术在临床上得到越来越广泛的应用[2]。术中行子宫动脉上行支阻断术可以显著降低子宫肌瘤切除术过程中出血量,显著降低并发症。本研究回顾性分析2014年1月~2017年1月于我院就诊的60例子宫肌瘤患者的临床资料,旨在探讨腹腔镜下子宫动脉上行支阻断辅助子宫肌瘤剔除术对卵巢功能及性功能的影响,现报道如下。
1 资料与方法
1.1 一般资料
回顾性分析2014年1月~2017年1月于我院确诊的60例子宫肌瘤患者的资料,按手术术式不同分为 A组和B组,每组各30例。A组平均年龄(45.6±2.1)岁,B组平均年龄(46.2±1.9)岁。 两组患者的一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究通过了本院医学伦理委员会审核。
1.2 纳入与排除标准
纳入标准:术前辅助检查确诊,术中术后证实。排除标准:有子宫腺肌瘤、子宫畸形或其他严重并发症。
1.3 方法
A组行腹腔镜下子宫动脉上行支阻断辅助子宫肌瘤剔除术,B组行腹腔镜子宫全切除术。于术前及术后6个月,抽取患者空腹静脉血。使用免疫分析仪El70检测患者促性腺激素(FSH)、黄体生成素(LH)、雌激素(E2)水平,采用《国际女性性功能评价量表》问卷调查,问卷内容包括性欲、性高潮、性行为异常症状、性心理等内容,评分越高表示患者性能力恢复情况越佳。
1.4 统计学方法
采用SPSS 19.0统计学软件对数据进行分析,计量资料以均数±标准差(±s)表示,采用 t检验,计数资料采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者手术时间、术中出血量、术后排气时间、术后住院天数的比较
A组患者的术中出血量少于B组,手术时间、术后排气时间及住院时间短于B组,差异均有统计学意义(P<0.05)(表1)。
表1 两组患者手术时间、术中出血量、术后排气时间、术后住院天数的比较(±s)
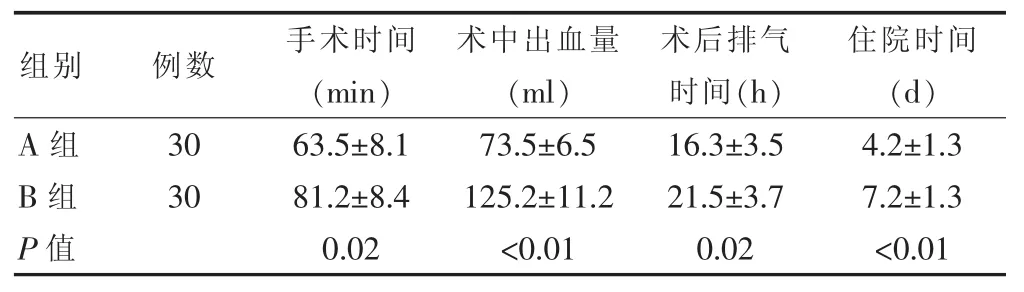
表1 两组患者手术时间、术中出血量、术后排气时间、术后住院天数的比较(±s)
组别 例数 手术时间(min)术中出血量(ml)术后排气时间(h)住院时间(d)A组B组30 30 P值63.5±8.1 81.2±8.4 0.02 73.5±6.5 125.2±11.2<0.01 16.3±3.5 21.5±3.7 0.02 4.2±1.3 7.2±1.3<0.01
2.2 两组患者术前与术后6个月FSH、LH、E2水平的比较
手术治疗6个月后,A组患者的FSH、LH、E2水平与手术前比较,差异无统计学意义(P>0.05);B组的FSH、LH较手术前明显升高,E2较手术前明显降低,差异有统计学意义 (P<0.05)。两组患者术前的FSH、LH、E2水平比较,差异无统计学意义(P>0.05);A组患者术后FSH、LH水平显著低于B组,E2水平显著高于 B 组,差异有统计学意义(P<0.05)(表2)。
表2 两组患者术前与术后6个月FSH、LH、E2水平变化的比较(±s)
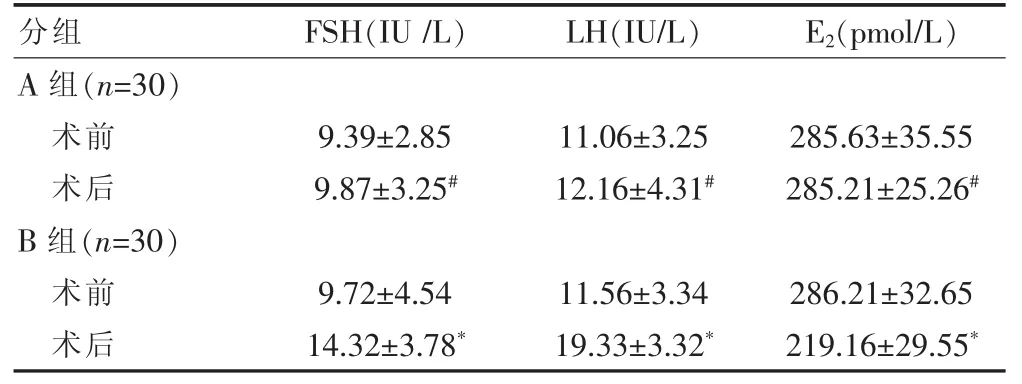
表2 两组患者术前与术后6个月FSH、LH、E2水平变化的比较(±s)
与本组术前比较,*P<0.05;与B组术后比较,#P<0.05
分组 FSH(IU/L) LH(IU/L) E2(pmol/L)A 组(n=30)术前术后B 组(n=30)术前术后9.39±2.85 9.87±3.25#11.06±3.25 12.16±4.31#285.63±35.55 285.21±25.26#9.72±4.54 14.32±3.78*11.56±3.34 19.33±3.32*286.21±32.65 219.16±29.55*
2.3 两组患者术前及术后6个月性欲、性心理、异常症状、性唤起、性高潮方面的评分比较
两组患者术前的性欲、性心理、异常症状、性唤起、性高潮评分与术前比较,差异无统计学意义(P>0.05);术后6个月,A组患者的性欲、性心理、异常症状、性唤起、性高潮评分与术前比较,差异无统计学意义(P>0.05),B 组患者的性欲、性心理、异常症状、性唤起、性高潮评分均降低,差异有统计学意义 (P<0.05);A组患者术后的性欲、性心理、异常症状、性唤起、性高潮评分高于B组,差异有统计学意义 (P<0.05)。
表3 两组术前及术后6个月性欲、性心理、异常症状、性唤起性高潮方面评分情况的比较(分,±s)

表3 两组术前及术后6个月性欲、性心理、异常症状、性唤起性高潮方面评分情况的比较(分,±s)
与本组术前比较,*P<0.05;与B组术后比较,#P<0.05
分组 性欲 性心理 异常症状 性唤起 性高潮A 组(n=30)术前术后B 组(n=30)术前术后135±29 137±31#138±26 139±25#131±22 132±26#133±25 140±19#138±25 143±29#136±28 131±30*141±23 125±31*134±26 123±32*132±27 122±30*138±23 125±23*
3 讨论
子宫肌瘤是女性生殖器官最常见的肿瘤,子宫肌瘤总体发生率在30%左右,40岁左右的女性属于子宫肌瘤的高发人群,手术治疗仍是目前最常用的治疗手段[3],治疗方式常以子宫切除术为主。传统观点认为子宫是女性特质的象征,是性高潮的生理基础,子宫切除术切断了子宫动脉卵巢支,减少卵巢血液供应近50%,使得卵巢的功能受到影响,而且子宫全切除术同时影响静脉回流,进而可能会对卵巢功能造成影响,导致卵巢早衰,性功能也随之受到影响[4]。近期和早期的研究结果不一致。有研究认为性刺激点位于阴道壁、阴蒂等部位,切除子宫对患者性功能影响不大[5],有报道认为子宫切除术后患者,仅17.5%的妇女术后性欲下降。术后部分患者存在性功能障碍,原因可能是手术创伤大,术后恢复速度慢,及对手术的恐惧,子宫切除术后心理、身体不适感以及盆底结构的改变,使患者产生恐惧、焦虑、抑郁等情绪,影响了性功能的主观感受[6],从而导致性功能下降。
随着腹腔镜技术的发展,腹腔镜子宫肌瘤剜除术在临床上得到越来越广泛的应用。腹腔镜子宫肌瘤剜除术保留了子宫,并不会对阴道结构进行改变,因此对患者心理和生理上的影响都比较小。但腹腔镜手术由于视觉效果从立体转为二维,且不能用手触摸,不易探查到位于肌层深部及体积小的肌瘤。因此,对于多发子宫肌瘤可应用阴道超声协助探查,阴道超声能贴近盆腔脏器,获得清晰的图像[7],但阴道超声应用于手术过程中,腹腔中气体会产生干扰,更重要的是定位不是十分准确。近年来,有研究将腹腔镜超声应用于子宫肌瘤剥除术中,取得了较好效果[8-9]。
准确完整地暴露分离子宫动脉是子宫动脉上行支阻断辅助子宫肌瘤剔除术成功的要点[10]。由于子宫中90%的血液供应来自上行支,因此阻塞上行支后降低了患者术中的出血量,保证了视野清晰,从而减少了手术时间。目前的研究认为子宫动脉上行支阻断术辅助下行子宫肌瘤剔除术对卵巢功能短期内可能有影响[11],但是一般6~12个月恢复,提示子宫动脉阻断术对卵巢功能影响不大,这是因为卵巢主要血供来自于卵巢动脉,而且子宫动脉阻断后卵巢能较快建立侧支循环[12]。本研究中两组患者术前性功能评分比较,差异无统计学意义(P>0.05),而在子宫动脉上行支阻断术辅助下行子宫肌瘤剔除术患者术后性功能评分显著高于子宫切除术组患者。
近年来,子宫肌瘤发病年轻化,二孩政策的开放,越来越多患者要求保留子宫,保留生育能力。腹腔镜下子宫动脉上行支阻断辅助子宫肌瘤剔除术术中出血量少,术后恢复快,对患者卵巢功能、性功能影响较小,并保留了生育能力[13],对于有可能保留子宫的子宫肌瘤患者,应尽量采用子宫动脉上行支阻断术辅助下行子宫肌瘤剔除术,但值得注意的是该手术方法仍有一定的局限性,如对术者的手术技术熟练程度要求较高[14],以及肌瘤数目过多分布于各个肌层时不适宜该手术方法[15]。
综上所述,腹腔镜下子宫动脉上行支阻断辅助子宫肌瘤剔除术术中出血量少,术后恢复快,对患者卵巢功能、性功能影响较小,并保留了生育能力,患者生活质量更高,值得临床合理运用。
