三种常用宫颈癌检查方法比较
2018-11-07仲娣李彬付芸严姗汪键龚培尧
仲娣,李彬,付芸,严姗,汪键,龚培尧*
(1徐州市妇幼保健院,徐州221009;2武汉兰丁云医学检验实验室,武汉430206)
宫颈癌是妇女常见肿瘤之一,通过宫颈癌筛查可降低宫颈癌的发病率和死亡率。在发达国家宫颈癌筛查已有七十多年历史,先是用宫颈细胞学检查,由于医院医生水平不一致以及质控较难把握,其敏感性较低。近十年来高危型HPV病毒测定方法逐渐被运用于临床[1-3]。随着近几年的人工智能发展,智能识别的DNA倍体分析方法也运用在宫颈癌检查中[4-6]。本文试比较三种方法在做宫颈癌检查方面的优缺点、敏感性和特异性等。
材料和方法
1 标本来源
2016年至2017年间,对徐州市妇幼妇科门诊和武汉兰丁云医学检验实验室4572名妇女,年龄范围为32~64岁之间,按常规方法进行宫颈细胞学取材,即用宫颈细胞刷插入宫颈,顺时针方向旋转5~8圈,收集宫颈外口和宫颈管的脱落细胞标本,装入专用的细胞标本保存液中进行液基制片。每个样本制成二张液基玻片,一张用巴氏染料染色供常规细胞学诊断,另一张用Feulgen 染料染色做DNA倍体分析,剩余样本应用杂交捕获二代(Hybrid Capture 2,HC2)核酸杂交分析技术进行HPV-DNA检测。在这群妇女中,有374名均做过上述三种检测后,在阴道镜下行宫颈活组织取材,做宫颈病理学诊断。
2 常规细胞学诊断
诊断标准采用TBS(The Bethesda System)分级系统,即:无上皮内病变或恶性病变(negative for intraepithelial lesion or malignancy, NILM),意义不明的不典型鳞状细胞(atypical squamous cells of undermined significance, ASCUS),非典型鳞状细胞不除外高级别鳞状上皮内病变(atypical squamous cells, cannot exclude high-grade squamous intraepithelial lesion, ASC-H)、低级别鳞状上皮内病变(lowgrade squamous intraepithelial lesion, LSIL)和高级别鳞状上皮内病变(high-grade squamous intraepithelial lesion, HSIL)。
3 宫颈细胞DNA倍体分析
所有Feulgen染色片采用全自动DNA检测分析系统(武汉兰丁医学高科技有限公司)进行扫描处理,其符合欧洲定量细胞病理学会DNA定量分析图像系统的各项标准。诊断标准及操作过程按标准程序进行。该系统对每张玻片上6000个以上的细胞核进行扫描测定。经扫描后的每个细胞核均有500余个特征值,其中包括形态特征、吸光特征、具体结构特征、Markovian和非Markovian结构特征及长度特征等。该系统根据不同细胞成分所具有的不同特征参数来完成自动细胞分类和计数过程,如正常上皮细胞、增生或异倍体细胞、淋巴细胞、中性白细胞等。凡发现1个或1个以上大于5c的异倍体细胞,即诊断为阳性,阳性分为三个等级,1~2个异倍体细胞、3~10个异倍体细胞和10个以上异倍体细胞;没有发现异倍体细胞的诊断为阴性。
4 HC2-HPV-DNA检测及诊断标准
采用美国Digene公司提供的试剂盒,通过基因捕获技术(HC2)检测高危型人乳头瘤病毒(HPVDNA)16、18、31、33、35、39、45、51、52、56、58、59、68共13种HPV亚型。结果判定:荧光读数与阴性测定值比值(RLU/CO)≥1.0时为阳性,<1.0为阴性。
5 病理组织学检查
据WHO病理标准将374例病理病例诊断为不同类型及分成宫颈炎、宫颈上皮内瘤变(cervical intraepithelial neoplasia) 1级(CIN1)、2级(CIN2)、3级(CIN3)和癌5种类型。CIN2和CIN3属于高级别癌前病变。
6 统计方法
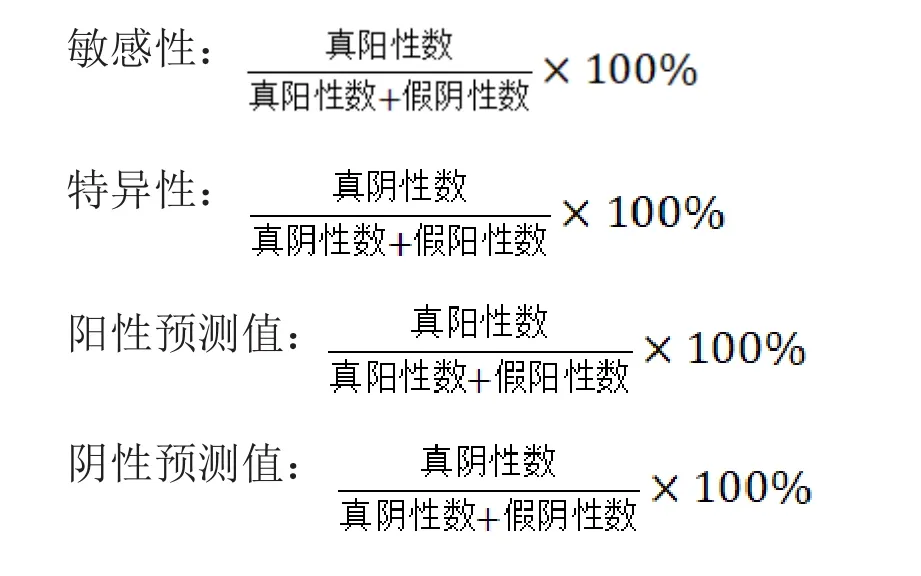
敏感性、特异性、阳性预测值和阴性预测值按标准公式计算。
结 果
组织病理学检测显示,374例宫颈活检病例经病理诊断为167例宫颈炎,92例CIN1,63例CIN2,37例CIN3和15例宫颈浸润癌。高危型HPV-DNA病毒测定显示,在167例宫颈炎中,高危型HPV-DNA阴性为130例,阳性37例;在92例CIN1病例中,高危型HPV-DNA阴性71例,阳性21例;在63例CIN2病例中,HPV阴性为8例,阳性55例;在37例CIN3病例中,有7例HPV阴性,30例HPV阳性;15例宫颈浸润癌病例中有HPV阴性2例,阳性13例(表1)。
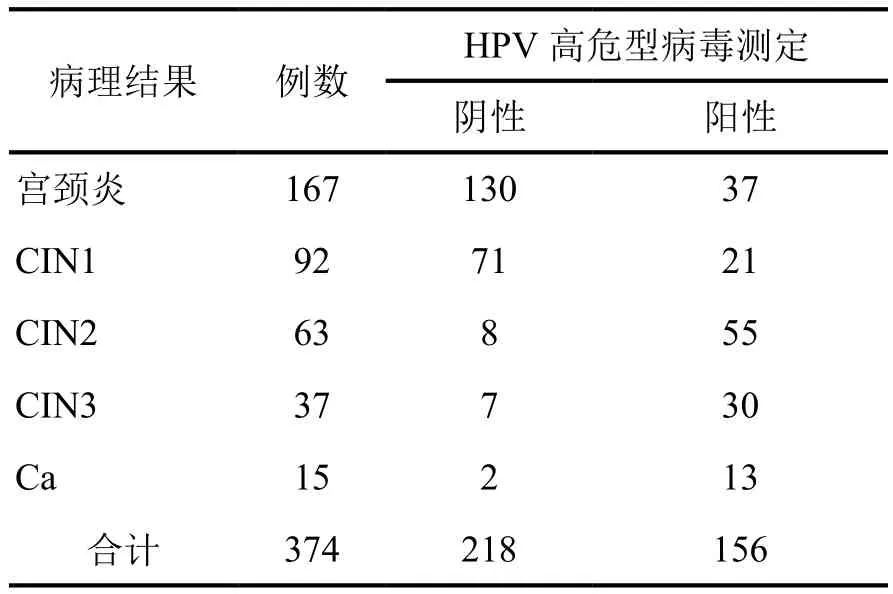
表1 374例宫颈活检病例宫颈细胞高危型HPV病毒测定结果Tab. 1 Results of high-risk HPV-DNA test in 374 cervical biopsies
DNA倍体分析显示,在167例宫颈炎中,DNA倍体分析为阴性的为141例,26例为阳性,其中18例可见1~2个异倍体细胞,8例有3~10个异倍体细胞;在92例CIN1病例中,DNA倍体阴性78例,阳性14例,其中1~2个异倍体细胞为4例,3~10个异倍体细胞5例,10个以上异倍体细胞5例;在63例CIN2病例中,有10例DNA倍体分析为阴性,53例为阳性,其中1~2个异倍体细胞为7例,3~10个异倍体细胞31例,10个以上异倍体细胞15例;在37例CIN3病例中,DNA倍体正常为11例,异常为26例,其中1~2个异倍体细胞为3例,3~10个异倍体细胞15例,10个以上异倍体细胞8例;15例宫颈浸润癌中,DNA倍体分析阴性为1例,阳性为14例,其中1~2个异倍体细胞为1例,3~10个异倍体细胞8例,10个以上异倍体细胞5例(表2)。
细胞常规细胞学诊断(TBS诊断)表明,在167例宫颈炎中, 152例正常,8例ASCUS,4例LSIL,1例ASC-H,2例HSIL;在92例CIN1病例中,77例正常,5例ASCUS,7例LSIL,2例ASC-H和1例HSIL;在63例CIN2病例中,17例为正常,8例ASCUS,12例LSIL,9例ASC-H和17例HSIL;在37例CIN3病例中,有16例正常,5例ASCUS,5例LSIL,4例ASC-H和7例HSIL;在15例宫颈浸润癌中,3例正常,1例ASCUS,2例LSIL,2例ASC-H和7例HSIL(表3)。
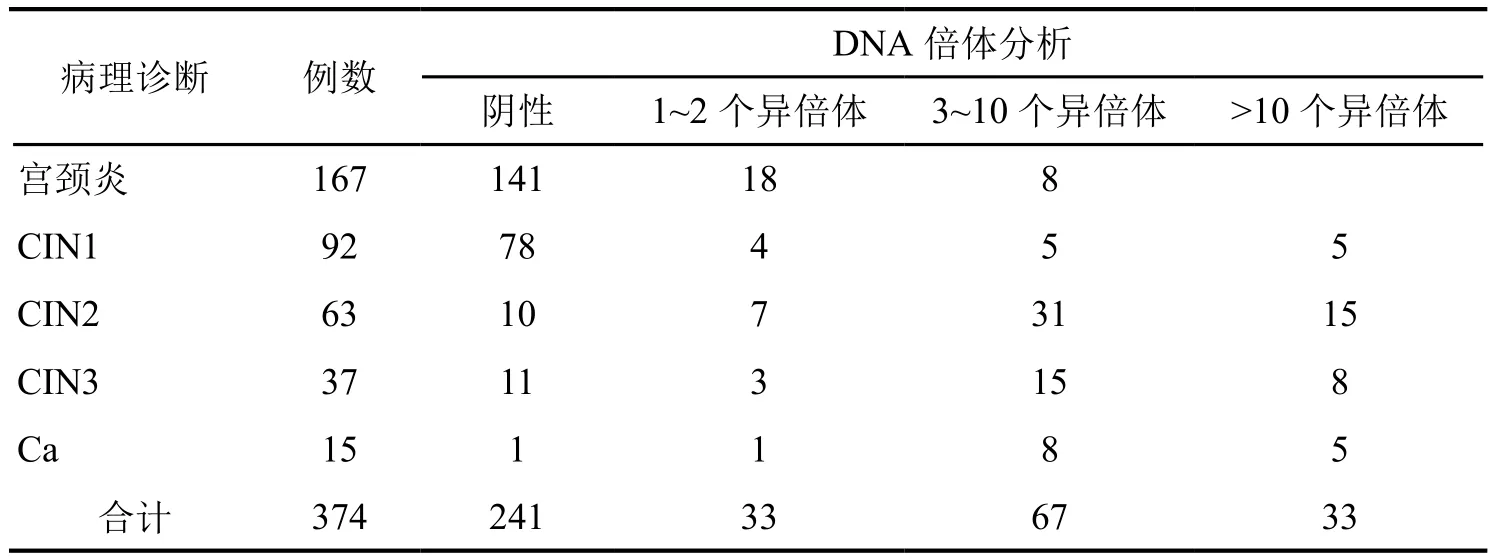
表2 374例宫颈活检病例宫颈细胞DNA倍体分析结果Tab. 2 Results of DNA ploidy analysis in 374 cervical biopsies

表3 374例宫颈活检病例宫颈细胞TBS诊断结果Tab. 3 Results of TBS in cytological diagnosis in 374 cervical biopsies
根据表1计算出高危型HPV-DNA病毒检测在诊断CIN2或CIN2以上级别病变的敏感性为85.2%,特异性为77.6%,阳性预测值为62.8%,阴性预测值为92.2%。DNA倍体分析(表2)结果表明,以DNA倍体1~2个异倍体为阳性作为标准,其敏感性、特异性、阳性预测值和阴性预测值分别为80%、84.6%、69.9%和90.9%;而以3~10个异倍体细胞为阳性判别,其敏感性、特异性、阳性预测值和阴性预测值分别为71.3%、93%、82%和87.9%;若以10个以上异倍体细胞作为阳性标准,其敏感性、特异性、阳性预测值和阴性预测值分别为24.3%、98%、84.8%和74.5%。
常规细胞学诊断(表3)结果表明,若以ASCUS为阳性来判别CIN2和CIN2以上病变的敏感性、特异性、阳性预测值和阴性预测值分别为68.7%、88.4%、72.5%和86.4%;若以LSIL为阳性来判别CIN2和CIN2以上病变的敏感性、特异性、阳性预测值和阴性预测值分别为56.5%、93.4%、79.3%和82.9%。
从表4结果中可见,在这3种方法中,HPV-DNA方法在诊断CIN2及CIN2以上病例的敏感性和阴性预测值最高,特异性和阳性预测值最低;常规细胞学诊断方法的敏感性和阴性预测值最低,特异性和阳性预测值最高;而DNA倍体分析方法在这2种方法之间,即敏感性和阴性预测值较HPV方法低,但较常规细胞学诊断高,特异性和阳性预测值较HPV方法高,低于常规细胞学方法。

表4 诊断CIN2及CIN2以上级别的三种方法敏感性和特异性、阳性预测值和阴性预测值比较Tab.4 Comparison of sensitivity, specificity, positive and negative predictive values of three methods in cases diagnosed as CIN2 or above
讨 论
目前在临床已有几种方法运用在宫颈病变检查上。最为常见的是细胞学检查,但由于其敏感性低,近几年开展了HPV-DNA病毒测定。临床上,先做细胞学检查,发现有可疑ASCUS病例,要求加做高危型HPV病毒测定。如果是阳性,则需进一步确诊,如果是阴性,则不需进一步检查[7]。在有条件的医院,细胞学检查和HPV病毒测定被同时运用。
宫颈常规细胞学检查是指医生在显微镜下对宫颈细胞观察,根据细胞核及细胞浆形态学改变而做出诊断。在过去,采用巴氏标准将诊断分成巴氏1至5级。近20年来大多采用TBS诊断系统。由于各地各医院的医生在临床训练经验上不一致,加上医生的工作状态等因素均可影响医生的诊断水平。国外有报道常规细胞学诊断的敏感性在40%~70%左右,特异性在90%以上[5]。这种方法已在欧美国家开展了半个世纪以上,已将宫颈癌的发病率和死亡率降到较低水平。然而在大多发展中国家,例如中国,在基层医疗机构缺乏有细胞学经验的病理医生,使得这种方法较难适用于基层医院和农村的大规模宫颈癌筛查。
宫颈癌和高级别宫颈癌前病变(CIN2、CIN3)多由高危型HPV病毒长期反复感染引起。宫颈细胞在感染上高危型HPV病毒后,95%以上都由自身免疫系统清楚掉了,所以大多数高危型HPV病毒感染多为一过性感染或都为病毒携带者,宫颈细胞没有发生任何改变。只有少数妇女长期高危型HPV病毒反复感染,加上自身免疫功能下降才导致HPV-DNA病毒的DNA片段整合到宿主细胞的DNA链中,最终使得宫颈细胞DNA合成发生障碍而出现DNA倍体异常细胞。高危型HPV-DNA病毒的测定可发现常规细胞漏诊的病例,因此这种方法在测定宫颈癌的敏感性较高。虽然这种方法可将CIN2阳性和宫颈癌的病例诊断为阳性,但也同时将大多数病毒感染者或携带者诊断为阳性,特异性较低,一般为70%~80%,这样会造成高危型HPV阳性的正常妇女的恐慌。
DNA倍体分析通过测定细胞核内DNA含量,比较被测细胞与正常细胞核内DNA含量的比例。若被测细胞DNA含量大于正常细胞平均DNA含量一定程度(≥5c细胞)就判别细胞核DNA倍体异常。宫颈癌及高级别癌前病变发生发展过程(图1)有几个阶段,即正常宫颈细胞感染HPV病毒→HPVDNA病毒整合到宿主细胞DNA中→宿主细胞DNA倍体异常→细胞核、细胞浆形态发生改变。高危型HPV-DNA测定可将整个过程判断为阳性;而常规细胞学诊断只能在细胞形态发生改变后才能做出判断;DNA倍体分析则能测定到细胞核内DNA倍体改变后的几个阶段,克服了HPV测定方法的缺点,即将病毒感染者或携带者判为阳性,所以特异性较HPV测定方法高。同时DNA倍体分析方法可测定到DNA倍体改变而细胞学形态未发生大的改变阶段,故比常规细胞学诊断的敏感性高。
三种方法各有优缺点,HPV测定方法的敏感性高,特异性低;常规细胞学方法的敏感性低,特异性高;而DNA倍体分析方法在这两种方法之间,其敏感性低于HPV方法而高于常规细胞学,其特异性高于HPV方法而低于常规细胞学方法。在实际工作中,需要根据当地的条件选用最适合当地妇女的筛查方法。

图1 TBS诊断、DNA倍体分析、HPV病毒测定方法比较Fig. 1 Comparison of TBS diagnosis, DNA ploidy analysis and high-risk HPV DNA test
