腹腔镜下全胃切除联合D2淋巴结清扫术治疗进展期胃癌临床观察
2018-11-07井文玺周宗航杨建华毛成银
井文玺,周宗航,杨建华,毛成银
(河南省临颍县人民医院,漯河 临颍 462600)
进展期胃癌是临床常见的恶性肿瘤,是指癌组织进入肌层,浸润到黏膜下层,具有较高的死亡率[1-2]。目前临床通常采用手术治疗,全胃切除术是临床主要术式之一,D2淋巴结清扫术是临床普及及广泛认同的根治术,全胃切除术包括腹腔镜下全胃切除术和开腹全胃切除术,由于胃周围组织血流丰富,解剖层次较多,临床对于不同手术方式治疗效果存在一定的争议[3-4]。本研究旨在进一步探讨腹腔镜下全胃切除联合D2淋巴结清扫术在进展期胃癌患者中应用效果,现报道如下。
1 资料与方法
1.1 一般资料
研究对象为2015年3月‐2017年1月在本院择期行手术治疗的72例进展期胃癌患者,参照随机数字表法将其分为两组,各36例。对照组男19 例,女17例;年龄49~72岁,平均(55.69±4.24) 岁;临床分期:Ib期10例,II期11例,IIIa期15例。观察组男18例,女18例;年龄50~73岁,平均(55.72±4.23)岁;临床分期:Ib期11例,II期13例,IIIa期12例。纳入标准:所有患者均符合进展期胃癌诊断标准,经上消化道造影、消化道超声内镜确诊;知情研究内容,签署同意书。排除标准:合并手术禁忌证者;合并肾脏功能、心功能不全者;有内分泌、神经系统疾病者。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 方法
观察组采用腹腔镜下全胃切除联合D2淋巴结清扫术:全身麻醉后呈仰卧位,在脐下缘穿刺做观察孔,常规建立气腹,维持腹压在1.729 kPa左右,放置手术操作器械及腹腔镜,仔细探查腹腔内组织情况,将胃网膜左血管夹断后,并将脾胃韧带向上切断、切除,对脾门区进行清扫后,打开胃膈韧带,将脾门区处胰腺逆行剥落,清扫远端脾动脉旁淋巴结。剥离右侧网膜,充分暴露十二指肠球部及胰头部并将胃网膜右静脉离断,清扫第6组淋巴结。游离十二指肠将胃右动脉充分暴露,同时将小网膜囊切开并清扫第5组淋巴结;游离肝总动脉,清扫鞘内区域,从根部将胃左动、静脉夹闭,依次对第8、9、11组淋巴结进行清扫,将腹腔区域淋巴清扫完后,对胃后壁进行游离后,将肝胃、膈肌韧带切开,同时游离贲门部、小弯侧,并切断迷走神经,于腹腔镜下切断并闭合十二指肠球部,在剑突下作一道腹壁切口,荷包缝合食管下段后切断食管,行“P”袢式消化道重建。对照组采用开腹全胃切除术联合D2淋巴结清扫术:全身麻醉后呈平卧位,在上腹正中部位做一道切口,对胃周围血管进行处理,淋巴清扫方式与观察组一致,术后胃肠带重建采用Roux-en-Y吻合 术。
1.3 观察指标
记录两组淋巴结检出数、术中出血量、手术时间等相关手术指标并进行对比;记录两组术后住院时间、肠胃功能恢复时间、住院费用、首次进食时间等术后恢复指标;记录术后吻合口出血、肺部感染、切口感染、吻合口狭窄等并发症发生情况。
1.4 统计学方法
采用SPSS 20.0统计学软件。计量资料以均数 ±标准差()表示,计量资料组间比较采用t检验;计数资料以例(%)表示,计数资料组间比较采用χ2检验。P <0.05为差异有统计学意 义。
2 结果
2.1 手术相关指标
两组淋巴结检出数对比,差异无统计学意义(P>0.05);与对照组相比,观察组术中出血量较少,手术时间较长,差异有统计学意义(P <0.05)。见表1。
表1 两组手术相关指标对比 ()

表1 两组手术相关指标对比 ()
组别 例数 淋巴结检出数/枚 术中出血量/ml手术时间/min对照组 36 27.64±4.03 125.36±25.15 198.64±24.01观察组 36 28.14±3.89 75.68±23.47 220.14±26.41 t值 0.536 8.665 3.614 P值 0.594 0.000 0.001
2.2 术后恢复情况及住院费用
与对照组相比,观察组首次进食时间、住院时间及肠胃功能恢复时间均较短,差异具有统计学意义(P <0.05)。两组住院费用相比,差异无统计学意义(P>0.05)。见表2。
表2 两组术后恢复情况对比 ()
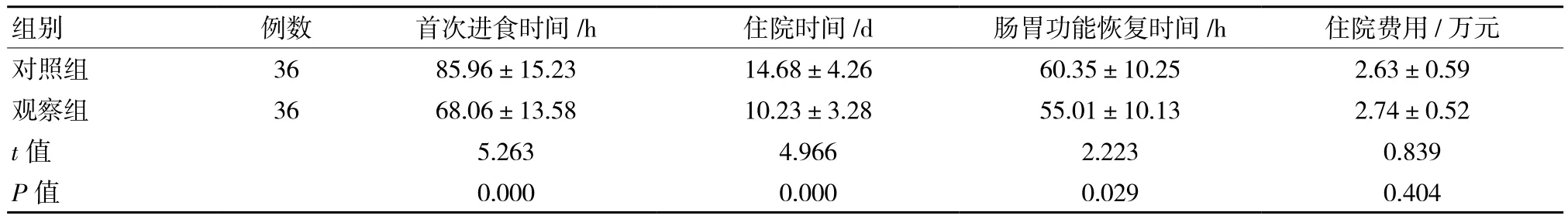
表2 两组术后恢复情况对比 ()
组别 例数 首次进食时间/h 住院时间/d 肠胃功能恢复时间/h 住院费用/万元对照组 36 85.96±15.23 14.68±4.26 60.35±10.25 2.63±0.59观察组 36 68.06±13.58 10.23±3.28 55.01±10.13 2.74±0.52 t值 5.263 4.966 2.223 0.839 P值 0.000 0.000 0.029 0.404
2.3 并发症发生率
对照组并发症发生率27.78%(10/36)明显比观察组的11.11%(4/36)高,差异具有统计学意义(P <0.05)。见表3。
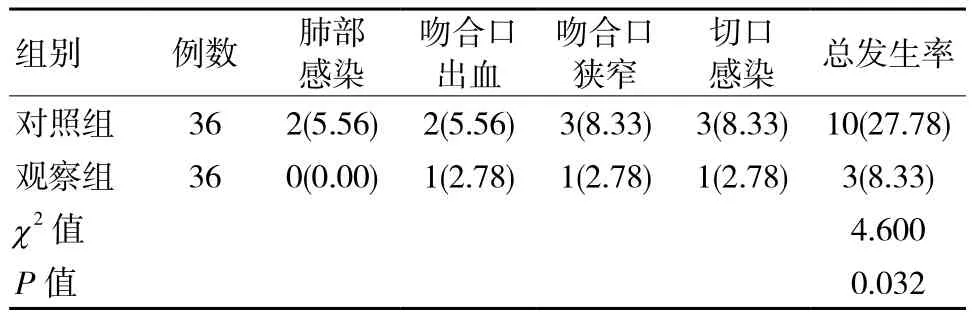
表3 两组并发症发生率对比 例(%)
3 讨论
近年来胃癌发病率呈逐年上升趋势,给患者的身体健康带来巨大的危害[5]。全胃切除术联合D2淋巴结清扫术是临床治疗胃癌一种有效的治疗方法,其作用机制主要是将肿瘤组织切除,清扫病变淋巴结,从而达到临床治疗效果[6-7]。既往临床通常采用开腹全胃切除术联合D2淋巴结清扫术治疗,但由于手术切口大,创伤性大且术后并发症较多,对患者的预后有一定的影响[8-9]。近年来微创技术不断的提升,腹腔镜手术逐渐应用于临床胃癌治疗中,且取得较好的临床疗效,逐渐取代开腹全胃切除术。
腹腔镜手术具有出血量少、创伤性小及术后恢复快等特点,是临床常用的微创手术,本研究结果显示,观察组手术时间较对照组长,其原因可能与胃部周围组织解剖层次较多且过程较为复杂等因素有关。此外观察组并发症发生率及预后相关指标均优于对照组,与李铮宇[10]等学者得出结果一致,观察组并发症发生率、住院时间、术中出血量、胃肠功能恢复时间、首次进食时间均优于对照组,住院费用、淋巴结检出数无明显差异;表明进展期胃癌患者应用腹腔镜下全胃切除联合D2淋巴结清扫术具有较好的治疗效果,利于促进患者术后康复。分析原因在于胃部周围组织解剖层次较多且过程较为复杂从而延长手术时间,但手术切口较小,在腹腔镜下可将手术术野放大,可清晰地观察到病灶区域各个部位,利于手术操作和淋巴结清扫,有效地避免开腹手术引起的组织损伤。且术中采用超声刀可锐性切除病变组织,同时具有止血功能,有效减少术中出血量,同时手术在腹腔镜下完成,减少脏器组织充分暴露以及反复的给胃肠道带来机械性牵拉,进而减少对机体免疫功能的影响,从而缩短患者术后肠胃功能恢复时间,对机体的创伤性小,利于患者术后快速康复,从而缩短住院时间。胃癌的根治效果与淋巴结清扫数目有着密切的关系,本研究结果显示,两组患者淋巴结清扫数目、住院费用无明显差异,表明两种手术方式均可达到完全清扫淋巴结的效果,有效减少疾病的复发率,改善患者预后。
综上所述,进展期胃癌采用腹腔镜下全胃切除联合D2淋巴结清扫术治疗效果确切,可减轻机体创伤性,降低并发症发生率,利于患者术后快速康复,且不增加患者家庭经济负担。
