慢性肾衰竭患者1型脱碘酶水平的调查*
2018-11-02李志红何琪冷木东徐高四刘俊盛霞宁红红秦淑兰
李志红 ,何琪 ,冷木东 ,徐高四 ,刘俊 ,盛霞 ,宁红红 ,秦淑兰
(1、南昌大学第三附属医院,南昌 330008;2、江西省修水县妇幼保健院,修水 332400;3、南昌大学第二附属医院,南昌330006)
慢性肾脏病(Chronic kidney disease,CKD)的发病率高达10%,已成为威胁人类健康的杀手[1,2],慢性肾衰竭是慢性肾病的终末期,给患者带来巨大的精神及躯体损害。非甲状腺疾病综合征(Nonthyroidal illness syndrome,NTIS) 又称正常甲状腺病态综合征 (Euthyroid sick syndrome,ESS),是指由于非甲状腺的全身性疾病、手术和禁食等引起的甲状腺功能检查的异常,在NTIS中低T3(三碘甲状腺原氨酸)综合征较为常见[3,4]。许多研究显示,慢性肾衰竭(Chronic renal failure,CRF)患者中相当一部分人存在低T3综合征[5-8],然而目前,对于慢性肾功能衰竭患者为何会发生低T3综合征,尚缺乏令人信服的实验研究及循证医学依据。研究认为1型脱碘酶(DI0-1)是外周系统T4脱碘向T3转换的关键酶,目前研究认为ESS的发生是由于外周1型脱碘酶活性降低所致[9]。然而目前较少有研究探讨了CRF患者DIO-1的变化,因此,本研究中我们将对临床上60例慢性肾衰竭(尿毒症期)合并低T3综合征患者、60例慢性肾衰竭(尿毒症期)合并T3正常患者及60名健康体检者的血清脱碘酶DIO1含量进行检测,为慢性肾衰竭患者发生低T3状态的机制研究提供理论及临床依据。
1 资料与方法
1.1 研究对象 本研究纳入2015年4月至2017年4月在南昌大学第二附属医院肾内科住院的慢性肾衰竭患者120例。其中合并ESS 60例,不合并ESS 60例。通过社区体检及医院体检科收集正常体检者60例。
1.2 纳入及排除标准 慢性肾衰竭诊断标准:参照2013年美国肾脏基金会慢性肾脏病临床指南的诊断标准:肌酐清除率(creatinine clearance rate,Ccr)<20ml/min 或血肌酐 (Creatinine,CRE)>442umol/L;ESS诊断标准:无甲状腺病理病变,血清FT3<2.3pg/ml;正常体检者纳入标准:病史、体格检查、各项化验检查无异常。研究对象排除标准:⑴合并结核、感染或合并有其他全身疾病的患者。⑵有明确诊断的心、肝以及肺功能损伤的临床症状或临床检查结果。⑶已使用免疫抑制剂或糖皮质激素等治疗的患者。⑷不服从医嘱及拒绝配合本研究各项实验室检查要求的患者。
1.3 研究分组 组 1:CRF合并 ESS组 (n=60):符合CRF及ESS诊断标准。组2:CRF不合并ESS组(n=60):符合CRF诊断标准且血清FT3数值正常。组3:正常体检者(n=60):病史、体格检查及各项化验检查无异常。
1.4 研究方法
1.4.1 临床数据收集及生化检测 一般临床数据收集包括性别、年龄(岁)、身高(m)、体重(kg)、体重指数(BMI=体重(kg)/身高(m2))、心率(次/分)、呼吸频率(次/分)等。所有研究对象于空腹12h后采集外周静脉血3ml,测定胆固醇 (TC)、血红蛋白(HGB)、白蛋白(ALB)、空腹血糖(FBG)、外周血白细胞(WBC)、尿素氮、肌酐(Scr)、尿酸(UA)、血清游离三碘甲腺原氨酸(FT3)、血清游离甲状腺素(FT4)、血清促甲状腺激素(TSH)。
1.4.2 ELISA检测血清DIO-1的表达 3组人群空腹12h后清晨采集外周静脉血4-6m l。静置30min,室温,3000rpm,离心 10min,取上清液 1ml,分装进5个EP冻存管,每管200ul,储藏在-80℃冰箱中保存。标本收齐后,按DIO-1因子检测ELISA试剂盒说明书操作方法测定3组人群血清DIO-1的表达。
1.5 统计学分析 将实验所得数据输入SPSS 22.0软件分析。3组间性别比较用卡方检验,多个样本均数间的比较采用单因素方差分析,根据结果算出均数及标准差,P<0.05表示差异有统计学意义,P<0.01表示差异有显著性。
2 结果
2.1 3组人群一般基本情况及临床资料 3组人群一般情况及生化指标比较详见表1。组1与组2相比较年龄和性别差异均无统计学意义,组3由于一次性连续收集的原因,年龄及性别相较于组1、组2有统计学差别。由于CRF患者常伴有贫血、低蛋白血症及高尿酸血症,故CRF组(组1和组2)血红蛋白、白蛋白与组3相比降低,尿酸与组3相比升高。因入组的CRF患者多为糖尿病肾病患者,故CRF组 (组1和组2)空腹血糖与组3相比升高。3组间血压、心率、呼吸频率、血白细胞、FT4、TSH均无明显统计学差异。如表1所示。
2.2 3组人群血清中DIO-1浓度 ELISA法测定各组血清DIO-1浓度,标准曲线R2=0.998。CRF不合并ESS组DIO-1表达水平与CRF合并ESS组相比较显著性升高 (2.03±0.16ng/ml vs 1.31±0.08ng/m l,P<0.001)。CRF 不合并 ESS 组 DIO-1 表达水平与正常组相比较显著升高 (2.03±0.16ng/ml vs 1.27±0.24ng/ml,P<0.001),CRF 合并 ESS 组 DIO-1表达较正常升高,但其差别无统计学意义(1.31±0.08ng/m l vs 1.27±0.24ng/ml,P=0.976)。如图 1 所示。
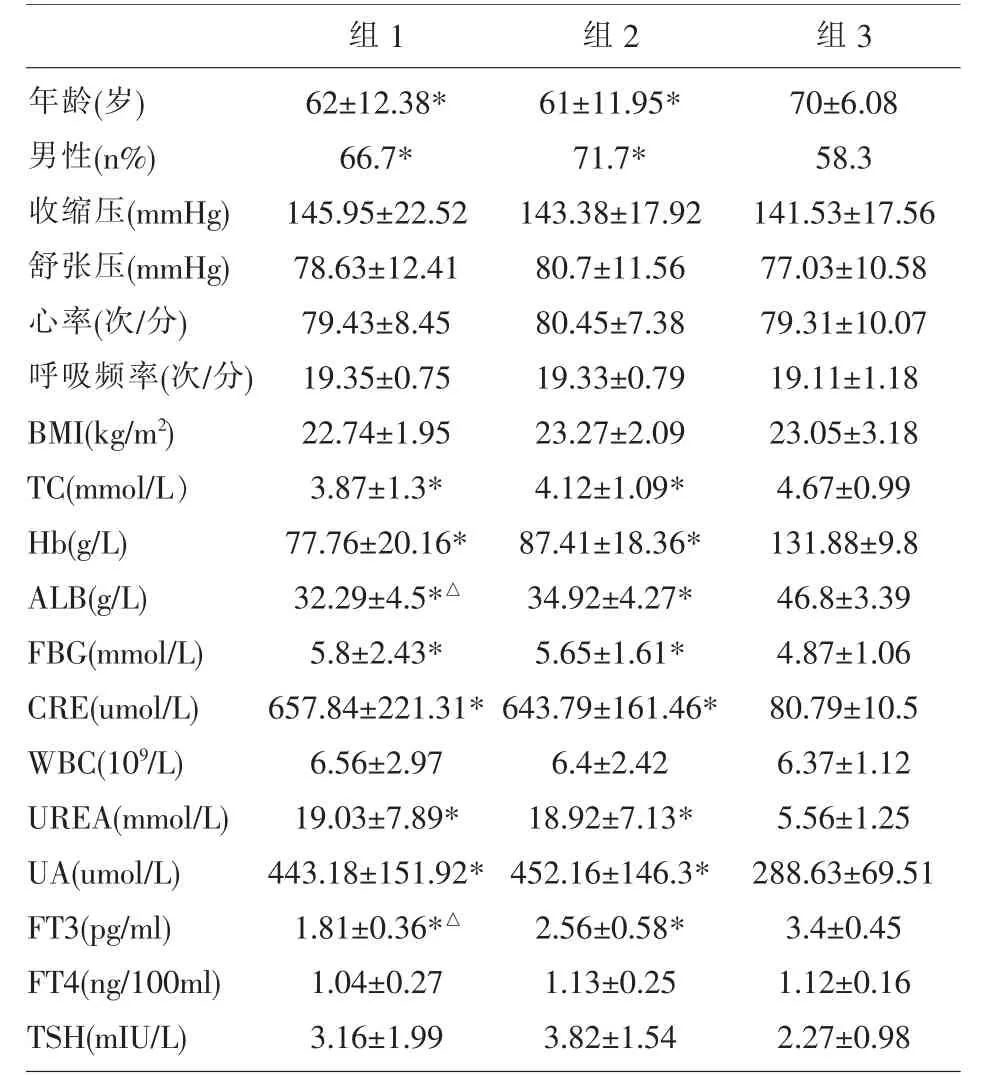
表1 3组人群一般情况及临床资料

图1 3组血清DIO-1浓度比较
3 讨论
慢性肾衰竭(Chronic renal failure,CRF)是由于多种慢性肾脏病变或各种累及肾脏的疾病引起的慢性肾实质损害。其临床表现是以尿毒素排泄障碍,继而引起机体内环境紊乱、内分泌代谢失调为特征的一组临床综合征[10]。其并发症种类多,预后不良,严重降低患者生活质量,同时给家庭和社会带来了沉重的经济负担[1]。正常甲状腺病态综合征(Euthyroid sick syndrome,ESS),是指由于无甲状腺基础疾病的前提下,机体由于全身性疾病、手术和禁食等情况,出现的下丘脑-垂体-甲状腺轴功能紊乱,继而出现外周循环中甲状腺激素水平降低,而促甲状腺激素(thyroid stimulating hormone TSH)水平正常,即甲状腺功能正常的病理状态。在NTIS 中低 T3(low free Triiodothyronine,LT3)综合征较为常见[9]。目前,关于低T3综合征对CRF患者预后的影响是有争议的。部分学者认为血清低T3水平与心脏收缩功能减退、内皮功能障碍、动脉粥样硬化密切相关[11],是导致CRF患者心血管事件发生的独立危险因素之一;另外,部分学者认为,ESS是机体处于各种病态下出现的一种自我保护机制,血清FT3在参与机体的分解代谢,所以血清T3水平的降低,可减少机体能量消耗,减缓慢性疾病的进程[7]。
众所周知,甲状腺激素(thyroid hormone,TH)在人体生长,发育,分化,维持代谢平衡中起到关键作用,TH有两种表现形式,T3和T4,其中T3生物活性最高,而血液中TH主要以T4形式存在,它是由甲状腺合成并分泌到血液中。在外周组织中T4被脱碘酶去掉一个碘原子,成为T3,从而调控T3在细胞中的水平。1型脱碘酶 (Type 1 iodothyronine deiodinase DIO-1)是外周组织中T4向T3转换的关键酶。这种酶存在于几乎所有机体组织,但是以甲状腺、肝脏、肾脏浓度最高[12,13]。 大量研究表明,1型脱碘酶 (Type 1 iodothyronine deiodinase DIO-1)在血清T4向T3转化以及rT3的分解中起着关键的作用[9]。有研究发现,在慢性全身疾病或应激情况下,机体DIO-1水平会下降,继而引起低T3综合征[9]。截至目前,尚无相关研究探讨CRF合并或不合并ESS患者中DIO-1表达是否存在差异,在本研究我们收集60例慢性肾衰竭合并ESS患者、60例慢性肾衰竭不合并ESS患者及60名健康体检者的血清,通过ELISA法检测血清DIO1表达水平,以了解CRF患者DIO-1表达水平。结果发现在CRF不合并ESS患者中,DIO-1浓度明显高于CRF合并ESS患者及正常人。我们推测慢性CRF不合并ESS患者可代偿性升高血清DIO-1的表达来维持正常FT3水平,然而,具体引起DIO-1升高的机制以及DIO-1表达升高对机体可能带来的影响需要进一步的探讨。
综上所述,CRF不合并ESS患者相比与CRF合并ESS及健康人群,血清DIO-1的表达明显升高。
