甲状腺乳头状癌临床病理学特征与肥胖的相关性研究
2018-10-24彭泽椿郑向前高明
彭泽椿,郑向前,高明
(天津医科大学肿瘤医院甲状腺颈部肿瘤科,国家肿瘤临床医学研究中心,天津市“肿瘤防治”重点实验室,天津市恶性肿瘤临床医学研究中心,天津300060)
甲状腺癌是近年来发病率增长速度最快的恶性肿瘤之一[1],约占甲状腺结节的5%,全身恶性肿瘤的1%[2-3]。甲状腺乳头状癌是其最常见的病理类型[4]。近几十年来,甲状腺乳头状癌发病率逐年升高,尽管超声技术的进步以及颈部影像学检查应用的增加使得甲状腺微小乳头状癌的早期诊断率升高,但仍不能完全解释近几十年来甲状腺乳头状癌发病率的升高,尤其是肿瘤体积>1 cm和Ⅲ、Ⅳ期甲状腺乳头状癌发病率升高的现象[5]。与此同时,近30年来,在全球范围内人群的超体质量和肥胖率已升高至接近原来的2倍。体质量指数(body mass index,BMI)是临床最常用的肥胖评价指标,BMI≥25 kg/m2的人口已超过35%[6]。2016年,国际癌症研究协会(Association for International Cancer Research,AICR)在癌症和肥胖的流行病学研究中发现,肥胖是许多肿瘤发病风险增加的一个独立危险因素,包括肝癌、胰腺癌和食管腺癌在内的患者的体质量指数与癌症风险呈明显量效关系[7]。而近年来,已有多项研究表明,肥胖是甲状腺乳头状癌发病风险增加的一个明确的高危因素[8],但对于肥胖与甲状腺乳头状癌的临床病理学特征的相关性仍不十分明确[9],并且国外学者的研究在使用BMI这一指标时,往往使用的是欧美人群的肥胖分类标准(BMI<18.5 kg/m2为体质量过低,18.5≤BMI<25.0kg/m2为体质量正常,25.0≥BMI<30.0 kg/m2为超体质量,BMI≥30.0 kg/m2为肥胖),这种分类标准并不适用于亚洲人群。本研究将采用世界卫生组织(WHO)推荐中国人BMI分类标准,探讨不同BMI指数的患者中,甲状腺乳头状癌的临床病理学特征有无差异。
1 资料与方法
1.1 一般资料 回顾性分析2015年5月-2016年7月天津医科大学肿瘤医院收住院行手术治疗且术后病理回报为甲状腺乳头状癌(包括甲状腺微小乳头状癌)的患者1 326例,实际入组1 131例的病例资料,所有患者本次入院前均无甲状腺手术史,无抗甲状腺药物及甲状腺素服用史。
1.2 方法 回顾分析患者入院时的性别、年龄、是否绝经以及血清促甲状腺激素(thyroid stimulating hormone,TSH)水平、血脂水平等临床资料,结合患者术后病理特征,包括肿瘤直径、淋巴结转移、多灶性、侵出包膜以及基于第七版国际抗癌联盟(Union for International Cancer Control,UICC)/美国癌症联合会(American Joint Committee on Cancer,AJCC)的TNM分期等影响预后的危险因素进行分析。回顾患者入院手术时的身高和体重公斤数,计算BMI并根据WHO推荐的中国人肥胖分类标准,BMI<18.5kg/m2为体质量过低,18.5≤BMI<24.0 kg/m2为体质量正常,24.0≥BMI<28.0 kg/m2为超体质量,BMI≥28.0 kg/m2为肥胖[10],比较各组间病理特征差异。
1.3 统计学分析 采用SPSS19.0版本软件进行统计学处理。应用 χ2检验、Fisher精确检验和Bonferroni方法进行单因素分析,采用逻辑回归分析进行多因素分析,以P<0.05为差异具有统计学意义。
2 结果
2.1 基本临床生物学特征 入组患者中男性246例,女性885例,其中已停经者347例(39.2%)。年龄为18~72 岁,平均年龄为(45.22±10.44)岁,中位年龄46岁,年龄<45岁的 529例(46.8%),年龄≥45岁602例(53.2%)。高脂血症 593例(52.4%),BMI为16.37~48.33 kg/m2,平均 BMI为 25.69±3.89,肿瘤侵出包膜733例(64.8%),多灶肿瘤221例(19.5%),合并淋巴转移463例(40.9%)。在T分期中,T1期患者 395例(34.9%),T2/3/4期患者 736例(65.1%);N1期463例(40.9%);NM分期中,I期和II期706例(62.4%),III期和IV期425例(37.6%)(表1)。
2.2 单因素分析结果 BMI与性别、年龄以及肿瘤病理特征中的淋巴结转移、侵出包膜、T分期、N分期以及TNM分期有相关性。超体质量组较正常体质量组的性别、年龄、淋巴结转移、TNM分期有显著性差异(P<0.017)。肥胖组较正常体质量组的性别、年龄、侵出包膜、T分期和TNM分期有显著性差异(P<0.017)(表2)。
2.3 多因素分析结果 将性别、年龄、高脂血症、血清TSH等因素纳入Logistic回归模型显示,超体质量组较体质量正常组的男性比例(OR=2.622,P<0.001)、高龄比例(OR=2.705,P<0.001)和 III/IV 期肿瘤比例(OR=1.955,P<0.001)升高。肥胖组较正常体质量组的男性比例(OR=5.455,P<0.001)、高龄比例(OR=1.422,P=0.045)、侵出包膜风险(OR=1.951,P=0.005)和 T2/3/4期比例(OR=2.280,P<0.001)升高。在肥胖组中,肿瘤体积更大(OR=1.157,P=0.441),多灶肿瘤(OR=1.506,P=0.057)的发生风险升高,但是统计学上并无意义(表3)。
2.4 女性患者分析结果 在女性患者中,超体质量组患者较体质量正常组的高龄比例(OR=4.726,P<0.001)和III/IV 期肿瘤比例(OR=1.865,P<0.001)明显升高;肥胖组的肿瘤侵出包膜(OR=1.869,P=0.028)和 T2/3/4期(OR=2.292,P=0.005)的发生风险明显升高(表4)。在男性患者中,未见显著性差异。
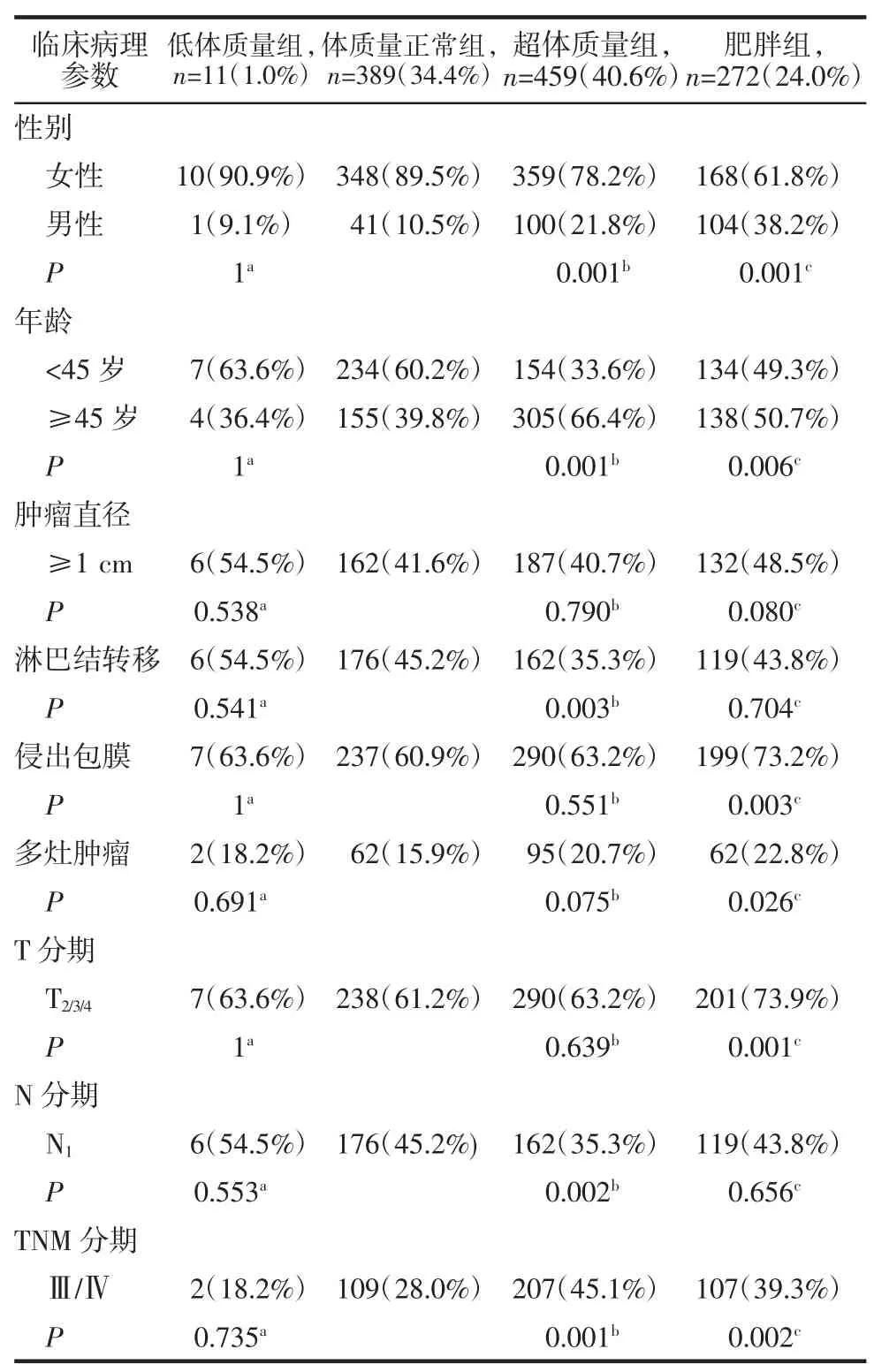
表2 低体质量组、超体质量组和肥胖组较体质量正常组单因素分析Tab 2 Univariate analysis of underweight,overweight and obese groups compared with normal weight group
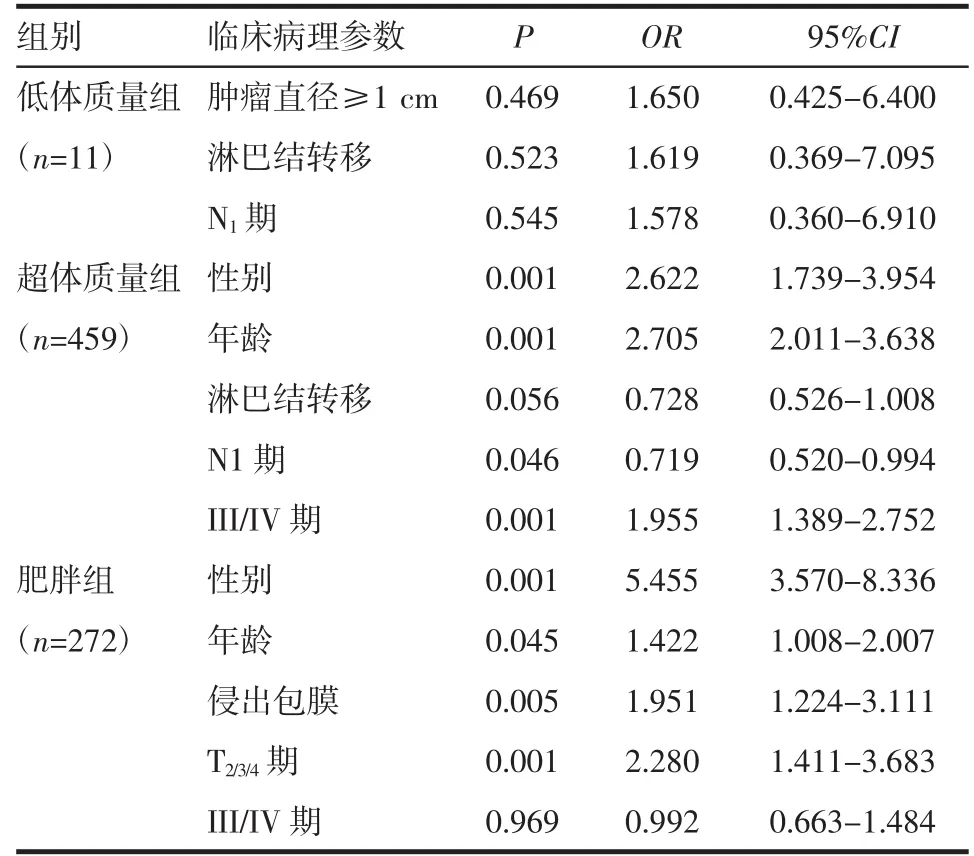
表3 不同BMI指数的临床病理学特征多因素Logistic回归分析Tab 3 Multivariatelogisticregressionanalysisofclinicopathological characteristicsindifferentBMIgroups
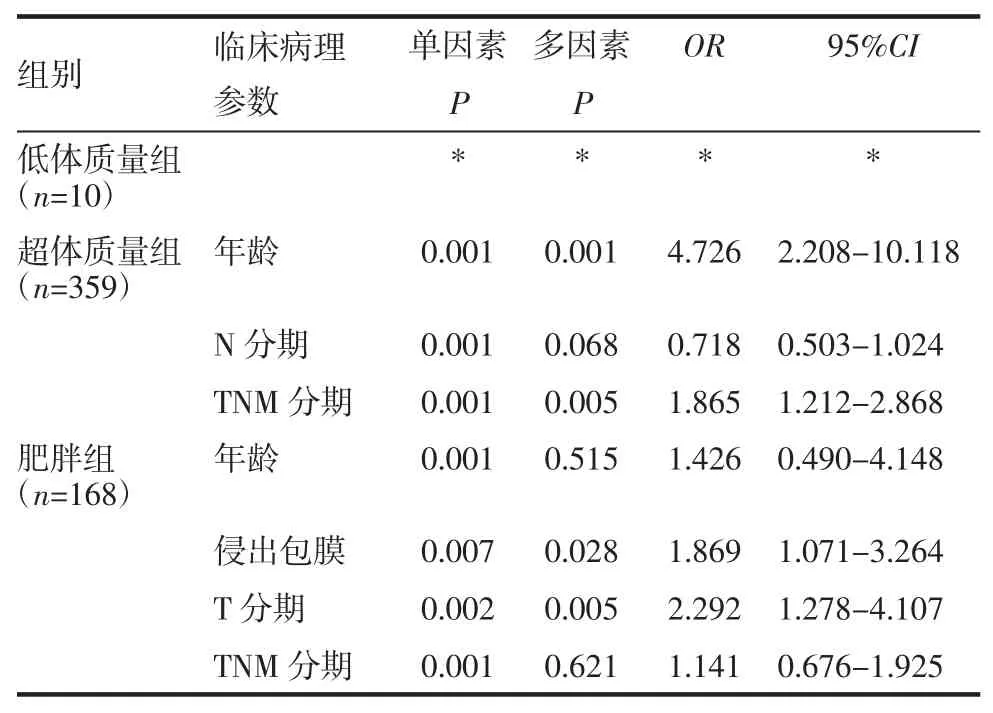
表4 女性患者不同BMI组别临床病理参数的单因素和多因素分析Tab 4 Univariate and multivariate logistic regression analysis of clinicopathologicalcharacteristicsindifferentBMI groups of femalewithPTC
3 讨论
甲状腺癌作为内分泌系统中最常见的恶性肿瘤,近20年来,其发病率逐年上升,到2012年,中国新发例数和死亡例数已占到全球的15.6%和13.8%[11]。甲状腺乳头状癌是甲状腺癌中最常见的组织学类型,约占其发病率的70%[4]。近几十年来,包括Ⅲ、Ⅳ期甲状腺乳头状癌在内的甲状腺乳头状癌发病率日益增高,甲状腺超声检查技术的进步,细针穿刺活检应用增多以及其他颈部影像学检查的偶然发现并不能完全解释,有学者推测可能还受环境和生活方式等其他因素的影响[5]。与此同时,已有多项有关肥胖和肿瘤的流行病学研究发现,子宫内膜癌、结直肠癌、乳腺癌、甲状腺癌和前列腺癌患者的发病风险与其BMI密切相关。越来越多的研究表明肥胖还参与了肿瘤的生长、侵袭和转移过程,与肿瘤的恶性生物学特性联系紧密[7-8,12]。令人担忧的是,随着我国城市化进程的发展,超重和肥胖患者大量出现,我国人群不再是低体质量指数的瘦小人群。有数据显示,我国的超体质量和肥胖人群已接近总人口的1/4[13]。在本研究中,低体质量患者仅11例,仅占入组患者的1%,而超体质量和肥胖人群则占到64.6%。肥胖与甲状腺乳头状癌这两大疾病的流行病学在时间趋势上有明显的相关性,提示肥胖这一危险因素在甲状腺乳头状癌的发生和发展中扮演着重要的角色[8-9]。
目前,肥胖与甲状腺乳头状癌病理特征的关系仍存在争议[9]。有研究发现,随着BMI的增加,甲状腺乳头状癌患者的肿瘤腺外侵犯风险相应增加,与肿瘤的大小和分期有密切联系[14-15]。本研究结果显示,超体质量组和肥胖组的男性和高龄患者比例均明显升高,超体质量组患者III、IV期肿瘤比例升高,肥胖组的肿瘤侵出包膜和T2/3/4期发生风险明显升高,但是肿瘤大小、淋巴结转移和多灶肿瘤与BMI并无明显相关性。但是Kim等[16]研究却发现高龄的甲状腺乳头状癌患者,BMI与淋巴管侵犯、淋巴结转移和肿瘤多灶性等肿瘤侵袭性相关。此外,还有研究发现,肿瘤直径>1 cm时,合并肥胖的患者术后肿瘤残留和局部复发风险明显升高[17]。但也有研究持相反观点,认为肥胖和甲状腺乳头状癌的临床病理特征和复发无明显相关性[18-19]。值得注意的是,临床上BMI作为评估肥胖的唯一标准时会有一定的局限性,尤其在反映向心性肥胖时缺乏特异性[20-21]。这可能是上述研究结论差异的一个重要原因。我们期待在未来的进一步研究中,建立包含BMI、腹围指数等更加全面的肥胖评价指标体系。
目前,肥胖与肿瘤的相关分子机制研究表明肥胖可以通过多种肥胖相关因子和代谢途径促进肿瘤的侵袭和转移[9,22-23]。脂联素(adiponectin)可减少血管内皮生长因子(vascular endothelial growth factor,VEGF)和 B细胞淋巴瘤因子-2(B-cell lymphoma,Bcl-2)表达,增加P53等抑癌因子的活性从而抑制肿瘤的生长和存活。肥胖引起脂联素下降及其受体表达缺失可能是其促进甲状腺乳头状癌进展的重要机制之一。瘦素(leptin)也称肥胖抑素,可引起 VEGF、白介素-6(interleukin 6,IL-6)以及肿瘤坏死因子-α(tumor necrosis factor α,TNF-α)等表达增加,从而促进肿瘤的进展和转移[24]。瘦素及其受体过度表达与甲状腺癌的侵袭性有明显相关性[25]。这些机制的发现不仅揭示了肥胖这一危险因素在甲状腺癌发生、发展中潜在的分子学基础,亦提供了未来新的治疗方向。
综上所述,肥胖与甲状腺乳头状癌的发病风险、肿瘤的侵袭性密切相关。通过定期锻炼以及合理饮食等健康生活方式控制体重,减少肥胖发生,应是甲状腺乳头状癌患者或者高危人群的重要防治手段之一。
