咽颈臂型重叠Miller-Fisher综合征的吉兰-巴雷综合征一例
2018-10-19张蕊胡琨张文彦陈佳刘斌李世英
张蕊 胡琨 张文彦 陈佳 刘斌 李世英
1病例报告患者男,49岁。主因“头晕、步态不稳3 d”于2016-11-09入院。于入院前3 d患者“感冒”后出现头晕,呈持续性,严重时有视物旋转感,并有步态不稳,需他人扶持。无言语不清、视物成双、饮水呛咳、吞咽困难及尿便障碍。未予治疗,病情逐渐加重。既往体健。发病前无不洁食物进食史,未进食腌制食品。入院查体:体温36.7℃,脉搏96次/min,呼吸19次/min,血压130/80 mmHg(1 mmHg=0.133 kPa),心、肺、腹查体未见异常。意识清楚,言语流利,双眼球各向运动自如,可见水平眼震,双侧瞳孔直径3 mm,对光反射灵敏。双侧鼻唇沟对称,伸舌居中,四肢肌力、肌张力、腱反射正常,左下肢巴宾斯基征阳性,右下肢病理征可疑。脑膜刺激征阴性。双手指鼻试验欠稳准,跟膝胫试验阳性,闭目难立征阳性。血、尿常规以及血生化、心电图检查均未见异常。2016-11-09行头CT、磁共振DWI成像检查结果未见异常(图1、2A)。诊断:脑干梗死。给予抗血小板聚集、改善循环及B族维生素营养神经治疗,但患者病情进行性加重。入院后第2天仍头晕,并出现右眼上睑下垂、视物成双,言语不清、声音嘶哑、饮水呛咳,双上肢无力,以左上肢为重。神经系统查体:意识清楚,构音不清,声音低哑,双侧软腭抬举无力,咽反射消失。右眼球外斜视,内收、上下视均受限,双侧瞳孔直径3 mm,对光反射灵敏。双侧鼻唇沟对称,伸舌居中,右上肢肌力4+级、左上肢肌力4级,肌张力稍低,左上肢腱反射(+),右上肢腱反射正常,双下肢肌力、肌张力、腱反射正常,双下肢巴宾斯基征阳性,双下肢膝以下音叉振动觉消失,四肢末端针刺觉无减退。脑膜刺激征阴性。双手指鼻不稳准,跟膝胫试验阳性,闭目难立征不能耐受检查。2016-11-11复查头磁共振仍未发现脑干病灶(图2B)。颈椎磁共振检查结果显示,颈椎2-3、3-4、4-5节段椎间盘突出、椎管狭窄,局部硬膜囊受压,脊髓变扁,以右侧为重(图3)。结合患者出现真性球麻痹,双上肢下运动神经元瘫,病前有“感冒”史,影像学检查未见脑干急性梗死灶,颈椎磁共振表现改变不能解释临床症状、体征,考虑不能除外吉兰-巴雷综合征(GBS)的特殊类型Miller-Fisher综合征(MFS)及Bickerstaff’s脑干脑炎(BBE)可能。继续给予抗血小板聚集、改善循环及营养神经治疗,加用阿昔洛韦抗病毒治疗,同时完善腰穿检查,结果显示脑脊液压力130 mmH2O(1 mmH2O=9.8×10-3kPa),白细胞5×106/L,蛋白0.50 g/L,病毒、结核抗体系列检查均正常。入院后4 d患者出现双眼睑下垂,右侧为重,仍声音嘶哑,双上肢无力,并出现颈部无力。查体阳性体征:双侧软腭不能抬举,咽反射消失;双侧上睑下垂,双眼球上下视、内收、外展均受限;屈颈无力;双上肢肌力4级,肌张力稍低,腱反射(+);双下肢病理征阳性,深感觉障碍;脑膜刺激征阴性;双手指鼻不稳不准,跟膝胫试验阳性,闭目难立征不能耐受检查。最终诊断:GBS,咽颈臂(PCB)型重叠MFS。给予丙种球蛋白〔0.4 mg/(kg·d)〕冲击、B族维生素营养神经等治疗,患者症状逐渐好转。四肢肌电图检查结果示双侧正中、尺、腋神经运动传导波幅降低,双侧胫神经运动神经传导末端潜伏期延长,波幅降低,双胫神经H反射未引出;双侧正中、尺神经感觉电位波幅偏低,双侧正中神经、胫神经F波潜伏时延长。5 d后血及脑脊液检查结果回报:血及脑脊液GD1b-IgG(+),GQ1b-IgG(+),支持诊断。1周后双下肢病理征消失,共治疗18 d,痊愈出院。随访1年,无任何后遗症状、体征。
2讨论GBS作为一个疾病谱,临床表现多样,除经典的四肢对称性迟缓性瘫痪外,尚可出现临床受累部位症状的重叠。1986年,Ropper[1]报道了以颈部、咽喉部和上臂受累为主的PCB型GBS。2007年在PCB型GBS的大宗病例报道中发现,抗GT1a和GQ1b抗体在PCB、MFS及BBE中阳性率很高,进一步将PCB型GBS、MFS和BBE联系在一起[2]。2014年GBS分类专家组(the GBS Classification Group)提出了GBS和MFS的新分类和诊断标准[3],进一步对PCB的诊断进行了规范。其核心症状为口咽、颈部和上肢无力,以及上肢腱反射丧失/减低,不伴下肢无力,合并共济失调与眼外肌麻痹者提示与MFS重叠,支持特征包括血清检测到特异性较高的GQ1b的IgG类抗体,有时合并GT1a-IgG阳性,可有周围神经病的电生理证据。患者多有空肠弯曲菌、流感嗜血杆菌等前驱感染,诱导机体产生抗GQ1b抗体,与动眼神经、滑车神经、展神经、四肢肌梭和脑干高表达的GQ1b结合,导致中枢及周围神经系统受累。
本例患者急性起病,表现为头晕、眼外肌麻痹、感觉性共济失调,并有双侧锥体束征,入院后曾考虑为脑干梗死。但患者无脑血管病危险因素,头DWI检查未见病灶,给予抗血小板聚集、改善循环及营养神经治疗效果差,而后出现真性球麻痹、颈及双上肢无力,双上肢腱反射减低,复查头磁共振DWI仍未见脑干病灶,颈椎磁共振异常表现不能解释患者脑神经受累的症状、体征及颈肌无力,且病变以右侧为重,不能解释以左上肢为主的双上肢下运动神经元瘫。
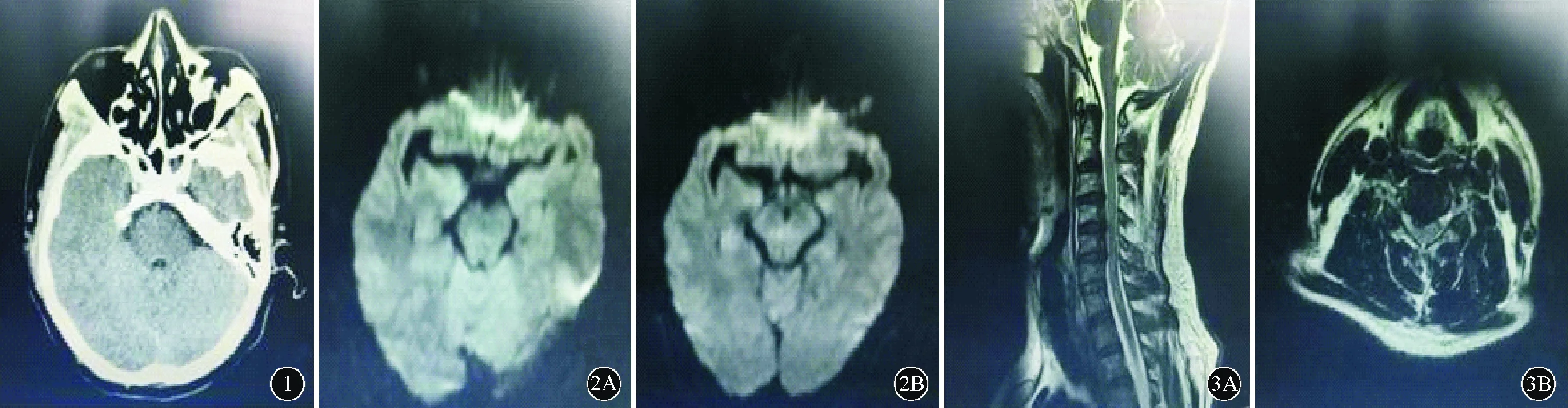
图1 患者头CT检查未见异常 图2 患者头颅磁共振DWI成像检查(2016-11-09)显示脑干(中脑层面)未见异常信号(A),复查(2016-11-11)亦未见脑干存在异常信号(B) 图3 颈椎磁共振(2016-11-11)检查显示颈椎2-3、3-4、4-5节段椎间盘突出、椎管狭窄,局部硬膜囊受压(A),脊髓变扁,以右侧为重(B)
结合患者病前有“感冒”史,急性起病,临床表现符合PCB与MFS重叠。脑脊液检查存在蛋白细胞分离现象,血及脑脊液GQ1b-IgG(+),肌电图提示周围神经受损,给予丙种球蛋白免疫调节治疗有效,支持“GBS,PCB型重叠MFS”诊断。目前认为,患者血及脑脊液GD1b-IgG抗体与感觉性共济失调型GBS相关[4],见于一些MFS患者。患者病程中有一过性双侧锥体束征,可能与抗GQ1b抗体通过血-脑屏障薄弱区域进入脑干,并与GQ1b 特异性结合,攻击脑干,导致锥体束受累有关,但具体机制有待进一步研究。有研究认为PCB型GBS主要电生理改变为可逆性传导阻滞或传导减慢而并非脱髓鞘,这种改变可以由免疫介导的郎飞结的破坏导致[4],出现在轴索型GBS的早期,这种电生理结果提示良好的临床预后[5]。
PCB型GBS很罕见,仅占GBS的3%,人年发病率为(0.07~0.25)/万[6],其中男女比例为1.3∶1。本病需与脑干梗死、重症肌无力、肉毒中毒、Wernicke脑病等鉴别,此患者发病初症状与脑干梗死极其相似,容易造成误诊;患者临床表现无晨轻暮重,无大量饮酒史、长期进食差及进食腌制食品等情况,经免疫治疗恢复好,排除其他疾病。
